Аллергия на коже у ребенка родителей обычно не удивляет, ведь у девяти из десяти младенцев время от времени появляются пятнышки и непонятная сыпь. Взрослые часто недостаточно внимательно относятся к таким симптомам, привычно списывая кожные проявления на то, что ребенок «что-то съел» или на потничку. На самом деле аллергический дерматит — заболевание довольно серьезное и без должного реагирования может иметь вполне ощутимые последствия.
Что это такое
Аллергический дерматит — это кожный недуг, который возникает при контакте с аллергеном. Важно отличать это заболевание от другого детского типичного кожного недуга — атопического дерматита. Атопическая реакция возникает при генетической предрасположенности ребенка к аллергии, при этом неадекватной реакцией организм обычно отвечает на особый белок – иммуноглобулин Е (IgE). Реакция происходит на клеточном уровне. Именно поэтому так сложно определить, какой аллерген на самом деле вызвал атопический дерматит.
Аллергический дерматит генетически не обусловлен. Да и сама кожная реакция при нем — это следствие реакции иммунитета на другие белки-антигены. Она является реакцией замедленного типа. Именно поэтому аллергический дерматит часто называют контактным, ведь без прямого контакта с раздражителем недуг не развивается.
Сам контактный дерматит у детей может быть раздражающим и аллергическим. В первом случае идет речь о местном раздражении, которое быстро проходит при прекращении контакта, а во втором случае понимается более обширная реакция организма на аллерген.
Таким образом, главное отличие заключается в том, что атопический дерматит у ребенка, склонного к нему, может обостриться даже при перегревании, переохлаждении или переедании — факторах, не имеющих особого аллергенного значения. А вот аллергический всегда проявляется в присутствии конкретного аллергена — в воздухе, в пище, в окружающих малыша предметах.
Еще несколько десятилетий назад аллергический дерматит регистрировался нечасто, по нему у Всемирной организации здравоохранения не было даже отдельной статистики. Но за последнее время врачи с сожалением констатируют, что число детей, да и взрослых, страдающих этим недугом, растет с каждым годом. Сегодня около 70% детей страдают тем или иным видом кожной аллергии. Большая часть диагнозов приходится на атопический дерматит — около 20%, аллергическому дерматиту выделяется доля около 11%.
Но реальная картина еще страшнее, ведь не все родители обращаются за помощью к врачу, а, значит, не попадают в статистику. Среди всех людей планеты, страдающих аллергией, примерно 45% – дети. Их иммунитет не готов воспринимать нашу реальность со всеми ее экологическими сложностями и научным прогрессом, генной инженерией в производстве продуктов питания и огромным количеством автомобилей на каждую детскую душу населения.

Именно экологический дисбаланс ученые считают основной причиной роста числа детей-аллергиков. Аллергический дерматит не имеет возрастных рамок. Ему подвержены все — от грудничка до пенсионера. Но в силу нежности и ранимости детской кожи у малышей болезнь все-таки встречается чаще.
Как происходит воспаление
Механизм возникновения отложенной аллергической реакции объяснить довольно сложно, к тому же он до конца еще не изучен. Но на основании имеющихся на сегодняшний день данных, можно смело утверждать, что воспаление «организует» сам иммунитет. Такое его поведение вполне объяснимо: молекулы аллергенов очень малы в размерах, и когда такое вещество впервые проникает в организм, бдительные и недремлющие иммунные клетки-лимфоциты просто не в состоянии «заметить», что произошло проникновение посторонних.

Микроскопические аллергены тем временем связываются с определенными белками, а также с вирусами, бактериями, и в итоге заметно «подрастают», обзаводятся солидными габаритами. Это наконец-то замечают иммунные клеточки, конструкцию «аллерген+белок» уничтожают, но надолго запоминают незваного гостя. Когда ребенок в следующий раз контактирует с тем же аллергеном, лимфоциты, не тратя времени даром, начинают «стрелять из пушки по воробьям», и кожа малыша покрывается тем, что получается от такой борьбы — воспалительной сыпью.
О том, как возникает аллергический дерматит, его симптомы и способы борьбы смотрите в следующем видео.
Причины возникновения
Детские аллергии иногда называют расплатой за неразумность человечества. Плохая экология, некачественные продукты питания, изобилие всевозможных медикаментов, которые продаются свободно, без рецепта, масса различной косметики для новорожденного вместо привычного и безопасного детского мыла — все это факторы способствуют развитию аллергического дерматита у детей.
Небезопасным этот мир начинает быть даже для тех малышей, которые находятся на грудном вскармливании, ведь они могут получать аллергены вместе с материнским молоком, поскольку мама питается продуктами из супермаркета.
Аллергены окружают ребенка повсюду с первых минут его самостоятельной жизни вне маминого живота. Однако у одних детей они не вызывают бурной реакции, а других расцвечивают яркой сыпью. Точных механизмов такой реакции пока никто назвать не может, но врачи в качестве вероятных причин называют состояние иммунитета конкретного ребенка в конкретный период жизни и количество аллергена.
Наиболее распространенные аллергены:
- медикаменты;
- косметика и парфюмерия;
- краски и бытовая химия;
- металлы и полимеры, а также синтетика.
Играет роль и психологическое состояние ребенка. Так, дети из неблагополучных, с точки зрения межличностных отношений семей, к которым применяют меры физического наказания, где часто скандалят, более подвержены аллергической реакции. На выраженность симптомов оказывает влияние и склонность к потливости. Пот усиливает кожное раздражение и увеличивает площадь пораженных участков. Токсико-аллергический дерматит может появляться при вдыхании неких агрессивных веществ, которые вызывают в организме бурную реакцию иммунитета. К ним относятся пыльца растений, пары хлора, домашняя пыль и т. д.
Главная опасность аллергического дерматита заключается в том, что он может стать хроническим. Осложниться на местном уровне может и сама сыпь, если на участки со сформировавшимися экземами попадет такой удивительный по своей вредности и настырности микроб, как стрептококк. Тогда развивается сопутствующее заболевание — стрептодермия.
У детей с тяжелыми формами токсико-аллергического дерматита могут произойти нарушения деятельности почек, сердца, печени и легких.
Симптомы и признаки
Несмотря на воздействие ограниченное — ребенок потрогал руками что-то, способное вызвать неадекватную реакцию, вдохнул аллергены с парами бытовой химии или маминых духов, сенсибилизация развивается общая. При этом бывает достаточно сложно установить, что и когда пошло не так. При аллергическом дерматите, как уже говорилось выше, реакция замедленная, а это значит, что проявиться она может только через несколько дней после контакта с аллергеном. При этом нужно еще суметь вспомнить, что ребенок трогал, где был, чем дышал и что ел. Ответить на все эти вопросы с большой точностью в принципе невозможно.
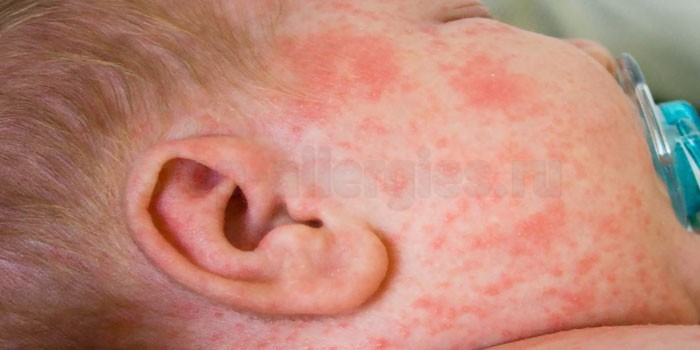
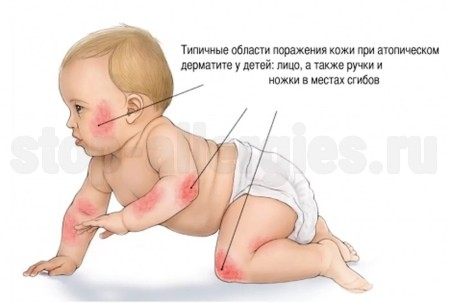
При аллергическом дерматите главный симптом — сыпь. В целом кожные покровы довольно напряжены, особенно в месте контакта с аллергеном, если речь идет о контактной форме. Место поражения выглядит покрасневшим и немного отечным. При бесконтактной форме сыпь может проявиться на самых нежных частях тела — на лице, особенно на щечках, на голове в волосяном покрове, а также на руках и ногах, особенно в кожных складочках на сгибах.
Сыпь может выглядеть, как мелкие розовые точки, а также довольно часто появляются пузырьки, которые быстро лопаются, оставляя мокнущую, постепенно подсыхающую корочку. Все элементы сыпи появляются одновременно, они не имеют четких границ.
При запущенном заболевании, если контакт с аллергеном длительное время не прерывается, несмотря на бурную реакцию организма, сыпь может трансформироваться в экзему с выраженной достаточно тяжелой сенсибилизацией.
Ребенок постарше сможет вполне внятно пожаловаться на зуд. Кроха до года будет постоянно тянуться ручками к местам поражения, пытаться их почесать. Новорожденный малыш будет вести себя беспокойно, поскольку сильный зуд может нарушить его сон, аппетит. При сильном аллергическом дерматите и большой зоне поражения у ребенка может подняться температура до субфебрильных значений — 37,5 0 37,9 градусов.
Диагностика
При появлении нечеткой пузырчатой сыпи обязательно следует вызвать врача. Во-первых, для того чтобы исключить одно из опасных инфекционных заболеваний, которые тоже сопровождаются пузырчатой сыпью (герпесвирусные инфекции, например). Во-вторых, по характеру сыпи опытный доктор вполне способен понять, насколько сильна аллергическая реакция и сразу назначить что-то, облегчающее состояние ребенка, спасающее от сильного зуда и жжения.
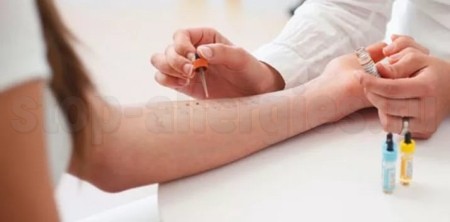
Вторым этапом обследования должно стать посещение аллерголога или дерматолога. Эти доктора с помощью специальных аппликационных тестов смогут определить, на что именно появилась такая кожная реакция. Тесты представляют собой небольшие бумажные полоски с липким основанием, их прикрепляют к коже ребенка, а через сутки-двое оценивают результат. Если кожа под полоской покраснела, значит, аллергия возникает именно на этот аллерген. Минусы тестов в том, что ребенок, хоть ему и крепят тест-полоски на спинку, очень подвижен, он может отклеить их раньше срока. В сами же полоски включены только самые распространенные аллергены, и вовсе не факт, что у ребенка появится на них реакция, ведь его собственную сыпь мог вызвать аллерген, не представленный в перечне.
Наиболее информативным считается анализ крови на иммуноглобулины. Если их уровень повышен, то это свидетельствует об аллергическом заболевании, а подъем тех или иных иммуноглобулинов по сравнению с уровнем остальных, подскажет врачу возможные направления поисков конкретного «виновника» кожной сыпи.
Иногда доктора советуют провести маленьким пациентам скарификационные тесты. Их проводят под присмотром врача, который наносит скальпелем небольшие царапинки на кожу предплечья и наносит аллергены. На каждую такую царапинку — по одной пробе. Затем оценивается реакция или отсутствие реакции.
Детям с сильным дерматитом аллергического характера может быть назначено дополнительное исследование, которое будет включать в себя:
- анализ кала на яйца глист и анализ крови на следы паразитов;
- обследование щитовидной железы и анализ крови на гормоны.
Всем без исключения детям с аллергическим дерматитом показано сдать общий и биохимический анализ крови.
Лечение основано на устранении аллергена, вызвавшего неадекватную реакцию иммунитета. Если вовремя это сделать, можно обойтись без применения медикаментов, поскольку воспалительный процесс не будет нарастать. Но, несмотря на многочисленные способы диагностики и уровень развития современной медицины, обнаружить истинного «виновника» болезни бывает довольно сложно. В этом случае родителям даются общие рекомендации, которые направлены на профилактику контактов с максимальным количеством аллергенов.

В первую очередь рекомендуется пересмотреть рацион ребенка. Нужна специальная гипоаллергенная диета. Из меню следует исключить орехи, цитрусовые, красную ягоду, маринованные продукты и все специи, мед, куриные яйца, фабричные сладости, дрожжевое тесто и выпечку из него. Детям до полутора лет свести к минимуму употребление цельного коровьего молока, козьего молока и продуктов из него. Лучше отдать предпочтение гипоаллергенным детским молочным смесям. Для детей до 6 месяцев они должны быть полностью адаптированными, для деток от полугода — частично адаптированными.
Если малыш с аллергией питается грудным молоком, маме следует пересмотреть свой рацион и исключить из него вышеуказанные продукты, а также лук, чеснок и все продукты с пищевыми красителями.

Как уже говорилось, потеющий ребенок более подвержен мучительным формам сильного аллергического дерматита. Поэтому родителям следует раздеть малыша до разумных пределов, следить, чтобы он не потел во время игр дома и на прогулках. Если на улице зима и не потеть в куртке и шапке при активных играх на воздухе никак не получается, после каждой прогулки следует ополаскивать ребенка водой из душа, без мыла, и сразу переодевать в чистую, сухую одежду. Сама одежда должна быть из натуральных тканей, всю синтетику нужно спрятать подальше. Оптимально, если вещи самого обычного белого цвета, без текстильных красителей. Это же касается постельного белья.

Домашняя обстановка
Из дома сразу по возвращении от врача, независимо от того, найдена ли причина аллергии, следует убрать все, что может быть аллергенным. В стандартной квартире обычной российской семьи такие вещи имеются в избытке. Это ковры, большие мягкие игрушки, которыми обставлена вся детская комната, лежащие стопками где попало книги. Книги нужно спрятать в шкаф и закрыть подальше, а ковры и игрушки по мере возможности вынести в гараж или на балкон, поскольку они являются главными накопителями аллергенной домашней пыли.
Из зоны досягаемости должны быть убраны все моющие средства, все флаконы и упаковки с бытовой химией.
Уборку в доме, где живет ребенок с аллергическим дерматитом, следует проводить без применения химии вообще, на крайний случай пользоваться мягкими ее вариантами, не содержащими в своем составе хлора.
Детские вещи и одежду, а также вещи всех, кто берет ребенка на руки и контактирует с его кожей, следует стирать исключительно детским гипоаллергенным порошком и обязательно дополнительно полоскать. В детской комнате нужно создать правильные температурные условия — при температуре около 20 градусов и не больше ребенок потеть не будет, а при относительной влажности воздуха от 50 до 70% его кожа не будет пересыхать, и воспаление быстрее пройдет.
Купать ребенка с аллергическим дерматитом нужно ежедневно, но вот детское мыло применять не чаще раза в неделю, чтобы не пересушить и без того травмированную воспалительным процессом дерму. От пенок, гелей для душа с приятными фруктовыми ароматами следует отказаться, отдав предпочтение самому простому и недорогому детскому мылу без отдушек и красителей.

Медикаменты
К вышеперечисленному комплексу мер детям, страдающим от зуда на пораженных участках кожи при аллергическом дерматите, обычно добавляют мазь или крем с противовоспалительным действием. Чаще используются кортикостеродные препараты, такие как «Элоком», «Адвантан», «Целестодерм». Если принято решение не применять гормональные мази, поскольку дерматит не настолько сильно выражен, то облегчить состояние ребенка, снять зуд помогут негормональные «Фенистил», «Бепантен», «Ла-Кри».
При тяжелых аллергических реакциях токсической формы ребенку может быть назначен прием антигистаминных препаратов по возрасту.
В педиатрии чаще всего предпочитают лечить «Лоратадином» или «Супрастином». Одновременно с ними детям обязательно нужно принимать препараты кальция. Иногда врачи рекомендуют мягкое детское успокоительное, если кожный зуд мешает ребенку уснуть даже после применения мазей. Обычно такое состояние при соблюдении всех рекомендаций проходит через несколько дней.
Лечение народными средствами
Лечить аллергический дерматит народными средствами в домашних условиях специалисты не рекомендуют. Во многом, потому что большинство рецептов нетрадиционной медицины основаны на свойствах лекарственных растений. А именно с растениями ребенку с острой стадией дерматита контактировать и не нужно, ведь травки и цветочки — потенциально опасные аллергены. Любое применение внутрь или наружно растительного средства или отвара должно быть обязательно согласовано с врачом, в противном случае состояние ребенка может существенно ухудшиться.
Контактная аллергия (аллергический дерматит) у детей — отчего она бывает, и как ее предупредить
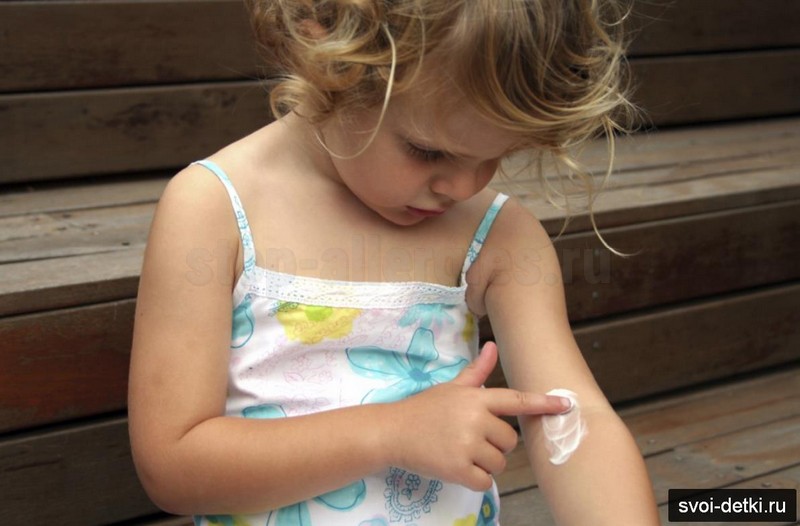
Сыпь, вызванная прикосновением к аллергену — это аллергический дерматит или контактная аллергия. Обычно она вызывает местную реакцию ( сыпь , покраснение, зуд), но в редких случаях возможны и общие проявления.
Как выглядит контактная аллергия у детей
Симптомы начинают проявляться не сразу — от 12 часов до 3 суток после контакта с веществом:
- покраснение кожи в месте соприкосновения с аллергеном — иногда сплошь, иногда в виде пятен;
- может быть сыпь в виде пузырьков;
- зуд;
- отечность;
- шелушение;
- чувство жжения (иногда бывает только жжение, без покраснений);
- чувствительность к солнцу;
- позже элементы сыпи покрываются корочками;
- иногда контактная аллергия может сопровождаться головной болью, ознобом и лихорадкой.
Важно отличать аллергический дерматит от контактного. Аллергический дерматит — это иммунный ответ на какое-либо вещество. А контактный — раздражение кожи в результате воздействия агрессивных веществ: бытовые моющие средства, несвоевременно снятый подгузник, мыло со слишком активными моющими компонентами и т.п. Такая реакция обычно проходит в течение нескольких часов и специального лечения не требует, лишь меры предосторожности в будущем.
Что вызывает контактную аллергию у детей
Аллергический дерматит может вызвать абсолютно любое вещество, независимо от того, натуральное оно или нет.
- растения;
- металлы (например, брекеты вполне могут вызвать у ребенка местную аллергическую реакцию);
- консерванты в детской косметике (крем, шампунь);
- местные препараты (антибиотики, антисептики, обезболивающие);
- полимеры (например, в бижутерии, которую любят носить даже маленькие девочки);
- стиральный порошок;
- контактные линзы (обычно дешевые) или раствор для хранения линз — кроме дискомфорта на роговице, может возникать покраснение и зуд кожи вокруг глаз;
- бывает и кожная аллергия на солнце.
Нужно ли обращаться к врачу при аллергии на коже у ребенка?
Обращаться к врачу нужно всегда, даже если болезнь на первый взгляд не представляет опасности. Тактику лечения контактной аллергии у ребенка нужно разрабатывать совместно с врачом. Доктор может назначить такой комплекс процедур:
- выявить и исключить аллерген;
- антигистаминные (противоаллергические) препараты;
- ванны с отваром овсянки, чтобы успокоить кожу;
- успокаивающие лосьоны или кремы;
- иногда требуется мазь с кортикостероидами (но их назначает только врач!);
- также необходимо следить за тем, чтобы малыш не чесал аллергическую сыпь, иначе может присоединиться бактериальная инфекция, и тогда уже придется лечиться антибиотиками.
Как можно скорее нужно попасть к врачу в следующих случаях:
- сыпь стала воспаляться (припухлость, горячая на ощупь);
- зуд настолько сильный, что ребенок не находит себе места;
- сыпь продолжает распространяться даже после того, как вы исключили все возможные аллергены;
- сыпь появилась на половых органах и причиняет боль;
- лечение не дает эффекта.
Как минимизировать риск возникновения контактной аллергии у ребенка
При выявленной контактной аллергии у малыша на тот или иной компонент, в течение нескольких лет стоит избегать его (у многих детей детская аллергия с годами исчезает, надо лишь вовремя оградить его от раздражителя). Что вы можете сделать:
- стирайте детские вещи гипоаллергенным порошком и хорошо полоскайте;
- при аллергии на брекеты поговорите со специалистом, сведущем в ортодонтии о других типах ортодонтических конструкций (например, керамика или пластик не обладают такой аллергенностью, как, например, нержавейка или золото);
- откажитесь на 3-4 года от ношения шорт, если у ребенка аллергия на растения;
- при аллергии на солнце старайтесь не бывать на улице в пик солнечной активности (с 11 утра до 3 часов дня);
- сведите к минимуму использование детской косметики, оставьте только шампунь для купания (если подумать — а нужны ли ребенку все эти кремы и лосьоны или это просто мамина прихоть?);
- не увлекайтесь мытьем полов и стен специальными средствами — достаточно простой воды.
Даже если у вашего малыша никогда не было контактной аллергии, все равно не помешает соблюдать некоторые правила безопасности. При малейшем подозрении на аллергический дерматит обращайтесь к врачу как можно скорее.
Контактная аллергия
Контактная аллергия или другое более уточненное ее название контактно-аллергическим дерматит — заболевание, представленное в виде экземы, возникшее в результате контакта кожи с аллергенами замедленного типа. Но, тут есть и противоречие, которые имеют прямое отношение к аллергенам, а именно, в медицине известны вещества, которые могут спровоцировать аллергический процесс и без имения аллергического фактора, то есть аллергена. Сам механизм воздействия таких веществ и называется контактной аллергией. Осуществляется процесс этой аллергической реакции в процессе химического повреждения кожи.
Контактная аллергия обладает двумя формами проявления:
- фотоконтактный дерматит,
- контактная крапивница.
Причины контактной аллергии
Рассмотрим причины, в результате которых может возникнуть контактная аллергия:
- вещества на растительной основе: тюльпаны, хризантемы, примула — обладают наиболее активными аллергенами. Перечисленные цветы в своем составе содержат компоненты, способные при контакте сенсибилизировать кожу;
- металлы. Некоторые женщины жалуются на плохое качество бижутерии так, как в процессе ее ношения на участках кожи (где произошел контакт с аллергеном) появляется раздражение различного рода. Например, соли, никель и хром — одни из самых активных аллергенных факторов. Но соединительные процессы с хромом очень популярны в производстве. Что касается никеля, то его можно встретить, где угодно, начиная от тяжелой промышленности и заканчивая бытовыми принадлежностями, к примеру крючок для вязания, наручные часы, шпильки для волос или зубные протезы. В эту же группу следует отнести и бериллий, ртуть, кобальт, медь, золото, платину, уран;
- парфюмерия и косметика, точнее их составляющие: стабилизаторы и консерванты;
- краска для волос обладает очень высокой сенсибилизирующей активностью, поскольку, содержит в себе динитрохлорбензол;
- формалин, который пользуется спросом в промышленности и в медицине;
- натуральные (канифоль, каучук, шеллак) и искусственные (смола, пластические массы, синтетический каучук) полимеры. Контактная аллергия, возникшая на основе этой группы аллергенов, чаще всего, имеет профессиональный характер, то есть, человек, работающий, допустим, на каучуковом заводе может «подхватить» контактную аллергию.
Симптомы контактной аллергии
Как мы уже сказали в самом начале, контактная аллергия имеет две формы, а значит и ее симптомы тоже обладают несколькими разновидностями, а именно:
- фотоконтактному дерматиту свойственны симптомы, как и у аллергического дерматита,
- контактная крапивница отличается уртикарной сыпью на коже.
Кроме того, симптомы могут нести острый дерматологический характер или выражаться в качестве контактной экземы.
В случае обостренного состояния, появляется отек на пораженных участках кожи, не имеющий четких границ. Тяжелые формы характеризуются намоканием и везикуляцией. В самых тяжелых случаях могут возникнуть крупные пузыри на коже.
Контактная аллергия может принять хроническую форму. Такое случается с людьми, которые не хотят или не могут избежать систематического контакта с аллергеном, к примеру, человек не хочет менять зубной протез, или работу и так далее.
Контактная аллергия у детей
По поводу детей нужно сказать, что провоцирующих возникновение контактной аллергии факторов множество, например, стиральный порошок или комнатные цветы. Многие родители соблюдают всевозможные правила, например, не заводят домашних животных, не приобретают китайских игрушек из некачественного пластмасса, систематически проветривают комнаты, а дети, все равно, «в крапинку», почему? Как и по каким причинам возможна контактная аллергия у детей?
Перечислить все факторы невозможно потому, что их очень много. Но, если ребенок страдает этим, значит аллерген, все-таки, присутствует и, мало того, ребенок с ним контактирует. Даже запах краски или маминых духов способны повлиять на детский организм. В этот период человеческий организм более всего подвержен влияниям различных факторов, особенно, если на теле у ребенка имеются царапины или другие кожные повреждения, через которые воздействие аллергена проходит в усиленном режиме.
Итак, если у ребенка контактная аллергия, то нужно определить, что ее спровоцировало только, тогда может восстановиться естественный кожный процесс. Перечислим возможные аллергены:
- средства гигиены: шампунь, мыло, мочалка и так далее,
- бытовая химия: стиральный порошок, кондиционеры и прочее,
- аэрозоли, распылители, ароматизаторы,
- домашние животные, комнатные растения,
- пыль,
- средства против насекомых, например, в виде аэрозоля,
- ацитоносодержащие вещества: лак для ногтей, ацетон, краска и так далее,
- синтетические ткани,
- цепочка или крестик на шее.
Этот список можно продолжать до бесконечности. Отвар с цветков календулы может на время успокоить кожу, но устранить аллергическую реакцию можно, только исключив контакт с аллергеном.
Аллергия на контактные линзы
Аллергия на контактные линзы тоже контактная аллергия. И проявляет она себя краснотой вокруг глаз, иногда сопровождающейся зудом.
Линзы из качественного материала не могут спровоцировать появление такой или подобной реакции. Чаще всего, аллергия возникает не на контактные линзы, а на сам раствор по уходу за ними.
Что касается лечения аллергической реакции, появившейся в результате ношения линз, необходимо изначально убедиться, что именно контактные линзы стали причиной аллергии, а не, допустим, тополиный пух. Поэтому, в первую очередь, следует обратиться к офтальмологу и к аллергологу.
Конечно, в интернете полно информации о том, как в домашних условиях лечится контактная аллергия. Но не стоит забывать о том, что ее распространяют в ознакомительных целях. Самолечение здесь совершенно не уместно так, как может оказаться, что красная кожа вокруг глаз — вовсе не аллергия. Кроме того, в качестве препаратов рекомендуют глазные капли, к примеру, «Визин». Но, опять же, хотелось бы обратить внимание на тот факт, что «лезть» в глаза без медицинской консультации чревато последствиями.
Диагностика контактной аллергии
Контактная аллергия, как и другие типы аллергий, это иммунопатологическое заболевание, а значит требует комплексного обследования с привлечением смежных специалистов: оториноларингологи, офтальмологи, дерматологи, иммунологи. Итак, рассмотрим виды кожных тестов:
- укол «prick-test» — самый популярный способ выявления аллергена,
- аппликационные тесты «prick-test» — проверяет кожную реакцию на любые компоненты, провоцирующие контактную аллергию, начиная с косметики заканчивая стоматологическими протезами,
- анализы крови на переносимость тех или иных компонентов, к примеру, зубные протезы.
Контактная аллергия в наши дни, далеко не редкий случай, поэтому диагностика проводиться доступным способом, быстро и почти безболезненно.
Исследование иммунного статуса
Контактная аллергия при диагностики включает в себя методы исследования иммунного статуса. При этом отслеживается в сыворотке крови IgA, IgM, IgG для определения первичного и вторичного иммунологического заболевания, и конечно же, это необходимо, чтобы грамотно провести контроль за проводимым иммуномодулирующим лечением.
Итак, проанализируем вероятные результаты:
- IgA, IgG — агамма-гипогаммаглобудемия врожденного типа присутствует, если повышенный уровень LgM — врожденная гипогаммаглобулинемия либо сниженный уровень LgA – селективная недостаточность;
- если результаты обследования говорят, что уровни всех иммунологлобулинов повышенны, то это свидетельствует о том, что происходят хронические инфекционные процессы, системные заболевания соединительной ткани, хронические заболевания печени и прочее;
- селективное повышение LgA или же LgG явление, свойственное миеломного заболевания. При заболевании Берже наболюдается селективное повышение LgA. Отдельный подъем содержимого LgM может говорить о макроглобулинемии.
В случае подозрения на миеломное заболевание или при вероятности макроглобулинемии Вальденстрема, так же амилоидозе проводят электрофоретическую диагностику иммуноглобулинов мочи и сыворотки крови. Такой метод обследования используют и в случае криоглобулинемии, Бенс-Джонса, увеличенной кровяной вязкости и определенных лимфопролиферативных заболеваний.
- высокий уровень мочевого белка и LgA или LgG — сигнал о миеломном заболевании,
- высокий уровень мочевого белка, но LgA и LgF остались на нормальном уровне, то опять же существует вероятность миеломного заболевания,
- макроглобулинемия при подъеме LgM,
- заболевания тяжелых цепей — высокий мочевой LgG.
Исследование иммунной системы нередко проводится для того, чтобы определить наличие аутоантител при помощи непрямой иммунофюоресценции. Такой метод проводится для определения болезней с иммунным патогентезом.
На самом деле способов исследования иммунной системы — множество. К сожалению, человек, не имеющий медицинского образования, не всегда понимает, что вообще они означают. И это нормально, поскольку, помимо названий болезней, существует целый комплекс анализов для определения конкретного заболевания, исследуя концентрацию содержимых компонентов в моче, крови и в ее сыворотке. Зачем все это делается, если пациент уверен в том, что у него контактная аллергия? Во-первых, на все 100 нельзя быть уверенным в диагнозе без предварительных анализов. Во-вторых, причин и последствий контактной аллергии множество, включая антитела.
Лечение контактной аллергии
Контактная аллергия не пройдет, если пациент «подсядет» на противоаллергические препараты и при этом не исключит из повседневного обихода раздражающий фактор. В первую очередь нужно абсолютно ликвидировать вещество или предмет, что и является, непосредственно, аллергеном.
После того, как возбудитель аллергии устранен переходим к следующему этапу:
- острое воспаление и развитие мокнутия лечится путем холодных примочек или с добавлением жидкости Бурова. При помощи кортикостероидных препаратов можно добиться эффективных результатов, курс их применения длится до двух недель по 2 раза в день;
- очень тяжелые реакции требуют более интенсивного курса лечения кортикостероидных средств во внутрь. Его длительность определяет врач так, как возможны побочные эффекты;
- антигистаминные препараты назначаются для снятия зуда и отечности. К этим препаратам относятся: «Фенистил», «Зиртек», «Зодиак», «Эриус» и так далее.
К народным способам лечения относятся, как средства для наружного, так и внутреннего применения.
В качестве внутреннего применения используют отвар из сельдерея. Для наружных способов лечения известны такие способы: отвар из зверобоя, или из цветков календулы, или из чистотела, или из череды. Яблочный и огуречный соки снимают воспалительный процесс на коже. Этими же свойствами обладают сметана и кефир.
Но! следует помнить, что контактная аллергия, спровоцированная растительными аллергенами народными способами, вряд ли, излечится. И, вообще, по этому поводу, лучше воздержаться от народных рецептов, поскольку, ситуация может усугубиться.
Профилактика контактной аллергии
Контактная аллергия, как и любая другая, не имеет профилактических средств. Почему? Начнем с того, что иногда, аллергическая реакция на тот или иной элемент передается по наследству. Кроме того, аллергия может возникнуть приобретенным способом, то есть, на почве профессиональной деятельности (работа с химикатами или металлами, к примеру), в результате частого окрашивания волос, ношение контактных линз или зубных протезов и так далее. Избежать воздействующего фактора не реально. Для этого нужно жить взаперти, и то не исключена аллергическая реакция на пыль или бытовую химию. Но, все же, меры предосторожности никогда не повредят.
Итак, по поводу мер предосторожности:
- если вы любите носить украшения (особенно пирсинг на языке или в пупке), следите за качеством металла,
- своевременное прохождение медицинских осмотров, для выявления склонности к аллергии,
- следует обращать внимание на концентрацию аллергенов, которые содержат элементы растительного происхождения, например, тюльпаны,
- особенно, если в доме маленькие дети, необходимо контролировать чистоту в дому и исключить искусственные ароматизаторы, например, освежитель воздуха,
- внимательно читать на упаковке содержимое косметических средств, бытовой химии,
- для любителей огорода и сада, некоторые виды удобрений при интенсивной концентрации синтетических средств могут стать причиной для возникновения аллергии. Именно, по этой причине, если нет возможности исключить контакт с подобными веществами, следует надевать резиновые перчатки и одежду с длинным рукавом.
Контактная аллергия называется контактной потому, что происходит физический контакт кожи с аллергеном, поэтому избежать аллергические процессы можно только путем устранения самого аллергена.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность — «Лечебное дело»
Контактная аллергия
Контактная аллергия (возникает при соприкосновении) — это реакция замедленного типа, проявляющаяся в виде экземы или крапивницы, которая возникает на раздражение кожи каким-либо веществом. 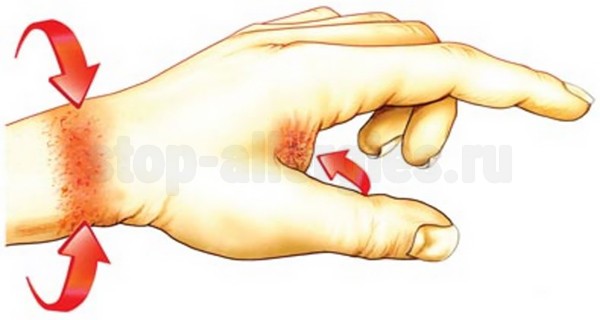
Особенностью данного типа аллергической реакции является местное развитие патологического процесса, локализованное в месте контакта кожи с веществом. Обязательным условием для лечения является исключение аллергена из жизни больного.
Факторы развития
Контактная аллергия у детей может возникнуть на любое вещество или предмет, в силу слабой развитости всех систем, защитные свойства организма уступают взрослому иммунитету.
Аллергическая реакция может возникнуть спустя несколько дней после воздействия вещества на кожу, наличие повреждений (ранок, расчесов, царапин) значительно ускоряет процесс.
Примерный список аллергенов для детей раннего возраста:
- шерсть домашних животных;
- пыльца комнатных растений;
- одежда (чем выше содержание синтетики в составе тканей, тем опаснее вещи ля малышей);
- средства личной гигиены (гель для купания, мыло, крем);
- бытовая химия;
- аэрозольные вещества.
У взрослых круг аллергенов расширяется в связи с их активностью, очень часто развивается профессиональная аллергия. Например, на латекс или антибиотики у медицинских работников (в каждой профессии можно выделить предметы повышенной аллергической направленности).
В отдельную группу выделяется контактная аллергия на ношение линз, проявляется покраснением глаз, чувством жжения и дискомфорта. Реакция чаще возникает на средства для промывки линз, при раздражении следует обратиться к офтальмологу, или по менять жидкость самостоятельно.
Усугубляет проявление аллергической реакции снижение иммунитета, неправильное питание и длительное нервное перенапряжение. Особенно подвержены к аллергии, люди наследственно предрасположенные. Если оба родителя аллергики, вероятность возникновения гиперчувствительности у новорожденного составляет 90%, при аллергии 1 из родителей или бабушек/дедушек 50%.
Симптомы (фото) аллергии
Возникновение контактной аллергии происходит спустя 12–64 часа. На скорость проявления влияет сенсибилизация организма и сила воздействующего аллергена.
В месте контакта проявляется покраснение, отек, начинают образоваться папулки и пузырьки различной интенсивности (на фото), которые вскрываясь, образуют эрозивную мокнущую поверхность.
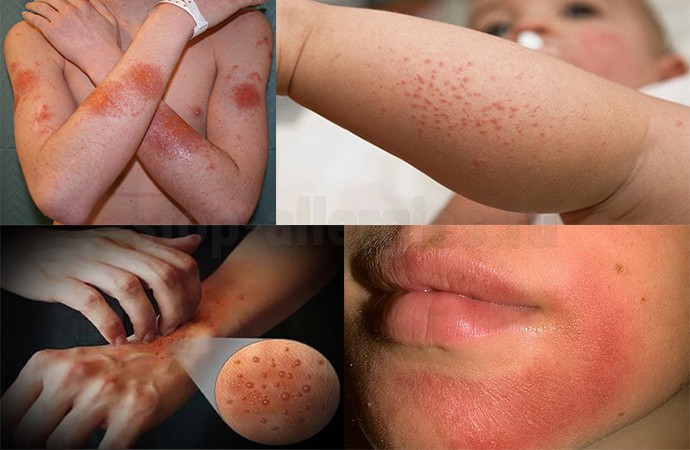
При тяжелой форме заболевания процесс может приобрести некротическую форму. Заживление происходит с образованием корочек (на фото), под которыми происходит восстановление поврежденных тканей.
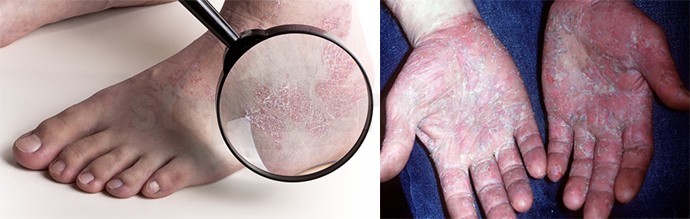 При длительном течении болезни происходит утолщение кожи и образование участков шелушения.
При длительном течении болезни происходит утолщение кожи и образование участков шелушения.
Отличие клинического проявления острой формы аллергии от хронической.
Симптомы фотоконтактного аллергического дерматита соответствует классическому.
При возникновении контактной аллергии у ребенка следует как можно раньше выявить причину и устранить ее влияния на новорожденного, иначе лечение не принесет результат. При длительных и частых аллергических реакциях у малыша нарушается общее равновесие организма ребенка, и он приобретает чувствительность к большому количеству аллергенов.
Диагностика
Диагностика заболевания проводится врачебной комиссией, состоящей из дерматолога, аллерголога и иммунолога, при необходимости к исследованию подключается терапевт, офтальмолог, стоматолог и другие специалисты.
Методы, используемые для диагностики контактной аллергии:
- Кожные тесты. На чистую кожу накладываются тестируемые материалы, и фиксируются. Материалы представляют собой пластырь с наложенными на него тампонами смоченными предполагаемыми аллергенами. Через 2–3 суток проводится осмотр с целью выявления реакции. Проводится тестирование только в ремиссию и при полной отмене гистаминных препаратов. Назначается с целью определения аллергена и его исключения из жизни пациента.
- Исследование иммунного статуса. Определяются иммуноглобулины: IgA, IgG, IgM. Показатели аллергического процесса.
- Анализы крови и мочи.
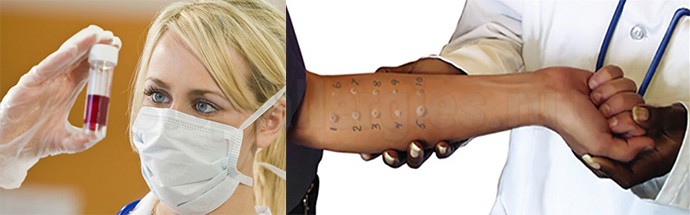
Способов исследования иммунной системы очень много, они используются при необходимости. В случае неосложненного течения достаточно перечисленных выше.
После постановки диагноза назначается необходимый комплекс лечебных мероприятий.
Лечение аллергии
Лечение контактной аллергии держится на 3 основных методах:
- Устранение аллергена;
- Медикаментозная терапия;
- Меры профилактики.
При развитии реакции у грудничков, применяется ванна с отваром календулы, что позволяет снизить кожный зуд и покраснение. Но при продолжающемся контакте ребенка с веществом, вызвавшем реакцию, купание в ванне не принесет облегчения. Первым делом нужно исключить аллерген.
В случае развития аллергического дерматита лечение будет состоять из следующих этапов:
- Мокнущую экзему следует «подсушить», для этого используют примочки с жидкостью Бурова, исключается контакт с водой до заживления поврежденной поверхности;
- Местные кортикостероиды: назначается в виде мази или крема (Акридерм, крема содержащие глюкокортикоиды), курс рассчитан на 12-14 дней;
- При тяжелых и хронических процессах назначается прием антигистаминных средств внутрь, препарат, дозировка и длительность курса подбирается индивидуально, лечащем врачом и проводится под строгим контролем специалиста. Возможны осложнения.
Наиболее используемые антигистаминные препараты: Цетиризин (Цетрин), Эриус, Супрастин, Тавегил.
В лечении детской контактной аллергии применяется Супрастин, при тяжелом течении показана госпитализация.
- При аллергии на контактные линзы назначаются глазные капли с противоаллергической направленностью: Аллергодил, Опанатол;
- Седативные препараты (пустырник, валериана);
- Энтеросорбенты используются при лечении хронической контактной аллергии: Энтеросгель, Полифепан и другие.
После купирования острого периода заболевания хороший эффект окажет светолечение (при первичной аллергии не назначается, используется в терапии хронических форм).
Дополнительно применяются методы народной медицины:
- Компрессы с маслом зверобоя;
- Отвар корней лопуха, календулы, чистотела;
- Шиповник (применяется внутрь и наружно);
- Масло облепихи;
- Череда:
- Хмель.
Рецепты народной медицины
Методы народной медицины подбирает дерматолог или аллерголог, самолечение не допустимо, особенно в детской практике.
Меры профилактики
Профилактических мер, полностью исключающих возникновение аллергической реакции, не существуют. Возможно лишь создать благоприятные условия для нормальной жизнедеятельности организма без возникновения реакции, зная аллерген. Общие меры предосторожности заключаются в следующем:
- Диета исключающая условно аллергенные продукты (кофе, шоколад, клубнику и многое другое), при склонности к аллергии родителей, новорожденным прикорм вводится с осторожностью. Не более 1 нового продукта в 2 недели, при появлении аллергии на него, полностью исключается из рациона.
- При выборе украшений предпочтение следует отдать качественным металлам, не вызывающим аллергию: серебро, никель.
- Соблюдать чистоту в доме, особенно при появлении в доме малыша. В уборке использовать гипоаллергенные средства бытовой химии, чаще проветривать помещение.

- Работая на огороде во время цветения трав следует одевать одежду максимально защищающую кожу, на руки перчатки.
- В случае склонности к аллергии снизить количество косметических средств, не контактировать с сильными химическими веществами.
- При фотоконтактной реакции исключить посещение солярия и меньше бывать на солнце, особенно в период с 11:00 – 15:00.
Последствия и осложнения заболевания
В случае простой контактной аллергии прогноз благоприятный. При своевременном выявлении аллергена и полном исключении его из жизни больного, о проблеме можно забыть навсегда, сложнее, когда аллергию вызывают целые группы веществ или вещества избавиться от которых, не представляется возможным.
При несвоевременном или не правильном лечении возможно значительное поражение тканей. В таких случаях происходит рубцевание и образование шрамов или участков с измененной пигментной окраской.
Когда аллергия протекает длительно, возможно вторичное инфицирование поврежденной кожи, особенно опасно присоединение бактериальной инфекции у новорожденных и грудничков, что грозит серьезными последствиями.
При первых признаках контактной аллергии следует обратиться к специалисту для тщательного обследования и назначения адекватной терапии. Самолечение не рекомендуется и может привести к печальному итогу.
Аллергические реакции у грудных детей — причины и признаки, как выявить аллерген и лечение
Распространенная и неприятная проблема – аллергия у грудничка: организм грудного ребенка еще не выработал необходимых защитных реакций, поэтому любой аллерген – продукты питания, ткани, пыль, пыльца растений, шерсть домашних животных, может провоцировать аллергическую реакцию. Лечить ее зачастую бывает сложнее, чем у взрослого, поэтому важно точно диагностировать источник раздражения и избегать контактов ребенка с ним. Какие бывают причины раздражения и какие средства можно применять без вреда для ребенка, рассмотрим в этой статье.
Что такое аллергия у грудничка
Известно, что аллергия у грудничка – это процесс повышения чувствительности кожи, кишечника к тем или иным аллергенам. Она может быть пищевого и непищевого происхождения: раздражительную реакцию у ребенка может вызвать абсолютно любой пищевой продукт, а также бытовые явления, такие как пыль, химические средства, домашние питомцы. Аллергия у новорожденных может проявляться высыпаниями на теле, нарушениями желудочно-кишечного тракта или респираторным аллергозом дыхательной системы.
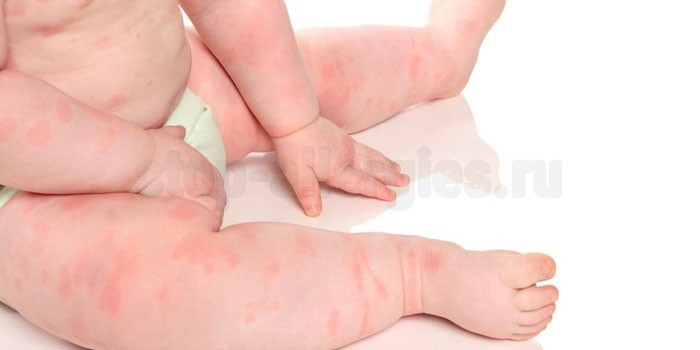
Как выглядит аллергия у грудничков
Раздражение может находиться на ягодицах, животе и лице малыша, шелушится волосистая часть головы, брови. Аллергия у грудничков выглядит как покраснения, мелкая сыпь, шелушащиеся участки кожи, подкожный отек слизистых, потница, крапивница, опрелости. Если кожные проявления возникают, даже учитывая правильный, регулярный уход – возможно, виной всему аллерген.
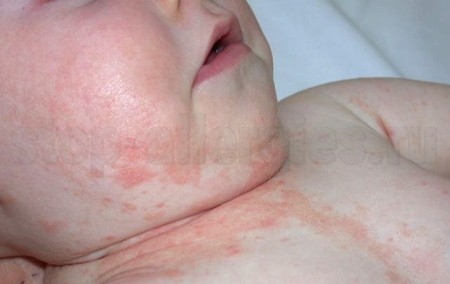
Аллергия у грудничка на лице
Проявляется аллергия у грудничка на лице в виде диатеза, ряд характерных симптомов, которые располагаются на щеках, лбу, подбородке, имеют вид красных, сухих пятен разного размера, сыпи, мелких водянистых прыщиков. Они появляются непосредственно после принятия пищи, или через какое-то время после контакта с аллергеном, затем сходят частично либо полностью.
Такие симптомы могут вызывать у ребенка неприятные ощущения: зуд, незначительное жжение, стянутость кожи. При поражении лица нужно постараться не дать ребенку расчесывать зудящие места руками, ведь это может не только распространить сыпь по всему лицу и телу, но и спровоцировать появление язвочек, мелких ранок, которые у грудных детей заживают долго.

Причины аллергии у грудничков
Среди причин аллергии у грудничков можно выделить реакции пищевого и непищевого происхождения. Важную роль играет наследственность: дети, в чьих семьях неоднократно встречались случаи бронхиальной астмы, дерматита, хронического насморка, подвержены повышенному риску развития аллергических реакций с рождения. Еще один фактор – время начала грудного вскармливания и природные иммунные способности ребенка.
Пищевая аллергия у грудничка
Частый раздражитель – белок, который содержится в готовых молочных смесях и даже компоненты, входящие в состав грудного молока. Пищевая аллергия у грудничка проявляется высыпаниями на коже, проявлениями со стороны кишечника: частые срыгивания, жидкий стул, запор, боль в животе. Дыхательная система может быть затруднена спазмами, заложенностью носа. Можно перечислить такие источники проблемы:
- В рационе кормящей мамы такие продукты: шоколад, кофе, грибы, рыба и морепродукты, экзотические фрукты, красные овощи, свежевыжатые концентрированные соки, цельное коровье молоко, куриные яйца, мед, жареные и копченые блюда, жирное мясо, колбасные изделия, сыр с плесенью, консерванты, эмульгаторы, красители.
- Готовые молочные смеси, содержащие белок, лактозу, злаки, сою, мед. Необходимо проверять смесь на аллергенность перед началом кормления.
- Раздражение у ребенка может быть последствием неправильного питания матери во время беременности, заболеваний, инфекций, курения.
- Перекармливание ребенка может являться причиной аллергии.

Контактная аллергия у грудничка
Может развиться аллергия у грудного ребенка после взаимодействия с потенциальными раздражителями: бытовой химией, животными, пыльцой растений. Даже при самом осторожном уходе, ребенок контактирует с окружающей средой и вырабатывает ответные реакции, которые не всегда проходят бесследно. Контактная аллергия у грудничка может быть спровоцирована следующим:
- пылью, клещами, клопами;
- парфюмерией, косметикой (как детской, так и той, которую используют взрослые);
- комнатными растениями;
- домашними животными (любыми, даже бесшерстными);
- бытовой химией (стиральными порошками, средствами для мытья посуды, освежителями воздуха).
Как определить, на что аллергия у грудничка
Методы диагностики различаются в зависимости от возраста ребенка. Определить, на что аллергия у грудничка, помогут специальные анализы, лабораторные исследования у специалистов: педиатра, аллерголога, диетолога. Детям после года проводят специальные кожные тесты, пробы на выявление раздражителя: наносят на кожу разные вещества и наблюдают реакцию. Как выявить аллерген у грудничка:
- осмотр;
- опрос родителей касательно употребляемых продуктов, диета мамы;
- анализы крови (проверка уровня иммуноглобулина Е, эозинофилов);
- УЗИ органов брюшной полости.
Аллергия на белок у грудничка
Содержится белок как в материнском молоке, так и молочных смесях, в виде коровьего, козьего молока, сои. Аллергия на белок у грудничка может появляться как сразу, спустя 10-30 минут после кормления, так и в течение нескольких дней. Белок казеин, содержащийся в животном молоке, является термостабильным – то есть, не разрушается при нагревании, дети обнаруживают аллергию на него.
При аллергии на белок важно тщательно контролировать рацион кормящей мамы, добавлять в него больше каш, кисломолочных продуктов, постного вареного мяса и овощей, сухофруктов, печеных яблок; аллергическая пища должна полностью исключаться. Для таких детей изготавливаются молочные смеси с долей белка не более 3,5 кДа, при переходе на полноценное питание начинают с пюре из белых и зеленых овощей.

Аллергия на смесь у грудничка
В состав большинства смесей для искусственного вскармливания входит коровье молоко, потому что оно схоже с женским; реже – козье или соевые продукты. Нужно внимательно читать содержание на упаковке, не допускать аллергических продуктов. Аллергия на смесь у грудничка может быть вызвана злаковыми, которые содержатся в искусственном питании. При обнаружении симптомов, следует сразу же обратиться к врачу и индивидуально подобрать гипоаллергенную смесь.
Через сколько проходит аллергия
Если исключить аллерген из рациона или сферы воздействия – аллергия проходит не очень быстро, за несколько недель. Частая причина высыпаний на теле грудного ребенка – это первичные гормональные перестройки, приспособление организма под условия окружающего мира, после первых контактов с водой, разными веществами. В таком случае диета может не оказывать видимого воздействия и реакция проходит сама. Если же проблема в конкретном аллергене, то ускорить выздоровление могут лекарственные мази, капли, ванночки для купания.
Лечение аллергии у грудничка
Чем лечить аллергию у грудничка – сложный вопрос, который требует детального анализа причин и особенностей ее проявления. При поражении нескольких областей одновременно, лучше сразу применять комплексную, медикаментозную терапию. Такое лечение аллергии у грудничка включает в себя устранение признаков раздражения, расстройств кишечника, насморка, бронхиальных хрипов, обязательную диету для мамы и ребенка. Жесткий гипоаллергенный режим следует соблюдать первые 2 недели, затем корректировать меню, добавляя в него проверенные, переносимые продукты.
Если признаки аллергии сильные и доставляют ребенку дискомфорт, то производить все процедуры лучше под присмотром врача, после выбора подходящего способа лечения. Сроки добавления в рацион прикормов, овощных и фруктовых смесей не должны нарушаться: более ранний прикорм может вызвать продолжительную аллергию, а затянувшееся грудное вскармливание – принести массу осложнений в будущем.

Средство от аллергии для грудничков
Для борьбы с аллергическим раздражением допустимо использование отдельных медикаментов, разработанных специально для младенцев. Они назначаются, если диета и ограничение контактов с аллергеном не оказывают нужный результат. Из всех средств от аллергии для грудничков эффективны антигистаминные, гормональные, адсорбенты, местные средства, препараты для восстановления микрофлоры кишечника. Важно изучать состав используемых лекарств: они могут содержать еще более опасные аллергены. Какие средства могут помочь, если аллергия у младенца:
- Капли – безвреден Фенистил: разрешен с 1-го месяца, оказывает легкий седативный эффект, снимает зуд, устраняет симптомы аллергии, не вызывает привыкания. Зиртек, Цетиризин, Кларитин можно начать принимать с 6-ти месяцев, они имеют противовоспалительное, противоаллергическое действие.
- Мази – для нанесения на избранные, не воспаленные участки кожи.
- Энтеросорбенты – при симптомах кишечной аллергии.
- Для детей до года – глазные капли Олопатадин, Азеластин, активированный уголь, другие лекарства без седативных и других побочных эффектов. Таблетки угля нужно растворять в воде, капсулы в мягкой оболочке можно давать детям от двух лет.
Бепантен при аллергии
Известно, что Бепантен – это наружный препарат для быстрой регенерации тканей, заживления, увлажнения кожи. Он представляет собой мягкую эмульсию, которая имеет плотную текстуру и характерный запах; основное действующее вещество – декспантенол. Бепантен при аллергии показывает хорошие результаты: успокаивает кожу, борется с опрелостями и покраснениями. Противопоказан только при повышенной чувствительности, обнаруженной во время применения; безопасен и нетоксичен.
Противоаллергические препараты для грудничков
Для лечения разных видов раздражения у грудного ребенка назначают такие формы препаратов, как таблетки, инъекции, капли, сироп, причем большинство средств запрещены для детей младше года. Выбрать нужные медикаменты поможет врач-аллерголог, самолечение в этих случаях крайне опасно и нежелательно. Противоаллергические препараты для грудничков выпускаются в жидкой форме, так как глотать таблетки маленькие дети не могут, их можно измельчать в порошок и растворять в воде. Противоаллергические препараты, которые должны иметься в аптечке каждой мамы, это:
- Фенистил-гель – эффективное наружное средство, снимает зуд, не сушит кожу, помогает при умеренных высыпаниях.
- После полугода – Зиртек, Кестин, Кларитин, Гисманал, Перитол.
- Эриус при отеках слизистой.
- Смекта, Энтеросгель при кишечном расстройстве, Сорбекс.
- При дисбактериозе – Бебинорм, Линекс.
- Азеластин, Кетотифен для детей до 6-ти месяцев.
В чем купать ребенка при аллергии
При аллергической реакции у младенца могут помочь купания в лечебных ванночках. Этот древний народный метод поможет успокоить зуд, воспалительные процессы, смягчить сухие участки кожи. Купать ребенка при аллергии можно в растворах ромашки, череды, календулы; хорошие результаты согласно отзывам имеет отвар лаврового листа, при этом все травы лучше покупать в аптеках: они должны быть стопроцентно чистыми. Несколько правил водных процедур:
- Использовать только 1 вид травы, чтобы понять, есть ли у ребенка раздражительная реакция на какую-то из них.
- Первое купание должно длиться не дольше 5-ти минут, последующие – по 15.
- Применять ванночки для ребенка чаще, чем 2 раза в неделю, нежелательно.
- Ополаскивать водой после ванночки, использовать мыло и другие средства во время купания не нужно – это только испортит лечебный эффект.
- Следует избегать таких трав, как туя, ракитник, чистотел, пижма, полынь.
- Перед купанием отвар процедить.
- Температура воды для грудного ребенка – около 40 градусов.
- Отвар должен быть не слишком крепкий.
Фото аллергии у грудничка