 Сыпь в паховой области у детей
Сыпь в паховой области у детей
Нестабильный иммунитет ребенка неспособен противостоять всем вирусам и болезнетворным грибкам, которые попадают на кожу. Поэтому различные высыпания и раздражения нередко беспокоят детей, особенно в наиболее уязвимой области паха. Красная сыпь в паховой области у ребенка – частая проблема молодых мамочек. Распространенной проблемой является кандидоз, более известный среди пациентов под названием « молочница ».
 Красная сыпь в паховой области у ребенка
Красная сыпь в паховой области у ребенка
При возникновении сыпи в паховой области у ребенка большинство родителей предполагают пищевую аллергию или раздражение на моющие средства. Обращение к дерматологу и диагноз «молочница» приводит их в недоумение. Многие уверены, что кандидоз – чисто «женское» заболевание интимной сферы.
Такое мнение ошибочно, ведь молочницу провоцируют условно-патогенные грибки распространенного вида Candida, составляющие часть природной микрофлоры любого человека. Обитая на слизистых или коже, они подавляются естественным иммунитетом, который сдерживает их рост и размножение.
Ребенок более уязвим для кандидозных грибков, которые могут проявлять активность на фоне некоторых внутренних проблем.
Его хрупкий организм может быть ослаблен:
- врожденными или хроническими болезнями;
- кишечным дисбактериозом;
- постоянными ОРВИ или перенесенным гриппом;
- нарушением функций гормональных желез;
- курсом сильнодействующих антибиотиков.
Специалисты отмечают, что даже при отсутствии серьезных заболеваний, молочница может проявляться под влиянием определенных внешних факторов:
- постоянные стрессы в семье или школьном коллективе;
- неправильное или скудное питание с минимальным количеством витаминов;
- отсутствие правильной и регулярной гигиены.
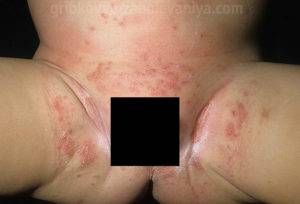 Сыпь в паховой области у ребенка фото
Сыпь в паховой области у ребенка фото
Отдельную группу, которая не попадает под вышеперечисленные особенности, составляют малыши на первом году жизни. Они получают патогенные грибки от своей матери. Это может произойти при кормлении или тактильном контакте при несоблюдении женщиной правил гигиены.
Второй не менее распространенный вариант – заражение новорожденного при прохождении плода через родовые инфицированные пути. Поэтому не будущей маме не стоит игнорировать профилактику кандидоза перед предстоящей датой родов, если имеются показания к лечению.
Большинство грудничков переносят молочницу ротовой полости уже в первые недели своей жизни. После лечения отдельные возбудители грибка могут оставаться в кишечнике, выходить вместе с калом. При несвоевременной смене подгузников, редком обмывании паховой области грибок начинает активно размножаться в теплой и влажной среде.
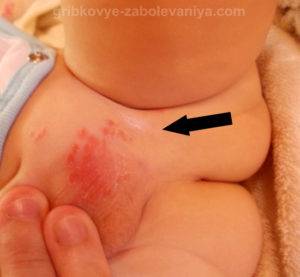 Сыпь в паховой области у детей
Сыпь в паховой области у детей
Отличить обычную сыпь в паховой области у детей от проявления молочницы можно по ряду визуальных симптомов:
- все пятнышки яркого красного оттенка имеют четкие границы;
- пузырьки наполнены гнойной жидкостью;
- красная сыпь в паховой области у ребенка может сливаться в обширные пятна и воспаленные очаги;
- на воспалениях наблюдается белесый или слегка серый налет;
- гениталии краснеют, опухают;
- ребенок может жаловаться на боль при посещении туалета.
Наиболее характерным признаком является творожистый налет белого цвета, который дает характерный кислый запах. Он покрывает плотным слоем воспаленный участок, а при попытке его убрать обнажается эрозия и болезненные язвочки.
На начальном этапе пузырьки сыпи начинают лопаться, а молочница проникает в глубокие кожные складки. Малыш становится беспокойным из-за неприятного зуда, жжения на коже или слизистой половых органов. На поздней стадии у мальчиков к сыпи в паху может присоединиться молочница головки пениса или баланит , более тяжелый баланопостит.
Его ошибочно принимают за пеленочный дерматит, теряя драгоценное время в начале лечения.
Родителям не следует пренебрегать срочным посещением педиатра или дерматолога при появлении сыпи в области паха. Болезнь может перерасти в осложнения для неокрепшего детского организма:
- кандидозный сепсис на коже;
- воспаления внутренних органов и систем;
- выделения из вульвы у девочек;
- заболевания простаты у мальчиков подросткового возраста.
Кроме этого, сыпь при молочнице отличается изнуряющим зудом, который мешает ребенку сосредоточиться на учебе. Он становится беспокойным, плохо кушает и практически не высыпается.
Учитывая большое количество раздражителей, которые могут вызвать сыпь у ребенка в паховой области, диагностика должна быть тщательной и многоэтапной.
Кроме стандартных осмотров дерматолога и комплексных мазков на посевы грибкового возбудителя, детям рекомендовано проводить УЗИ обследования внутренних органов. Это помогает исключить серьезные осложнения и правильно подобрать противогрибковые препараты для лечения.
Если пациентом дерматолога становится новорожденный, то обследование необходимо проходить его маме для постановки комплексного диагноза и выявления основного источника заражения.
 Миконазол-Дарница от грибка
Миконазол-Дарница от грибка
Лечение паховой молочницы у ребенка младшего возраста или грудничка требует особенного подхода при выборе лекарственных противогрибковых препаратов. Ввиду возраста и слабого иммунитета рекомендовано ограничиваться местными кремами и мазями с легким составом:
Обычно такие составы применяются не более двух раз в день. Длительность использования зависит от возраста и стадии молочницы. Оптимальным является период лечения не более 10 дней.
При первых высыпаниях остановить распространение патогенной микрофлоры можно противогрибковыми растворами типа Кандида или Нистатина. Их аккуратно наносят на зараженные кандидозом участки кожи после гигиенических процедур, оставляют до полного высыхания.
Хорошими методами быстро победить паховую форму молочницы в дополнение к аптечным препаратам могут стать:
- многоразовая обработка обычной содой, разведенной в теплой воде;
- протирание перекисью водорода, которая помогает обеззаразить воспаленную сыпь в паховой области у ребенка.
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo. Читать далее .
Кандидозные грибки являются довольно распространенными, поэтому риск повторного рецидива у ребенка очень вероятен. Чтобы избежать проявления паховой молочницы, родителям необходимо:
- следить за состоянием иммунной системы малыша;
- содержать в чистоте его личные вещи и одежду;
- подбирать нижнее белье из натуральных составляющих;
- приучать детей к соблюдению правил гигиены.
Все возможные причины сыпи в паху у ребенка, аллергия как одна из них
 Появление высыпаний на теле может свидетельствовать о различных процессах в организме. Дети грудничкового возраста наиболее подвержены аллергическим реакциям, так все системы еще находятся в стадии созревания. Иммунитет неправильно реагирует на обычные вещи и явления. В организме вырабатываются иммуноглобулины, которые выполняют защитную функцию. В результате атаки антигенного тела наружу высвобождаются гистамин и серотонин. Именно они способствуют возникновению аллергических проявлений.
Появление высыпаний на теле может свидетельствовать о различных процессах в организме. Дети грудничкового возраста наиболее подвержены аллергическим реакциям, так все системы еще находятся в стадии созревания. Иммунитет неправильно реагирует на обычные вещи и явления. В организме вырабатываются иммуноглобулины, которые выполняют защитную функцию. В результате атаки антигенного тела наружу высвобождаются гистамин и серотонин. Именно они способствуют возникновению аллергических проявлений.
Аллергия в паховой области у ребенка может проявляться в результате воздействия различных аллергенов. Довольно часто на фоне аллергических высыпаний возникает вторичное инфицирование. Ситуация усугубляется развитием патогенной микрофлоры.
Высыпания в интимной области могут возникать в результате различных причин. Широко распространенными являются кожные изменения аллергического характера. Родители очень часто отмечают негативные реакции на памперсы, косметические средства и пищевые продукты.
Отсутствие должной гигиены также может провоцировать патологическое изменение кожных покровов. Сыпь на попе и в паху у ребенка может возникать как следствие неправильно подобранного подгузника, перегрева или инфицирования. Признаки заболеваний имеют схожие черты, но специалист с легкостью сможет дифференцировать причину.
Каждый третий ребенок страдает от специфической иммунной реакции. Аллергия – болезнь современности. С развитием благ и комфорта иммунитет перестал получать должную нагрузку, которая была на него возложена в ходе эволюции. Так, в развитых странах процент сенсибилизации во много раз выше, чем в менее развитых регионах.
Факторы, провоцирующие аллергический ответ:
- Наследственность. Наличие подобных патологий у ближайших родственников увеличивает риск развития повышенной чувствительности на 30-70%.
- Снижение иммунитета, вызванное:
- хроническими заболеваниями;
- острыми инфекциями;
- приемом антибиотиков кормящей матерью или ребёнком;
- заболеваниями матери во время беременности;
- патологиями плода;
- частыми стрессовыми ситуациями;
- пагубными привычками.
- Несовершенство организма. До трех лет у малыша происходит дозревание и формирование систем пищеварения и иммунитета. С большой вероятностью после окончания этого периода проявления аллергии сходят на нет.
- Несоответствующее питание: несвоевременное ведение новых продуктов ребенку, неверный выбор питания матерью во время беременности, лактации, перевода ребенка на пищу с взрослого стола, кормление ребенка пищей в больших объемах.
- Нездоровая экологическая обстановка. Развитие городской и промышленной инфраструктуры ведет к повышению концентрации антигенов в воздухе.
Иммунитет может негативно воспринимать любые продукты, вещи, явления. Что именно он воспримет как чужеродный объект, предугадать тяжело, так как все зависит от особенностей организма и состояния здоровья.
- сезонная пыльца;
- пыль;
- споры грибов;
- продукты жизнедеятельности пылевых клещей;
- шерсть животных;
- химические вещества;
- плесневые грибы;
- береза;
- сосна;
- клен;
- кукуруза;
- рожь;
- пырей;
- полынь;
- конопля;
- одуванчик;
- лебеда;
- амброзия.
- бытовая химия;
- детская косметика;
- одежда, текстиль, постельные принадлежности;
- памперсы;
- слюна, экскременты, шерсть животных;
- лекарственные препараты;
- химические составляющие;
- вода;
- солнце;
- холод;
- агрессивные химикаты;
- хлор;
- отдушки;
- красители;
- ароматизаторы;
- частицы кожи животных;
- биологические жидкости животных.
- продукты питания, употребляемые матерью при лактации;
- смеси на основе коровьего, козьего молока, сои;
- ранний прикорм;
- большой объем пищи;
- шоколад;
- мед;
- морепродукты;
- орехи;
- молоко;
- яйца;
- грибы;
- куриное мясо;
- цитрусовые;
- клубника;
- малина;
- виноград;
- дыня;
- ананас.
- пенициллины;
- сульфаниламиды;
- некоторые анестетики;
- салицилаты.
- вирусы герпеса, гриппа, гепатита В;
- пневмококки и стрептококк;
- микроскопические грибки;
- лямблии, трихомонад, патогенные эукариоты;
- круглые и плоские черви.
Признаки негодования иммунитета напрямую зависят от причины, от состояния малыша и особенностей его организма. Симптомы имеют большую выраженность и интенсивный характер течения именно у детей. Чем младше ребенок, тем ярче будут проявления. У грудничка они могут развиваться в считанные минуты после контакта с причинным антигеном или через несколько часов и даже дней. В зависимости от причин сыпи высыпания могут быть красного или белого цвета.
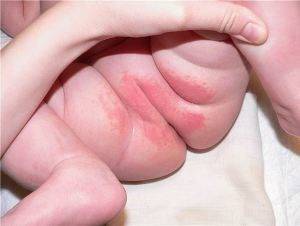
Аллергическая сыпь в паху
Аллергия в паху всегда сопровождается изменением кожных покровов, сильным зудом. Они могут дополняться и другими проявлениями:
- сыпь распространяется на другие участки тела;
- чихание, кашель;
- выделения из носа и глаз;
- отек Квинке;
- расстройства ЖКТ;
- признаки общей интоксикации;
- анафилаксия.
Обращаться к специалисту необходимо при появлении первых симптомов. Это поможет не допустить развития опасных осложнений и выявить причину. Понадобится консультация таких специалистов:
- Педиатр. Произведет осмотр, опрос, направит на дополнительную диагностику и к профильным специалистам.
- Дерматолог. Поможет исключить дерматологические заболевания, вызванные бактериальными инфекциями.
- Гинеколог или уролог в зависимости от пола ребенка. Исключит заболевания мочеполовой системы.
- Аллерголог. Диагностирует аллергию и выявит раздражители.
В качестве лабораторных исследований проводятся:
- Общий анализ крови. Повышение базофилов и эозинофилов свидетельствует о наличии аллергического момента.
- Определение общего Ig E. Увеличение показателей говорит о возможной аллергической реакции. О достоверности результатов можно говорить лишь при проведении у ребенка старше 6-месячного возраста.
- Выявление специфического Ig E. Определяет причинный источник: реакция возникает на тот или иной компонент, который добавляют в кровь в лабораторных условиях.
Быстрым и эффективным методом определения причинного вещества являются кожные аллергопробы, но их можно проводить детям старше трех лет. До этого возраста риск возникновения негативных последствий слишком велик, а достоверность данного метода – мала, так как кожа малышей чувствительная и нежная, а это может давать ложноположительный результат. Также запрещено проводить аллергопробы детям, которые перенесли анафилактический шок.
- аппликационный тест;
- скарификационный тест;
- прик-тест;
- провокационный тест.
Аллерген наносится на кожу и проводится фиксация в течение 20 минут, с помощью аппликаций – два дня.
Основным моментом лечения является устранение аллергена. Если подтвердился ответ на пищевой компонент, тогда его необходимо полностью исключить из рациона. Питание кормящей матери и ребенка должно быть лишено высоко- и среднеаллергенных продуктов. Очень важно, чтобы смесь была подобрана с учетом особенностей малыша, восполняла все его потребности, соответствовала возрасту и не вызывала негативного ответа организма.
Если же подтвердилась контактная форма гиперчувствительности, тогда необходимо исключить домашних животных, бытовую химию, косметические средства, памперсы. Во время обострений не стоит вводить в обиход ребенка новые предметы или продукцию – это может лишь усугубить ситуацию.
Медикаменты, дозы и курс выбирает только доктор. В качестве симптоматической терапии в первую очередь назначают антигистаминные препараты. Для малышей используют лекарственные препараты в каплях: Зодак 0+, Фенистил 1+, Зиртек 6+.
Для восстановления дермы назначаются гели и крема, снимающие покраснения, отек, зуд. К ним относят: Декспантенол мазь 0+, Элидел крем 3+, Фенистил гель 6+, Деситин 0+, Ла-кри 1+. Если ситуация тяжелая, тогда назначаются гормональные мази. Они минимально проникают в кровоток, поэтому не оказывают негативных последствий. Но назначения делает только врач.
Для вывода токсинов и аллергенов из организма назначаются энтеросорбенты, такие как: Смекта, Полисорб, Энтеросгель, Белый уголь, активированный уголь, Лактофильтрум. Данные препараты безопасны и разрешены с первых недель жизни.
Эффективным считается использование ванночек или протираний кожи отварами ромашки, череды, календулы, крапивы. Они помогают снять воспаление, красноту и зуд. Так же отлично с этим справляется водный раствор соды (одна ложка на стакан воды).
Чтобы предотвратить вторичное инфицирование, можно протирать пораженные участки водой чайного дерева. Для ее приготовления необходимо в стакан с водой добавить пару капель эфирного масла чайного дерева. Оно отлично обеззараживает кожу, препятствует росту патогенной микрофлоры и помогает восстановить дерму. Перед применением любых народных средств необходимо проконсультироваться с лечащим врачом.
Аллергия поддается лечению, но необходимо постоянно держать руку на пульсе. Для этого следует:
- Исключить аллергены из повседневной жизни и питания.
- Регулярно проводить уборку помещений.
- Использовать качественную косметику, порошки и бытовую химию. Все эти средства должны быть полностью безопасными для самых маленьких деток и не вызывать негативных реакций.
- Найти «свои» памперсы, которые подходят конкретному ребенку.
- Поддерживать оптимальный температурный режим и влажность в помещении.
- Регулярно проветривать комнату.
- Отрегулировать режим сна и бодрствования.
- Минимизировать стрессовые моменты.
- Больше времени проводить в благоприятных экологических условиях.
- Выбирать качественную пищу в соответствии с возрастными критериями.
- Строго под контролем врача применять медикаменты.
- Своевременно лечить возникающие заболевания.
- Укреплять иммунитет с помощью витаминов.
- Проводить закаливающие процедуры.
Здоровье малыша зависит от компетентных действий врача и родителей.
Сыпь и раздражение в паху у ребенка: покраснение, зуд и признаки аллергии в интимной зоне у девочек и мальчиков
Высыпания в интимной зоне у ребенка встречаются довольно часто. Главной причиной является воспаление на почве аллергии. Существует много аллергенов, способных вызвать сыпь на половых органах и зуд кожи. Сыпь бывает разных типов и цвета. Болезнь может протекать стремительно или развиваться постепенно. Поражение кожи у младенца также имеет свои причины. Для постановки диагноза и определения терапевтических мер следует выявить тип аллергена или инфекцию, вызвавшую недомогание.
 Сыпь и раздражение в паху — очень частое явление у детей, особенно первого года жизни (рекомендуем прочитать: что делать, если возникла сильная опрелость у в паху у ребенка?)
Сыпь и раздражение в паху — очень частое явление у детей, особенно первого года жизни (рекомендуем прочитать: что делать, если возникла сильная опрелость у в паху у ребенка?)
Чаще всего от раздражения в паху страдают груднички. Причиной заболевания является недостаточно тщательный уход за младенцем. Сыпь появляется при долгом соприкосновении кожных покровов интимной области с мочой или калом. Слишком теплая одежда служит источником потливости, а пот также раздражает кожу.
Еще одной причиной такого рода недомоганий у ребенка служит неверно подобранный подгузник. Если материал нижнего белья натирает или одежда жмет, на коже возникает раздражение. В интимной зоне кожные покровы особенно нежные. Раздраженные участки в паху становятся средой обитания микробов и грибков. Они начинают распространяться и размножаться, что приводит к воспалительному процессу.
При воспалении кожи в интимной зоне половые органы начинают чесаться и болеть. Ребенок капризничает, плохо спит, поэтому родителям необходимо срочно принять меры. Одной из частых причин активизации грибка является аллергическая реакция организма на продукты питания или лекарства. В этом случае необходимо посетить аллерголога.
Причины сыпи и зуда в паху у детей связаны со следующими патологиями:
- грибковым поражением кожных покровов;
- бактериальным заболеванием кожи;
- дерматитом;
- экземой;
- наличием лобковых вшей;
- чесоткой;
- инфекционными болезнями мочеполовой системы;
- сахарным диабетом и другими гормональными проблемами;
- патологиями печени и желчевыводящих путей.
Зуд половых органов бывает связан и со стрессовыми ситуациями. Раздражение и впоследствии грибок могут появиться при слишком частом подмывании с использованием ароматических моющих средств. Детей необходимо подмывать с помощью детского мыла или без него, если кожа слишком чувствительна.
У грудничков часто появляется сыпь на шее. Она связана с плохой приспосабливаемостью организма к смене температур, с перегревом из-за слишком теплой одежды. Вокруг ротика прыщики появляются от обильного слюнотечения. С разными видами сыпи с пояснениями можно ознакомиться на фото ниже.
В зависимости от причины, вызвавшей раздражение кожи в интимной зоне, высыпания делятся на виды. Специалист по цвету сыпи поставит предварительный диагноз и направит больного на дальнейшее обследование. Родители не всегда могут верно определить, отчего у ребенка возникло раздражение и зуд, и назначить правильную терапию — необходимо обратиться к врачу.
Красная сыпь на половых органах у малыша наводит на мысли о дерматите. У младенцев наблюдается его так называемый пеленочный тип. Также груднички могут страдать потницей. Покрасневшие области кожи с прыщами часто являются признаком аллергической реакции организма. Эти патологии отличаются друг от друга следующими симптомами:
- Если дерматит вызван редкой сменой мокрых пеленок, области локализации покраснений и прыщиков имеют форму пятен. При этом прыщики иногда наполнены жидкостью. Когда они лопаются, образуются корочки. Грудничку больно и неприятно, он капризничает и плачет. На месте бывших прыщиков образуются ранки, в которые может проникнуть инфекция.
 Пеленочный дерматит
Пеленочный дерматит
- Аллергия чаще всего дает о себе знать на попе. Прыщики и покраснения появляются на обеих половинках попы. Покрасневшие области вскоре начинают шелушиться. При расчесывании образуются трещины и ранки, создающие опасность заражения инфекцией.
- При возникновении потницы прыщики не образуют отдельных красных областей – они рассеиваются по всей интимной зоне. Кожа между ними не поражена.
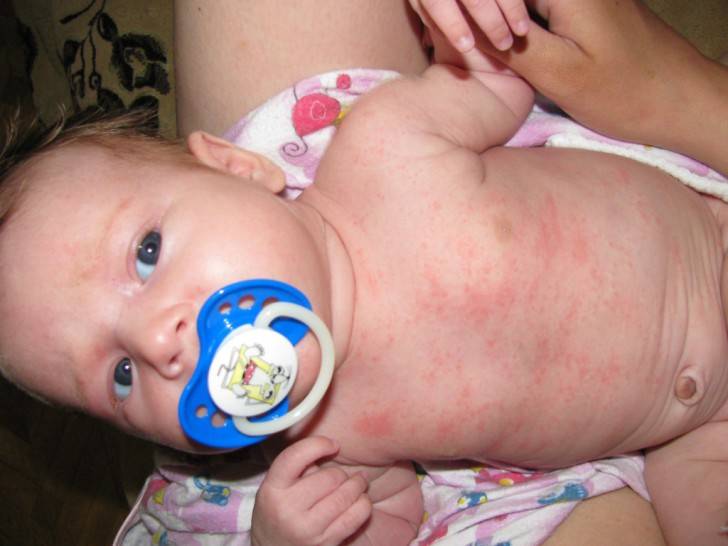 Потница по всему телу, включая интимную зону
Потница по всему телу, включая интимную зону
Причиной высыпаний могут быть инфекционные болезни, такие как корь или краснуха. Поскольку сыпь появляется не с первого дня болезни, инфекционное заражение диагностируют по другим признакам.
Белыми называют высыпания, не сопровождающиеся раздражением и покраснением кожи. Белые прыщики не являются симптомом серьезной патологии. Они обычно не содержат внутри жидкости или гноя, а выглядят как папулы. Причиной белой сыпи часто становится неправильная гигиена половых органов. Также сыпь может стать следствием ношения синтетических трусиков. Ребенку важно носить натуральное белье.
При обнаружении прыщиков без раздражения кожи тревогу бить не стоит. Нужно попробовать подмывать малыша без мыла теплой кипяченой водой (рекомендуем прочитать: как необходимо подмывать под краном новорожденную девочку?). Если сыпь не сходит в течение двух недель или краснеет, стоит обратиться к дерматологу.
Когда половые органы младенца покраснели, необходимо обратиться в поликлинику. Способы лечения сыпи в интимной зоне зависят от вызвавшей ее причины. Одновременно необходимо пересмотреть требования к чистоте нижнего белья и качеству подгузников. Длительность терапии составляет около 10 дней:
- При зуде в паховой области используются антисептические препараты наружного применения: Гистан, Незулин, Бороментол, Фенистил гель. В запущенных случаях назначают гормональные мази.

- Если сыпь и покраснение имеют грибковую природу, применяют мази для наружного использования: Нистатин, Сертаконазол, Миконазол и др. Их наносят на половые губы девочек и яички мальчиков дважды в день после гигиенической обработки.
- При паховой молочнице применяют протирания интимной зоны антисептическими растворами – водой с содой, перекисью водорода. Подойдут растворы Мирамистина, Фурацилина. Врач может назначить иммуномодулирующие препараты.
- Если заболевание вызвано аллергической реакцией, необходимо выявить источник аллергии и исключить его использование. Это может быть продукт питания или лекарство. Для полного излечения врач назначит антигистаминные препараты — Фенистил, Кларитин, Зодак и др.
Если заболевание носит инфекционный характер, лечение назначает педиатр или инфекционист. Комплексное лечение включает в себя коррекцию меню и режима питания, принятие витаминных препаратов и указанных врачом пробиотиков.
Народные средства против сыпи предполагают снятие симптоматики заболевания, а не его лечение. Их используют в комплексе с основными методами терапии. Для гигиены половых губ у девочек используются отвары и настои таких трав, как ромашка, шалфей, тысячелистник, кора дуба, зверобой. Мальчикам половые органы также нужно ежедневно мыть теплыми отварами трав. При аллергии эффективен настой лаврового листа. Для уменьшения раздражения кожи младенцам назначают ванны с морской солью.
Профилактика сыпи вследствие аллергии включает в себя выявление аллергена и прекращение контакта с ним (рекомендуем прочитать: фото аллергии на подгузники у детей). Аллергенные продукты нужно исключить из рациона, принимаемые лекарства врач должен поменять на другие препараты, не вызывающие аллергических реакций у пациента. Синтетическое белье необходимо заменить на натуральное. Дважды в год полезно показывать малыша аллергологу.
Для повышения сопротивляемости инфекции организм нужно укреплять. Для этого необходимо нормализовать режим дня – спать не менее 8 часов в сутки, а грудному ребенку — еще дольше, согласно норме продолжительности сна для его возраста. Питаться нужно разнообразно и часто, не употребляя продукты, на которые организм плохо реагирует.
Необходимо ежедневно совершать прогулки на свежем воздухе. Мамы должны закалять малышей, не одевая их слишком тепло, немного понижая температуру воды при принятии водных процедур. Полезны физические нагрузки. Младенец не умеет самостоятельно делать зарядку, но врач в детской поликлинике научит маму, как ему помочь.