Крапивницей называют патологическое проявление на коже в виде волдырей, как следствие воздействия эндогенных или экзогенных факторов. В силу разнообразной этиологии заболевания, данное явление приходилось наблюдать на своем теле большинству жителей во всем мире, поэтому вопрос о том, к какому врачу обратиться при крапивнице, звучит достаточно часто.
Волдыри на коже могут быть единичными или множественными, крупными или мелкими, овальной или продолговатой формы, имеющими свойство молниеносно распространяться и сливаться между собой. Врачи диагностируют крапивницу, как у взрослых, так и у детей, но старше 6-7 месяцев, что обусловлено особенностями их незрелой иммунной системы. Механизм развития кожных волдырей заключается в реакции специфических клеток иммунитета человека на образование внеклеточных антигенов.
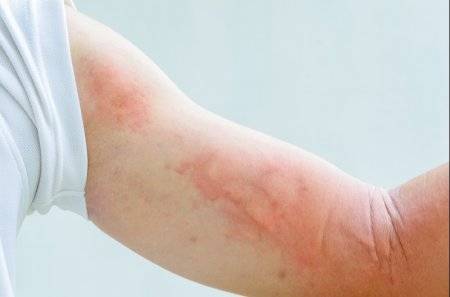
С крапивницей идут к врачу дерматологу или инфекционисту, что зависит от причины ее возникновения. В ряде случаев для эффективного устранения зудящих волдырей нужна помощь таких врачей, как терапевт, эндокринолог, невропатолог или иммунолог. Специалисты разделяют причины, которые могут спровоцировать характерные эпизоды на коже, на две основных группы, то есть внешние (экзогенные) и внутренние (эндогенные).
К эндогенным факторам возникновения крапивницы врачи относят патологии внутренних органов и систем, а именно:
болезни органов желудочно-кишечного тракта (гастрит, холецистит, панкреатит, колиты различной этиологии);
нарушение обменных процессов;
заболевания нервной системы;
наличие очага хронической инфекции (гайморит, тонзиллит);
аутоиммунные и системные патологии;
аллергическая реакция на лекарственные средства или пищевой продукт.
В результате данных заболеваний в организме образуются специфические белковые соединения, которые провоцируют иммунную реакцию и, как следствие, кожные волдыри, заставляющие человека узнать, какой врач лечит крапивницу.
В данном случае лечение основного заболевания станет эффективной профилактикой и поможет избежать кожных проблем.
Внешнее воздействие на организм человека различных факторов, провоцирующих развитие крапивницы по типу аллергической реакции, отмечается в несколько раз чаще. В основном врач выявляет следующие причины:
воздействие солнечных лучей;
контакт с бытовой химией;
тактильный контакт с какой-либо тканью или растением;
использование косметических средств (крема, скрабы, гели);
весеннее цветение и разнотравье.
Высыпания экзогенной этиологии периодически возникают у большинства людей и в ряде случаев не требуют лечения.
В большинстве случаев крапивницу лечит врач дерматолог, который диагностирует данную патологию по наличию следующих симптомов у пациента:
зуд присутствует в 85 % случаев;
гиперемия кожи вокруг волдырей;
Следует отметить тот факт, что бесследное регрессирование волдырей врач отмечает только при истинной крапивнице.
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
Уртикария, или крапивница – одно из часто встречающихся дерматических заболеваний, при котором на коже появляются зудящие высыпания, похожие на следы от ожога крапивой. Согласно статистике, крапивную лихорадку в своей жизни перенес каждый третий житель планеты, особенно этому заболеванию подвержены дети, чья иммунная система еще недостаточно сильна.
Типичные признаки крапивной лихорадки — покраснение кожи и быстрое появление на ней сыпи в виде мелких или крупных волдырей, которые в дальнейшем могут сливаться в конгломераты. При локализованной форме сыпь распространяется на небольшой участок тела, при генерализованной она может покрывать все тело.
Различают острую и хроническую форму крапивницы. Первая проходит самостоятельно, в течение нескольких дней, при второй сыпь может сохраняться больше месяца. И в том, и в другом случае после исчезновения высыпаний на коже не остается абсолютно никаких следов: рубцов, гиперпигментации или белых пятен.
Иногда уртикария сопровождается повышенной температурой, ознобом, головной болью, у детей при этом может наблюдаться тошнота, боли в животе, диарея. При особо тяжелом протекании возможен отек тканей верхних дыхательных путей, вызывающий удушье (так называемый отек Квинке). Появление первых его признаков – лающего кашля, затрудненного дыхания, сильного отекания лица – повод для обращения за неотложной медицинской помощью.
Крапивница возникает как гиперреакция организма на воздействие какого-либо физического или химического раздражителя. Иммунная система, воспринимая его как сигнал опасности, дает команду на усиленную выработку гистамина, который, кроме прочих функций, служит посредником в регулировании проницаемости капиллярных стенок. При ее повышении часть жидкости из расположенных в коже мелких сосудов выходит в окружающие ткани, это вызывает их гиперемию (покраснение) и образование подкожных пузырей с жидким содержимым.
Чаще всего причиной такой экстраординарной реакции бывают экзогенные (внешние) факторы. Это пищевые продукты, содержащие аллергены, некоторые лекарственные препараты, контакт кожи с шерстью животных или пыльцой растений, укусы насекомых. В некоторых случаях крапивница развивается после большой физической нагрузки, в результате длительного воздействия высоких или низких температур, солнечных лучей, вибрации.
Уртикария может быть спровоцирована также эндогенными (внутренними) факторами:
- возбудителями инфекции;
- патологиями внутренних органов и систем;
- аутоиммунными заболеваниями;
- гельминтозом;
- стрессом.
Для определения причины крапивницы пациенту обычно предлагают пройти достаточно большое количество обследований. Прежде всего, это дерматографический тест на пищевые и бытовые аллергены. Также могут потребоваться анализы крови:
- общий,
- клинический,
- биохимический,
- на ВИЧ и сифилис,
- на антитела к вирусам гепатита,
- на гормоны щитовидной железы.
При необходимости проводится анализ кала на дисбактериоз, яйца глист и копрограмму, а также исследование мазков слизистой носа и зева на грибы и микрофлору. В отдельных случаях назначают УЗИ или эзофагогастродуоденоскопию.
При обнаружении признаков крапивницы следует обращаться к врачу-дерматологу. После сбора анамнеза и осмотра он может поставить первоначальный диагноз и даст направление на необходимые обследования. В лечении могут принимать участие специалисты разных медицинских профилей.
- Аллерголог – станет ведущим врачом, если результаты провоцирующих проб показали, что крапивница стала результатом гиперреакции организма на безвредные для других людей факторы: пищевой продукт, лекарственный препарат или УФ-лучи.
- Иммунолог — будет заниматься пациентом, организм которого «по ошибке» начал вырабатывать антитела против собственных тканей, что и вызвало воспаление кожи и высыпания.
- Инфекционист – его помощь потребуется, если крапивница – результат воздействия токсинов, которые в процессе жизнедеятельности выделяют бактерии или вирусы. Хронические очаги инфекции могут быть обнаружены в гайморовых пазухах, слизистой ротоглотки, мочевыводящих или репродуктивных органах, тогда потребуется участие отоларинголога, уролога или гинеколога.
- Паразитолог – нужен, когда причиной крапивницы стали глисты, грибки или хламидии.
- Эндокринолог – принимает участи в лечении, если крапивная лихорадка возникла на фоне гепатита, сахарного диабета, гипо- или гипертиреоза, дисфункции яичников и других гормональных нарушений.
- Гастроэнтеролог – привлекается к лечению уртикарии, вызванной болезнями системы пищеварения (холецистит, гастрит, колит, дисбактериоз).
Крапивная лихорадка относится к полиморфным заболеваниям, и перечень причин, которые ее могут вызвать, достаточно велик. Но если фактор-провокатор урикатрии правильно установлен и полностью устранен, в дальнейшем заболевание развиваться не будет.
Крапивница – это группа заболеваний (в основном аллергической природы), характерным симптомом которых является сыпь на коже в виде красных волдырей.
В России крапивница очень распространена – от 10 до 20% населения как минимум один раз в жизни наблюдали у себя ее проявления. При этом у большинства она проходит в острой форме (70-75%), у остальных принимает хроническое течение. ВОЗ (Всемирная организация здравоохранения) прогнозирует, что XXI век станет веком аллергии. Каждый год число пациентов с той или иной формой аллергии увеличивается на 5%.
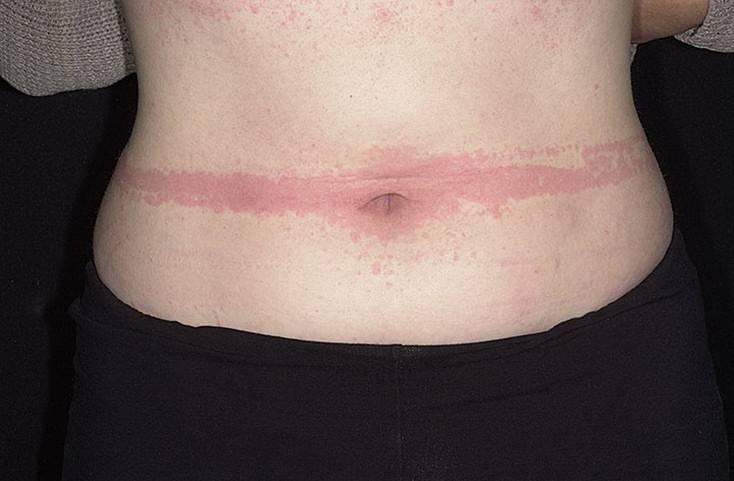
Появление основных симптомов крапивницы – волдырей и покраснений – связано с механизмом развития заболевания. Это повышение проницаемости сосудов и острый отек в тканях, которые окружают сосуды.
Ведущую роль в развитии крапивницы играет тучная клетка. Это специальные иммунные клетки, в гранулах которых содержатся особые биологически активные вещества (медиаторы). Самый изученный из них – гистамин. Именно из-за его действия и возникают симптомы крапивницы – высыпания, краснота, отек, кожный зуд.
Сыпь в виде волдырей появляется внезапно на любой части тела, быстро и без следа проходит в течение 24 часов, а затем возникает в другом месте. При надавливании по центру покраснения видно белое пятно.
Зуд начинается одновременно с сыпью. Так проявляется действие гистамина на нервные окончания.
В зависимости от фактора, который активировал высвобождение гистамина из гранул тучных клеток, выделяют различные виды крапивницы.
У детей при крапивнице может наблюдаться ухудшение общего состояния: повышение температуры тела, нарушением работы пищеварительной системы (диарея).
Существует несколько классификаций крапивницы.
острая – длится до 6 недель;
хроническая – более 6 недель.
аллергическая (иммунная) – реализуется через развитие иммунной реакции, часто сочетается с другими аллергозаболеваниями (бронхиальная астма, ринит, конъюнктивит, дерматит и т.д.);
неаллергическая – через прямое высвобождение гистамина.
— аллергическую крапивницу могут вызвать:
прием лекарственных препаратов;
аллергены насекомых (инсектная аллергия);
— неаллергическая форма заболевания возникает из-за прямого влияния на тучную клетку:
физических факторов – таких, как холод, тепло, ультрафиолет, радиация, вибрация, сдавливание;
химических (провоцирующими факторами являются растворители, кислоты, щелочи и другие химические вещества);
некоторых лекарственных средств, например, аспирина;
инфекционных агентов – вирусов (аденовирусов, вируса Эпштейна-Бара, энтеровирусов), стрептококков, гельминтов, Helicobacter pylori;
при системных и других хронических заболеваниях (ревматоидный артрит, системная красная волчанка);
при резком увеличении уровня гистамина и других активных веществ в крови из-за большого употребления в пищу продуктов с их высоким содержанием: баклажаны, консервы, орехи, бананы, шоколад и другие.
Возможна также наследственная, психогенная, а также идиопатическая крапивница (так называют заболевание, причину которого установить не удалось).
Большое разнообразие факторов и схожие механизмы развития отдельных видов затрудняют поиск причины. Чаще всего для этого необходима помощь специалиста.
Обычно к врачу обращаются:
если сыпь распространяется на большой площади;
при нарастании симптомов;
при присоединении признаков общей интоксикации;
если крапивница не проходит самостоятельно после устранения фактора, который ее вызвал;
если заболевание переходит в хроническую форму или часто рецидивирует,
Желательно не затягивать с визитом к доктору и прийти, когда возникли первые проявления заболевания. Тогда установить причину будет проще, а лечение займет меньше времени. Кроме того, врач порекомендует, что делать для профилактики крапивницы.
Оказать помощь при крапивнице могут терапевт или педиатр, дерматолог, а прицельной диагностикой и лечением занимается врач-аллерголог.
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);
В статье использованы материалы:
http://ktovrach.ru/229-krapivnica.html