Под этим термином принято понимать очень серьезное заболевание, которое чаще всего имеет аллергическую природу и сопровождается неприятными симптомами.
Отек Квинке осложнения которого представляют угрозу для жизни, требует неотложной врачебной помощи.
Перед началом приступа человек ощущает небольшое покалывание и жжение в районе отека.
Примерно 35 % людей замечают, что у них краснеют кожные покровы тела или конечностей до или во время наступления отека.
Однако у большинства людей приступ развивается чрезвычайно быстро без каких-либо предвестников.
В течение короткого периода времени у больного отекает шея и нижняя область лица.
Как уже было указано, патология имеет внезапное начало. В течение нескольких минут или в более редких случаях часов на слизистых оболочках и различных зонах лица появляется сильный отек.
У человека могут возникать локальные отеки, которые:
Также этим симптомам могут подвергаться слизистые ротовой полости – в частности:
Нередко отекают:
- пути дыхательной системы;
- пищеварительного тракта;
- мочеполовые органы.
Отек довольно редко провоцирует болевые ощущения. В большинстве случаев у пациентов появляется ощущение напряженности тканей.
При давлении на кожу ямки не остается, а ощупывание припухлости не вызывает дискомфортных ощущений.
Обычно отек Квинке поражает нижнюю губу, язык, щеки, веки и гортань.
Локализация патологических изменений на языке и гортани считается наиболее опасной, ведь она провоцирует развитие асфиксии.
В этом случае человек сталкивается с нарушением дыхания. У него развивается синюшность языка и афония.
Если патология затрагивает головной мозг и его оболочки, есть риск появления неврологических симптомов.
У больного могут возникать:
- эпилептиформные припадки;
- гемиплегия;
- афазия и другие нарушения.
Отек Квинке сохраняется несколько часов или дней, после чего он бесследно пропадает. Однако в некоторых случаях наблюдаются рецидивы заболевания.
Заболевание может исчезнуть самостоятельно через несколько дней. Однако иногда оно провоцирует появление негативных последствий для здоровья.
Примерно в четверти случаев реакция, которая появилась в районе губ и слизистых оболочек рта, распространяется на:
- органы дыхательной системы;
- поражая глотку;
- трахею;
- гортань.
В результате этого процесса развивается асфиксия.
При поражении слизистых дыхательных путей появляются следующие симптомы:
- хрипота в голосе;
- нарушение дыхания;
- повышенная тревожность;
- ощущение паники;
- лающий кашель;
- синюшность лица;
- обморок.
Если возникают подобные осложнения отека Квинке у взрослых, необходимо сразу вызывать скорую помощь. При быстро развивающейся асфиксии есть риск смертельного исхода.
В более редких случаях заболевание провоцирует такие осложнения:
- отечность слизистой оболочки пищеварительной системы – в этом случае появляются симптомы диспепсии и острая боль в животе.
- отечность слизистых оболочек органов мочеполовой системы – в такой ситуации есть риск развития острого цистита и нарушения мочеиспускания.
- отечность оболочек мозга – такое нарушение встречается редко, однако способно привести к смертельному исходу, если своевременно не помочь пациенту. К основным проявлениям отека мозга относят тошноту, рвоту, головные боли, общую слабость, заторможенность реакций.
Еще одним характерным симптомом данного состояния является ригидность мышц затылка. В этом случае человек не может наклонить голову вперед и дотянуться подбородком до груди.
Данный симптом способен спровоцировать опасные последствия и у детей. При рецидивирующем протекании болезни возникает угроза развития отека гортани и внутренних органов.
Также есть риск появления бронхоспазма и анафилактического шока.
В четверти случаев при вовлечении в патологический процесс гортани, бронхов, трахеи жизнь ребенка подвергается опасности, поскольку он может погибнуть от удушья.
Помимо этого, в сложных ситуациях отек Квинке является началом анафилактического шока, который тоже представляет угрозу для жизни.
Потому первые же симптомы нарушения должны стать поводом для срочных мер. Только своевременная врачебная помощь обеспечит ребенку быстрое выздоровление без негативных последствий для здоровья.
Самые сложные и опасные последствия заболевания включают отек гортани, трахеи и крупных бронхов.
Как следствие, у больного развивается острая нехватка кислорода, которая требует срочного врачебного вмешательства.
Иногда симптом становится началом развития анафилактического шока, который представляет серьезную опасность для жизни.
В этом случае у человека появляются высыпания на коже, отечность в районе шеи, головокружение, тошнота, нарушение дыхание. Кроме того, резкое падение давления провоцирует нарушение сознания.
Какие причины отека Квинке? Ответ далее.
После устранения острых симптомов заболевания необходимо определить причины развития патологии.
Чтобы поставить точный диагноз, врача должен выявить следующие данные:
- наличие аллергических заболеваний;
- реакции на медикаментозные препараты;
- сезонность появления симптомов;
- наличие реакции на сыворотки или вакцины;
- связь симптомов с инфекционными патологиями;
- воздействие продуктов питания;
- влияние физических факторов;
- бытовые условия.
В период обострения специалист может назначить лабораторные методы диагностики:
- Оценка уровня иммуноглобулина Е в сыворотке крови.
- Количественная оценка специфических иммуноглобулинов Е в крови к аллергенам. Для этого проводится ИФА и множественное аллегосорбентное тестирование.
- Анализ системы комплемента.
Остальные анализы проводят через 2-3 месяца после выздоровления – именно в этот период в крови пациента накаливается нужный объем антител к аллергенным веществам:
- Кожные пробы с аллергенами. Для этого небольшое количество потенциально опасного вещества наносят на участок кожи. Это производится путем внутрикожной инъекции, выполнения небольших царапин или нанесения на кожу. При наличии чувствительности к аллергену воспаление появляется на протяжении получаса.
- Исследование иммунограммы. С помощью этой процедуры удается оценить состояние иммунной системы человека.
Если отек имеет неаллергическое происхождение, требуется проведение детального обследования. Оно включает выполнение общеклинического анализа. Также может потребоваться бактериологическое и биохимическое исследование.
Чтобы спасти жизнь человеку, ему необходимо своевременно оказать первую помощь:
- При падении артериального давления под кожу вводят раствор адреналина концентрацией 0,1 %. Обычно требуется от 0,1 до 0,5 мл.
- При развитии удушья необходимо выполнять уколы адреналина.
- Обязательно вводят гормональные препараты – в частности, показано применение глюкокортикостероидов. Больному требуется внутримышечное или внутривенное введение 60-90 мг преднизолода. Также проводится внутривенное введение 8-12 мг дексазона.
- Назначается десенсибилизирующее лечение – для этого применяют антигистаминные препараты. Врач может внутримышечно ввести супрастин. Также нередко применяется эриус, зиртек.
- Немаловажное значение имеет применение мочегонных препаратов. В данном случае используют 40-80 мг лазикса, который смешивают с 10-20 мл физиологического раствора.
- Применяют ингибиторы протеаз. Врач может использовать 30000 ЕД контрикала или 200 мл эпсилон-аминокапроновой кислоты.
- Проводится дезинтоксикационная терапия – она заключается в выполнении гемосорбции и энтеросорбции.
Чтобы не допустить развития опасных осложнений, нужно проводить комплексное лечение, которое включает такие составляющие:
- Исключение контактов с аллергенными веществами.
- Применение средств для улучшения тонуса симпатической нервной системы. Для этой цели назначают эфедрин, кальций, витамин С.
- Уменьшение парасимпатической активности. В данном случае применяют атропин.
Снижение содержания гистамина. Проводится с помощью тавегила, супрастина.
Если отек Квинке имеет наследственное происхождение, назначают лекарственные средства для усиления выработки недостающего ингибитора С1.
Чтобы не допустить опасных осложнений, стоит выполнять следующие рекомендации врачей:
- Выявить аллерген и устранить контакт с ним. Если реакция возникает на укус насекомого, стоит удалить жало, а место укуса обработать спиртом.
- Обеспечить больному доступ свежего воздуха.
- Давать человеку много пить.
- Дать сорбент – к примеру, энтеросгель или активированный уголь.
- Дать пострадавшему антигистаминный препарат – кларитин, телфаст.
- При стремительном развитии подкожно вводят 0,1 % раствор адреналина и 3 % раствор преднизолона.
Что такое инфекционный дерматит? Смотрите тут.
Каким должно быть лечение буллезного дерматита? Нажимайте перейти.
При развитии симптомов обязательно стоит обратиться к врачу.
Это очень опасное нарушение, которое может привести к отеку гортани и создать реальную угрозу для жизни.
Только своевременно оказанная врачебная помощь сможет купировать симптомы патологии и не допустить появления серьезных осложнений.
Отек Квинке – крайне опасное заболевание, которое может привести к летальному исходу. Поэтому после устранения угрожающего состояния обязательно необходимо пройти комплексное обследование, чтобы выявить аллерген.
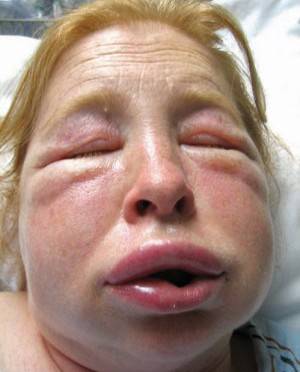
Содержание:
Отёк Квинке – редкая, но крайне опасная патология, при которой происходит высвобождение гистамина из тучных клеток. При этом увеличивается проницаемость сосудов и капилляров, что и приводит к появлению отёков на слизистых оболочках, а также в подкожно-жировой клетчатке. Отёк Квинке чаще всего является результатом взаимодействия с раздражающими агентами (аллергенами), но в некоторых случаях такие нарушения могут иметь наследственную природу.
Патология наблюдается преимущественно у девочек и женщин – мужчины сталкиваются с данным явлением в 3 раза реже. Особенно опасны такие отёки для детей, так как у них выше вероятность отекания гортани, сопровождающегося острым удушьем. При несвоевременном оказании помощи вероятность летального исхода составляет порядка 40-50 %.
Отёк Квинке развивается у детей достаточно редко. Чаще всего это реакция на прямой контакт с раздражителем. Состояние развивается стремительно, для полного отекания областей с максимальным количеством подкожно-жировой клетчатки достаточно нескольких минут (в редких случаях на это уходит час и более). Внешне отёк Квинке может напоминать крапивницу: малыш бледнеет, в месте отёка появляются бугорки, стремительно возникают волдыри и красные пятна. Такое сходство существенно затрудняет диагностику заболевания, поэтому важно знать отличительные симптомы патологии.
Как отличить отёк Квинке от крапивницы?
- При отёке поражённое место значительно увеличивается в размере, выглядит «надутым».
- Болезненность при надавливании не определяется, вмятина не образуется.
- Кожный покров бледный, может иметь мраморный оттенок.
- Отёки появляются на слизистых оболочках и местах наибольшего скопления подкожной клетчатки (стопы, кисти рук, голени, щёки, губы, язык, глаза и т.д.).
- На поражённом участке может возникать чувство сдавливания или покалывания (зуд и жжение, как правило, отсутствуют).
- Отёк Квинке развивается стремительно (от нескольких минут) и может пройти самостоятельно, без какого-либо лечения.
Патология может сопровождаться и другими симптомами, среди которых: лихорадка, бред, потеря сознания, головная и суставная боль и т.д.
Не всегда определить отёк Квинке можно визуально, ведь тучные клетки содержатся не только в подкожной клетчатке, но и рыхлой соединительной ткани внутренних органов. Скрытые отёки крайне опасны, так как точно диагностировать патологию сразу же после её возникновения может только специалист. В такой ситуации упущенное время может стоить малышу жизни, поэтому важно знать, по каким признакам можно распознать данные патологии.
Отёк гортани. Самая опасная разновидность отёка Квинке. Её симптомы схожи с проявлениями ларингита, поэтому родителям необходимо быть крайне внимательными и обращать внимание на любые настораживающие симптомы. К ним относятся:
- «лающий» сухой кашель;
- охриплость голоса;
- затруднённое дыхание (ребёнок может начать задыхаться);
- синева кожи, которая сменяется повышенной бледностью.
Важно! Отёк гортани смертельно опасен для детей любого возраста, особенно это касается новорожденных и грудных детей. При появлении признаков подобного состояния следует немедленно вызвать «скорую помощь». Самостоятельное лечение недопустимо!
Отёк головного мозга. В медицинской практике встречается очень редко. При отёке головного мозга или его оболочек ребёнок становится заторможенным, может появиться спутанность сознания и нарушение двигательной координации. Чаще всего патология сопровождается рвотой и судорогами. Процент летальности очень высок, и составляет 70 % от общего числа случаев.
Важно! Определить отёк головного мозга можно следующим образом: ребёнка усадить на стул и попробовать наклонить его голову вперёд. При отёчности мозговых оболочек сделать это не удастся.
Отёк кишечника. При отёках органов ЖКТ ребёнок начинает жаловаться на резкую боль в нижней части живота. Появляются признаки пищеварительных нарушений: рвота, изменение характера стула, напряжённость мышц живота.
Сразу следует обозначить, что вызывать неотложную бригаду необходимо при появлении первых признаков отёка Квинке, даже если общее состояние и самочувствие малыша достаточно удовлетворительное. То же самое касается и взрослых пациентов – патология одинаково коварна в любом возрасте. До прибытия «скорой помощи» стоит выполнить следующие действия:
- уложить больного на твёрдую поверхность, приподнять ноги и голову;
- устранить аллерген (по возможности);
- если отёк вызван внутривенным или внутримышечным введением лекарств, а также укусом насекомых, следует наложить холодный компресс строго на место контакта с раздражителем;
- выше компресса наложить жгут;
- увлажнить воздух в помещении;
- давать больному щелочное питьё (можно дать слабый раствор пищевой соды).
Медикаментозная доврачебная помощь:
- сорбенты для выведения ядов и токсинов, а также аллергенов из организма («Смекта», «Энтеросгель», «Полисорб», «Активированный уголь» и т.д.);
- «Преднизолон» (вводится внутримышечно при признаках удушья и посинении кожи) – из расчёта 2-3 мг на килограмм веса больного;
- антигистаминные препараты (блокаторы гистамина) – «Фенистил», «Лоратадин», «Супрастин», «Диазолин» и т.д.
Важно! При подозрении на отёк Квинке больной в обязательном порядке должен быть госпитализирован в больницу, даже если признаки патологии купированы. Заболевание склонно к внезапным рецидивам.
Самая частая причина развития отёка Квинке – аллергическая реакция на различные компоненты и вещества. Провокатором выброса гистамина может быть что угодно: лекарства, пищевые продукты, растения, пыль, шерсть животных и т.д. Чтобы снизить риск осложнений, необходимо устранить присутствие аллергена сразу же, как только обозначились первые признаки аллергии.
Способствовать возникновению отёка Квинке могут и инфекционные заболевания (особенно в случаях, когда они сопровождаются сильной интоксикацией), а также проблемы с органами желудочно-кишечного тракта. Нарушения в работе щитовидной железы и гормональные сбои также могут выступить в качестве провоцирующего фактора. Не последнюю роль играет и наследственность. Установлено, что такие тяжёлые формы отёка Квинке, как отёк гортани и мозговых оболочек, чаще всего имеют генетическую предрасположенность.
Другие факторы, которые могут способствовать развитию отёка при контакте с аллергеном:
- холод или тепловой удар;
- стрессы, эмоциональные потрясения;
- отравление тяжёлыми металлами;
- ультрафиолетовые лучи (включая солярий).
Чаще всего прогноз при данной патологии благоприятный, но больному следует придерживаться определённых правил, например, не использовать сильные синтетические средства (косметику, бытовую химию), летом не ходить по улице без обуви и головного убора.
Единичные случаи чаще всего не представляют опасности при условии, что больному вовремя была оказана помощь. Но в случае с рецидивирующими отёками ситуация не так благоприятна, так как возможно развитие осложнений, например, бронхоспазма, анафилактического шока и отёков внутренних органов (которые не всегда удаётся распознать с первого взгляда).
Все эти патологии смертельно опасны, поэтому лечение заболевания необходимо начинать сразу же после возникновения первых симптомов.
Первое, что необходимо сделать, чтобы предотвратить дальнейшие рецидивы заболевания, – это выявить аллерген, на который организм даёт подобную реакцию. С учётом полученных результатов (после постановки аллергопроб) врач назначит соответствующее лечение, которое может включать в себя:
- антигистаминные препараты;
- пищеварительные ферменты (для уменьшения чувствительности к пищевым раздражителям);
- сосудосуживающие лекарства.
В большинстве случаев на первые месяцы назначается гипоаллергенная диета с полным исключением особо опасных продуктов. Если лечение проводится в отношении грудного ребёнка, соответствующая диета будет назначена кормящей маме.
Особое внимание уделяется санации возможных инфекционных очагов (поражённые кариесом зубы, молочница или дисбактериоз кишечника, глисты и т.д.). Это важно, так как продукты жизнедеятельности бактерий способствуют высвобождению гистамина и возникновению аллергии.
Отёком Квинке называют острое аллергическое состояние, которое характеризуется отеканием кожи, слизистых оболочек, реже – внутренних органов, суставов, мозговых оболочек. В медицинской литературе иногда отёк Квинке называют гигантской крапивницей, или ангионевротическим шоком.
Отёк Квинке может возникнуть у любого человека, но наиболее ему подвержены люди, страдающие аллергией.
Аллергия – это сверхчувствительная реакция организма на некоторые раздражители (аллергены).
Такими раздражителями являются:
- Домашняя пыль.
- Пыльца растений.
- Некоторые продукты питания: шоколад, молоко, морепродукты, клубника, апельсин.
- Некоторые лекарства.
- Шерсть, перья, пух домашних питомцев.
Аллергические реакции бывают двух типов: немедленного и замедленного типа.
Отёк Квинке представляет собой немедленную форму аллергической реакции, и является очень опасным заболеванием. При попадании аллергена вовнутрь, организм начинает вырабатывать большое количество гистамина. Гистамин обычно находится в неактивном состоянии, и высвобождается только при патологических состояниях. Высвобожденный гистамин вызывает отёк тканей, сгущает кровь.
Косвенными факторами предрасположенности к отёку являются:
- Заболевания внутренних органов.
- Заболевания эндокринной системы.
- Вирусные и паразитарные инфекции (глистная инвазия, гепатиты, лямблиоз).
Различают две разновидности отёка Квинке:
- Аллергическая.
- Псевдоаллергическая.
Аллергическая разновидность отёка Квинке возникает в результате специфического ответа организма на взаимодействие с аллергеном. Часто проявляется при пищевой аллергии.
Неаллергический отёк Квинке образуется людей, имеющих врождённую патологию системы комплемента, которая передается от родителей к детям. Системой комплемента называют соединение белков в крови, отвечающее за иммунную защиту организма. Белки активируются, когда в организм проникает аллерген, и защитные механизмы начинают гуморальную регуляцию, чтобы устранить раздражитель.
У людей с нарушенной системой комплемента активизация белков происходит самопроизвольно, как ответ организма на химические, физические или тепловые раздражители. В результате этого развивается массивная аллергическая реакция.
Обострения неаллергического отёка Квинке проявляются отёчными изменениями кожи и слизистых оболочек желудка, кишечника, дыхательных путей.
Спонтанное обострение псевдоаллергического отёка может провоцироваться резкой сменой температуры, эмоциональными переживаниями, травмой.
В трети всех случаев возникновения отёка Квинке причину такой реакции организма выяснить не удается. В других случаях причиной отёка является пищевая или лекарственная аллергия, укусы насекомых, болезни кровотока, аутоиммунные болезни.
Резко возникающий отёк лица (губ, носа, век), шеи, тыльной стороны стопы и ладони, половых органов. Боли, как правило, нет. Кожа в районе отёка бледная. Отёк может «перемещаться» по поверхности тела. На ощупь отёк плотный, если надавить пальцем – ямка не образуется. Чаще всего отёк сочетается с крапивницей. На теле образуются чётко очерченные зудящие багровые пятна. Пятна между собой могут сливаться в одно большое пятно. Сама по себе крапивница малоприятна, но не опасна для жизни. Это, по сути, отёк верхних слоёв кожи.
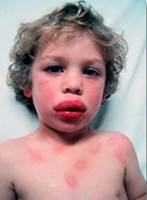 Опасной формой заболевания является отёк гортани, глотки, трахеи, который встречается у 25% больных. Отёк гортани сопровождается такими симптомами:
Опасной формой заболевания является отёк гортани, глотки, трахеи, который встречается у 25% больных. Отёк гортани сопровождается такими симптомами:
- Тревожность.
- Затруднение дыхания.
- Лающий кашель.
- Хриплость голоса.
- Посинение кожи лица, потом бледность.
- В некоторых случаях – потеря сознания.
При осмотре слизистой горла в этих случаях наблюдают отёчность нёбных дужек и нёба, а также сужение просвета зёва. Если отёк распространяется дальше, на трахею и гортань, то может наступить состояние асфиксии – удушья. Если вовремя не оказать медицинскую помощь, пострадавший может умереть.
Когда происходит отёк внутренних органов, то внешне это проявляется сильной болью в животе, диареей, рвотой. В случае, когда отёк локализуется в желудке или кишечнике, первым признаком является покалывание языка и нёба.
Отёк оболочек мозга встречается редко.
Его симптомы:
- Заторможенность и вялость.
- Головная боль.
- Ригидность мышц затылка (не получается подбородком коснуться груди при наклоне головы).
- Тошнота.
- В некоторых случаях – судороги.
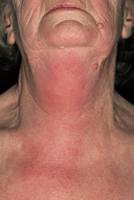 Когда больной с отёком попадает к врачу, первым делом врач купирует проявления отёка. В дальнейшем, определяя причины заболевания и продумывая стратегию лечения, врач руководствуется следующими данными анамнеза:
Когда больной с отёком попадает к врачу, первым делом врач купирует проявления отёка. В дальнейшем, определяя причины заболевания и продумывая стратегию лечения, врач руководствуется следующими данными анамнеза:
- Болел ли кто-то из семьи аллергией; не проявлялась ли у них аллергическая реакция на введение вакцин?
- Не проявлялась ли у больного аллергия раньше? Если да, то не было ли признаков сезонности аллергии?
- Есть ли в доме животные?
- Каков стиль питания, какие продукты и блюда чаще всего употребляются.
Проводя дифференциальную диагностику между отёком аллергического или псевдоаллергического типа и наследственным заболеванием, врач должен выяснить, не было ли отёка в детстве. При наследственной форме отёк возникает у близких родственников разных поколений; как правило, при этом не сопровождается крапивницей. Провоцирует отёк незначительная микротравма, стресс или операция.
При аллергическом факторе возникновения отёка в анамнезе имеются частые аллергические реакции у родственников, имеются нарушения пищеварительной системы. У таких больных при проведении аллергологических проб результаты оказываются положительными.
В острый период заболевания проводят лабораторные методы диагностики, например, определение иммуноглобулина Е в сыворотке крови.
В период ремиссии проводят аллергологические пробы. Суть проб состоит в том, что малое количество возможного аллергена вводят посредством внутрикожной инъекции; или же посредством скарификационного теста – через микроскопические проколы иглой в коже. В некоторых случаях смачивают тампон в растворе аллергена и прикладываю его к участку кожи (аппликационный метод).
Проба проводится с использованием 10 — 15 видов аллергенов. Если спустя определенное время покраснело место инъекции, царапины или аппликации, значит, результат на данный конкретный аллерген положительный. В зависимости от наличия и интенсивности покраснения, выделяют 4 результата: отрицательный, сомнительный, слабоположительный и положительный.
Однако кожные пробы в некоторых случаях имеют противопоказания, об этом обязательно надо помнить:
- Обострение хронических инфекций.
- Острое респираторное заболевание (ОРЗ).
- Принимаемая гормональная терапия.
- Возрастные ограничения (не старше 60 лет).
При неаллергическом типе отёка проводится общее обследование, которое включает в себя бактериологические анализы, биохимический и общий анализ крови и др.
Острый отёк — это неотложное состояние; первая помощь поможет спасти жизнь больному.
В ожидании, пока приедет «Скорая помощь», необходимо уложить больного и поднять ноги, открыть окно. В случае, когда причина возникновения отёка очевидна (укус пчелы или введение лекарства) – приложить лёд на это место, чтобы меньше ощущался зуд.
Если укус или инъекция были сделаны в руку, то перевязать ее жгутом выше места поражения. При укусе пчелы – вытащить жало как можно раньше.
Дать обильное питье; дать принять сорбенты (Энтеросгель, Сорбекс, или активированный уголь). Сорбент поможет скорее вывести аллерген из организма. Закапать в нос сосудосуживающие капли (например, нафтизин).
Если есть возможность, надо сделать инъекцию антигистаминного препарата: димедрола, кларитина или других. Если под рукой только антигистаминные таблетки, то их надо дать под язык больному.
Под кожу вводят адреналин, преднизолон или гидрокортизон. Если отёк возникает не в первый раз, то преднизолон надо носить с собой постоянно.
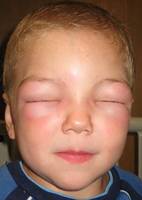 Терапия направлена на подавление аллергических реакций. В тяжелых случаях, когда крапивницу купировать не удается – вводят инъекционно преднизолон, дексаметазон, гидрокортизон.
Терапия направлена на подавление аллергических реакций. В тяжелых случаях, когда крапивницу купировать не удается – вводят инъекционно преднизолон, дексаметазон, гидрокортизон.
Врач назначает:
- Антигистаминные препараты.
- Ферментные препараты для снижения чувствительности к аллергену.
- Гипоаллергенное диетическое питание (исключение из рациона кофе, шоколада, цитрусов, алкоголя, острой пищи).
Проводится терапия, направленная на санацию всех участков хронической инфекции. Бактерии при наличии в организме аллергена, способствуют высвобождению гистамина.
При лечении отёка наследственного генеза, назначается восполняющая терапия, которая корректирует недостаток в организме определенных веществ (С1-ингибиторов)
При лечении идиопатической формы с невыясненным аллергеном назначаются антигистаминные средства пролонгированного действия. Однако они только помогают снимать внешние проявления, но не воздействуют на причину болезни, поэтому не являются полноценным лечением.
В статье использованы материалы:
http://allergycentr.ru/otek-kvinke-oslozhnenija.html