Детская пищевая аллергия
8 фактов о детской аллергии
Чтобы немного облегчить жизнь тем, кто так или иначе столкнулся с проявлениями детской пищевой аллергии, мы собрали некоторые факты, посвященные профилактике и лечению этого заболевания.
Факт 1. Пищевая аллергия чаще возникает у детей младше 2 лет, и c возрастом проходит самостоятельно
Действительно, в раннем возрасте частота пищевой аллергии в несколько раз больше, чем в любой другой период жизни. Это связано с повышенной проницаемостью стенки кишечника у малышей и еще не до конца сформировавшейся системой пищеварения у них. В результате в кровь попадают белки, которые в норме должны были бы полностью перевариться в кишечнике.
С возрастом желудочно-кишечный тракт созревает, и пищевая аллергия отступает. К сожалению, у небольшой части детей аллергия сохраняется и в старшем возрасте, а также может со временем «превращаться» в аллергический ринит, конъюнктивит или даже бронхиальную астму. Такое явление в медицине называется «атопический марш».
Факт 2. До сих пор нет точного ответа, почему возникает атопический марш
Врачи до сих пор не знают, почему не все дети «перерастают» пищевую аллергию. Известно, что вероятность возникновения атопического марша увеличивается, если у ребенка один из родителей (или оба) страдают от какого-то аллергического заболевания. Риск развития атопического марша уменьшается, если проводится тщательное лечение и профилактика пищевой аллергии. Именно поэтому любым проявлениям аллергии в раннем возрасте должно уделяться максимальное внимание.
Факт 3. Пищевая аллергия может проявляться не только высыпаниями на коже
У подавляющего количества детей пищевая аллергия проявляется сухостью и шелушением отдельных участков кожи, появлением красных пятен или небольших прыщиков и другими высыпаниями на коже. Тем не менее, пищевая аллергия может протекать и без кожных высыпаний вообще.
Например, существует также гастроинтестинальная форма пищевой аллергии, которая проявляется болями в животе, нарушениями стула (запоры или разжижение стула), тошнотой, срыгиваниями. Кроме того, распространена респираторная форма пищевой аллергии, когда ребенок после употребления того или иного продукта вдруг начинает страдать от насморка или усиленно тереть зудящие глаза.
Нередко встречаются и смешанные формы: дермато-гастроинтестинальные, дермато-респираторные и т.д.
Факт 4. Чаще всего пищевая аллергия вызывается хорошо известными продуктами
Удивительно, но самый аллергичный продукт для детей раннего возраста – это совсем не шоколад или экзотические фрукты, а самое обычное коровье молоко. Белки коровьего молока, которые находятся в самом молоке и всех молочных/кисломолочных продуктах, чаще всего служат причиной аллергии у малышей. Кроме молока в «большую восьмерку» самых высокоаллергенных продуктов входят: куриные яйца, пшеница, арахис, соя, орехи, ракообразные (креветки, крабы) и рыба.
Факт 5. Не бывает «аллергии на все»
Весьма часто родители жалуются, что у ребенка отмечается реакция буквально на все продукты, включая те, которые относятся к низкоаллергенным. Как правило, это связано с тем, что в питании ребенка сохраняется некий сильный аллерген – и аллергизованный организм негативно реагирует на любые пищевые продукты. Но если вычислить этот сильный аллерген и убрать его из питания, то уже через пару-тройку недель малыш сможет заметно расширить свой рацион.
Факт 6. Основа диагностики пищевой аллергии – пищевой дневник
Если врач заподозрил у ребенка пищевую аллергию, он даст направления на кожные пробы и на анализ крови, с определением специфических иммуноглобулинов к продуктам. Но эти анализы обладают рядом ограничений (по возрасту, по состоянию здоровья), занимают некоторое время, травматичны для ребенка и не всегда могут максимально точно определить причинно-значимые аллергены. Поэтому, одновременно с лабораторной диагностикой, начинают вести пищевой дневник, в который родители записывают все, что съел ребенок за день, или все, что съела его мама (если ребенок находится на грудном вскармливании). Одновременно в этих записях отмечают состояние малыша. При анализе таких записей через 7-14 дней можно довольно легко найти «виновника» аллергии и убрать его из рациона питания.
Факт 7. Ребенку с пищевой аллергией необходимо как можно дольше сохранять грудное вскармливание
Отказ от грудного вскармливания из-за пищевой аллергии у ребенка – это грубейшая ошибка. Уникальные свойства грудного молока, наоборот, помогают малышу быстрее справиться с болезнью. Поэтому естественное вскармливание должно сохраняться в максимальном объеме. А вот кормящей маме придется соблюдать соответствующую гипоаллергенную диету. Из ее питания необходимо удалить всю «большую восьмерку» аллергенов (молоко, яйца и т.д.), а также цитрусовые, шоколад, ярко окрашенные фрукты и овощи. Строгую гипоаллергенную диету необходимо соблюдать до тех пор, пока состояние ребенка не улучшится. После этого «запрещенные» продукты, по одному, вводят обратно в питание, внимательно наблюдая за реакцией организма малыша.
Факт 8. Ребенку с пищевой аллергией для начального прикорма лучше выбрать детское питание промышленного выпуска
Первый прикорм детям с пищевой аллергией вводится чуть позже, чем здоровым малышам: в интервале 5-7 месяцев. Конечно, для прикорма выбирают только гипоаллергенные продукты. Нередко педиатры советуют сделать выбор в пользу продуктов прикорма промышленного, а не домашнего производства. Это связано с тем, что в детском питание промышленного производства гарантированно отсутствуют тяжелые металлы, гербициды, грибки и другие вредные контаминанты, которые могут быть в продукте, приготовленном дома.
Кроме того, для прикорма малышей с пищевой аллергией необходимо выбирать пюре с минимальным количеством ингредиентов. В идеале состав пюре для начала прикорма должен ограничиваться двумя составляющими: продукт и вода.
Среди овощных продуктов для начала прикорма (с 4 мес.) наиболее оптимальны низкоаллергенные пюре из брокколи и цветной капусты. К слову, именно цветную капусту и брокколи часто называют «капустой с высшим образованием», так как они богаты витаминами и минералами.
В целях профилактики пищевой аллергии у малыша из первых мясных пюре (с 6 мес.) лучше всего выбрать продукт из диетического мяса индейки. Помимо того, что этот продукт очень питателен, богат железом, селеном, магнием, фтором, калием и опережает другие виды мяса по содержанию витаминов группы В и С, А, Е, индейка является также и гипоаллергенным продуктом.
Говоря о зерновом прикорме, детям с пищевой аллергией рекомендуют безмолочные кашки, без добавления сахара, из круп, не содержащих глютен. Низкоаллергенную гречневую кашу можно давать уже с 4 месяцев, низкоаллергенную кукурузную — с 5 месяцев. Зачастую кашки для прикорма, приготовленные промышленным способом, дополнительно обогащены полезными веществами, которые способствуют росту полезной микрофлоры, созреванию слизистой стенки кишечника, улучшают моторику желудочно-кишечного тракта и обеспечивают комфортное пищеварение малышей, что очень важно для детей с пищевой аллергией.
Непищевые формы аллергии у младенцев
Сыпь на теле ребенка: лечим снаружи и изнутри
Опрелости у новорожденных детей: чем лечить поврежденную кожу
ой,эта аллергия и нас она замучила((
ой,эта аллергия и нас она замучила((
да уж аллергия щас у каждого чуть ли не второго малыша(((
аналогично( нам почти 2
У моего аллергию случайно обнаружили. У нас тот хитрый вариант, когда нет сыпи, покраснения, зато есть низкий вес. Анализы и выявили аллерген. И содержится этот аллерген во всем подряд. Сейчас проблема натуральные продукты найти, вечно в составе что-нибудь добавлено то в качестве загустителя, то красителя, то вообще не указан полный состав. Даже те продукты, которые казалось бы должны быть чистыми, могут содержать мизерное количество аллергена просто из-за того, что фасуют продукты на одних и тех же линиях. В результате чистота продукта не соблюдается. А нам и мизерная доля аллергена как яд замедленного действия.
У нас аналогичная проблема, исключительно на некоторые фрукты. После чего я пошла к доктору, чтобы он нам посоветовал какие нибудь витамины. Он выписал нам витаминки, и еще порекомендовал почистить организм от аллергенов сорбентом Полисорбом. Сейчас все у нас хорошо.
А я вот никогда не могла бы подумать, что у ребенка может быть аллергия на порошок. Это мне уже наша аллерголог сказала, когда все причину возможные были вроде как устранены. И точно по ее совету стала стирать Бинатековским порошком и у нас аллергия перестала высыпать на коже.
А у нас был контактный дерматит — ребенок спал и ногу скидывал все время с кровати, а там внизу было жесткое такое покрывало (как он его доставал то во сне ногой, не знаю) — и именно на этом месте стало краснеть и шелушиться и как мелкие прыщички. Потом я это углядела, устранила — и все очистилось само по себе.
Девочки, может и у нас аллергия на порошок, а я тут ребенка на диете держу и не могу понять, что с нами. Надо ваш попробовать.
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Главный редактор: Воронова Ю. В.
Контактные данные для государственных органов (в том числе, для Роскомнадзора):
Пищевая аллергия у ребенка
Сильные зудящие высыпания возникают при попадании в организм различных аллергенных продуктов. Такое состояние очень опасно развитием неблагоприятных последствий, которые могут сильно ухудшить самочувствие ребенка. Пищевая аллергия у ребенка – это то, на что родителям следует обратить пристальное внимание.
Что это такое?
Развитие аллергических высыпаний, которые появляются на коже после употребления определенных продуктов питания, называется пищевой аллергией. Данное состояние одинаково часто встречается как у мальчиков, так и у девочек.
У каждого третьего ребенка, страдающего аллергией, есть пищевая аллергия. Неблагоприятные симптомы могут проявиться в любом возрасте. Даже в течение 1 года после рождения у грудничков могут возникнуть аллергические проявления.

Как возникает?
Провоцирующими факторами при такой форме аллергии выступают различные продукты, которые оказывают сильное аллергизирующее действие. Попадающие в организм аллергены проходят через желудочно-кишечный тракт и легко всасываются. Попадая в кровеносное русло, чужеродные компоненты распознаются клетками иммунной системы.
Контакт с аллергеном провоцирует начало каскада воспалительных реакций. Во время их развития выделяется огромное количество биологически активных веществ. Специфичным признаком аллергии является повышение уровня иммуноглобулина Е. В норме количество этого вещества всегда одинаково. Повышение уровня иммуноглобулина Е может свидетельствовать о развитии аллергической реакции.
Другими веществами, которые также способствуют воспалению, являются брадикинин и гистамин. Они влияют на тонус и диаметр кровеносных сосудов. Повышенная концентрация таких веществ приводит к сильному спазму периферических артерий, что способствует резкому снижению артериального давления и нарушению сократительной функции сердца.
Биологически активные вещества, образующиеся при аллергической реакции, оказывают неблагоприятное воздействие на органы желудочно-кишечного тракта. Это приводит к нарушениям пищеварения, а также к снижению моторной функции кишечника. При несвоевременном удалении аллергенов из организма неблагоприятные симптомы могут сохраняться в течение длительного времени.

Продуктов, вызывающих пищевую аллергию, достаточно много. Часто провоцирующим фактором, который запускает аллергический процесс, становится какое-то входящее в состав продукта вещество с выраженными антигенными свойствами.
Среди наиболее распространенных причин возникновения пищевой аллергии:
- Цитрусовые и другие тропические плоды. Экстрактивные вещества и фруктовые кислоты обладают выраженными аллергизирующими свойствами. Даже небольшое количество таких экзотических плодов способствует появлению неблагоприятных проявлений аллергии.
- Морепродукты. Многие мамы впервые добавляют их в детский рацион в 3-4 года. Именно в это время чаще всего регистрируются первые признаки аллергии. Очень часто морепродукты вызывают отек Квинке. Зарегистрированы даже случаи возникновения анафилактического шока.
- Шоколад и все сладости, в состав которых входят какао-бобы.
- Белок коровьего молока. У 50% американских детей наблюдается повышенная чувствительность и непереносимость данного продукта. Обычно первые признаки болезни развиваются на первом году жизни ребенка. В это время многие мамочки разводят коровьим молоком адаптированные смеси или варят на нем молочные каши.
- Продукты, содержащие глютен. Этот растительный белок содержится в пшеничной муке, а также во многих злаках. Попадание глютена в кишечник приводит не только к развитию симптомов целиакии, но и к появлению аллергической реакции.
- Ягоды и фрукты красного и желтого цветов. В них содержится много растительных красящих пигментов, которые способствуют развитию аллергии. Эти компоненты обладают высоким аллергенным действием. Даже овощи желтого и красного цветов должны вводиться в рацион ребенка с предрасположенностью к аллергии очень аккуратно и постепенно.
- Еда, изготовленная промышленным способом. Обычно в таких готовых продуктах содержится слишком много дополнительных вкусовых добавок и специй. Эти компоненты оказывают выраженное сенсибилизирующее действие на иммунную систему, провоцируя развитие пищевой аллергии.
- Сладкие газированные напитки. Для придания красивого цвета недобросовестные производители часто добавляют некачественные красители. Такие компоненты не только способствуют появлению аллергических реакций у малышей. При длительном приеме они способны оказывать токсическое воздействие на печень и поджелудочную железу.
- Неправильное питание мамы во время лактации. У грудничков пищевая аллергия может развиться в результате попадания в организм аллергенов вместе с материнским молоком. Если кормящая мама употребляет в пищу продукты с высоким аллергенным действием, то риск развития диатеза или появления у ребенка неблагоприятных симптомов атопического дерматита возрастает в несколько раз.
- Использование неправильно подобранных смесей. Некоторые адаптированные смеси могут вызвать у малыша проявления аллергии. Чем больше ингредиентов входит в состав данных продуктов, тем тяжелее понять, какой из них вызвал аллергию. Наиболее часто неблагоприятные симптомы аллергии вызывают смеси, содержащие в своем составе сухое коровье молоко или глютен.
- Куриные и перепелиные яйца. Если у малыша есть непереносимость курицы, то у него также в 80% случаев будет повышен риск развития аллергических реакций при употреблении в пищу яиц.
- Орехи. Любые виды могут вызывать проявления аллергии. Даже небольшое количество измельченных орехов, входящих в различные готовые каши для завтраков или питательные сладкие батончики, способствует развитию симптомов пищевой аллергии. В Америке обязательно ставится маркировка даже о наличии следов орешек во всех продуктах, которые можно приобрести в супермаркете.
Пищевая аллергия проявляется по-разному. Степень выраженности симптомов зависит от возраста ребенка, исходного состояния иммунитета, а также от наличия сопутствующих хронических заболеваний.
Наиболее характерные признаки пищевой аллергии:
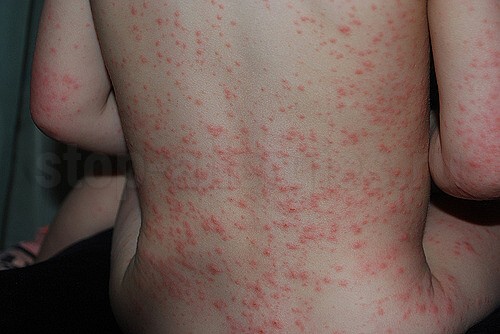
- Красные зудящие пятна или волдыри по всему телу. У малышей раннего возраста этот симптом проявляется довольно ярко. Кожа выглядит воспаленной и с множественными следами от расчесов.
- Нестерпимый зуд. Возникает как в дневное время суток, так и ночью. Может усиливаться после принятия ванн или при попадании воды на кожу. В ночное время зуд немного уменьшается.
- Выраженная слабость. Постоянный зуд сильно выматывает малыша. Он становится более вялым, отказывается от еды. У ребенка ухудшается аппетит. При длительном течении пищевой аллергии малыши начинают терять в весе.
- Боли в животе. Встречаются не всегда. Болевой синдром возникает при наличии сопутствующих заболеваний желудочно-кишечного тракта.
- Нарушение работы кишечника. Часто проявляется появлением жидкого стула. У некоторых малышей наблюдается чередование поносов и запоров.
- Быстрая утомляемость. Ребенок меньше играет в подвижные игры, чаще отдыхает. В связи с выраженным зудом и нарушенным сном может возникать снижение активности в дневное время.
- Отеки. Часто возникают на лице и шее. Наиболее характерны для отека Квинке. Этот симптом весьма неблагоприятный. При появлении отеков на лице и опухании глаз следует незамедлительно показать малыша врачу. Лечение в домашних условиях в этом случае может быть опасным.
Диагностика
Чтобы точно выявить, какой продукт является для малыша аллергеном, требуется провести дополнительные обследования. Для назначения таких тестов родителям следует показать малыша врачу-аллергологу. Доктор проведет осмотр ребенка, а также выполнит диагностические исследования, которые помогут установить все провоцирующие аллергию причины.
В настоящее время для диагностики пищевой аллергии используются следующие методы:
- Общий анализ крови. При аллергии повышается количество лейкоцитов и увеличивается СОЭ. В лейкоцитарной формуле увеличивается количество лимфоцитов и эозинофилов. Эти клетки ответственны за развитие аллергических реакций в организме.
- Биохимия крови. Позволяет установить сопутствующие патологии, которые протекают со сходными симптомами. Для проведения дифференциальной диагностики определяется уровень билирубина, печеночных трансаминаз, щелочной фосфатазы и амилазы. Эти показатели характеризуют работу печени, желчного пузыря и поджелудочной железы.
- Определение уровня иммуноглобулина Е. В каждом возрасте существуют определенные нормы данного вещества. Все лаборатории также предлагает свои нормальные значения показателя (исходя из применяемых для выполнения анализов реагентов). Во время аллергических реакций уровень иммуноглобулина Е увеличивается в несколько раз.
- Определение панелей аллергенов. Такие виды исследования помогают установить все возможные аллергенные вещества, которые могут вызвать аллергические проявления. Материал для выполнения исследования — венозная кровь. Срок готовности анализа — от трех дней до недели. Этот лабораторный тест очень информативный и достоверный.
- Скарификационные пробы. Проводятся для малышей школьного возраста. В раннем детском возрасте проведение данного теста затруднительно и не имеет высокой достоверности результата. Специальным инструментом врач делает насечки на коже ребенка, вводя диагностические аллергены, которые соответствуют конкретным продуктам. При появлении яркого красного пятна в области определенных насечек можно говорить о наличии высокой чувствительности к данному аллергенному веществу.
- Бакпосев кала. Назначается в случае наличия стойких нарушений стула. Анализ выполняется в течение 7-14 дней. С помощью этого теста можно установить наличие дисбактериоза в кишечнике, который часто развивается при длительном течении пищевой аллергии.
Для терапии пищевой аллергии используется сразу несколько методов. Полностью избавиться от такого заболевания невозможно. Пищевая аллергия останется у ребенка на всю оставшуюся жизнь. Контроль за развитием новых обострений болезни должен быть постоянным.
При выявлении пищевой аллергии у малыша врачи рекомендуют:
- Соблюдать гипоаллергенную диету. Все продукты, которые обладают сильными аллергенными свойствами, полностью исключаются из детского рациона. Выполнять рекомендации по питанию следует в течение всей жизни.
- Назначение гастроинтестинальных средств. Такие лекарства помогают устранять неблагоприятные симптомы, которые возникают в желудке или кишечнике после употребления аллергенных продуктов. Препараты могут назначаться как на курсовой прием (для снятия неблагоприятных симптомов обострения), так и на постоянный. Такие лекарственные средства помогают нормализовать моторную функцию кишечника и улучшить пищеварение.
- Нормализация режима дня. Полноценный и качественный сон очень важен для быстрого восстановления детского организма. Малыши обязательно должны отдыхать днем не менее 2-3 часов. Ночью ребенок должен спать около 9 часов.
- Назначение антигистаминных средств. Помогает устранить неблагоприятные симптомы зуда кожных покровов и улучшить самочувствие малыша. Применяются только в острый период аллергии.
- Общеукрепляющая терапия. Прием поливитаминных комплексов, активные прогулки на свежем воздухе, ограничение подвижных игр в острый период болезни способствуют более быстрому восстановлению организма.
- Отказ от искусственного кормления и переход на другие адаптированные смеси. В составе таких продуктов обычно очень много различных компонентов. При развитии пищевой аллергии следует выяснить, на какой компонент смеси у малыша возникла пищевая аллергия. В дальнейшем это поможет выбрать более подходящий по составу продукт.
Медикаментозная терапия
Для устранения неблагоприятных симптомов, которые приносят ребенку выраженный дискомфорт в острый период болезни, доктора рекомендуют следующие группы лекарственных средств:
- Антигистаминные. Могут использоваться в виде таблеток, мазей, кремов, а также посредством уколов. Назначаются обычно на 5-7 дней – для снятия дискомфортных симптомов. Помогают устранять выраженный зуд и нормализуют сон. Применяются обычно 1-2 раза в день. Для лечения пищевой аллергии можно использовать следующие средства: «Кларитин», «Супрастин», «Лоратадин», «Зиртек», «Эриус» и многие другие.
- Гормональные. Часто используются при тяжелом течении болезни и для устранения зудящих кожных высыпаний. Лечить неблагоприятные проявления аллергии с помощью гормонов можно в любом возрасте. Эффект от таких средств держится, как правило, долго. При длительном приеме могут возникать системные побочные действия. При их появлении гормональные средства отменяют.
- Успокаивающие. Помогают нормализовать сон, а также способствуют уменьшению повышенной тревожности, возникающей в результате длительного и мучительного зуда. Для детей предпочтительнее отвары и настои, приготовленные из лекарственных растений в домашних условиях. В более старшем возрасте можно использовать капли, содержащие растительные экстракты. Седативным действием обладают мелисса, мята, душица.
- Лечебные кремы и мази. Содержат в своем составе активные компоненты, обладающие антигистаминным, а также противовоспалительным действием. Применяются местно, на область воспаленных участков кожи. Могут использоваться длительно. Помогают устранять зудящие кожные элементы, а также способствуют смягчению и увлажнению кожи.
- Поливитаминные комплексы. Помогают восстановить работу иммунной системы, а также укрепляют ослабленный в период обострения аллергии детский организм. Назначаются на 1-2 месяца. Допускается курсовой прием поливитаминных средств два раза в год – для укрепления иммунитета.
- Препараты, влияющие на моторику кишечника. При выраженном жидком стуле назначаются сорбенты. Обычно для достижения результата достаточно 2-3 дней приема. Во время употребления сорбентов следует пить много жидкости. Это способствует лучшей работе препаратов и быстрому достижению эффекта.

Рацион малыша с пищевой аллергией должен быть тщательно спланирован. Нельзя допускать попадания в детскую тарелку даже небольшого количества аллергенных продуктов. Любое нарушение диеты способствует развитию новых неблагоприятных симптомов аллергии.
Лечебное питание ребенка с пищевой аллергией предполагает вполне разнообразное и вкусное меню. Мамам следует помнить о том, что все продукты, которые допускается использовать, можно готовить самыми разными способами. Многие овощи прекрасно дополняют друг друга, можно создавать очень вкусные и разнообразные комбинации.
Для малышей, имеющих пищевую аллергию, следует полностью исключить высокоаллергенные продукты. К ним относятся красное мясо и птица, яркие ягоды и фрукты, морепродукты и рыба, цитрусовые, орехи, шоколад, а также тропические плоды. Оранжевые овощи также могут вызвать у ребенка неблагоприятные симптомы.

Наиболее безопасны кабачки, патиссоны, брокколи, цветная капуста, огурцы, белые сорта рыбы, грудка курицы, зеленые яблоки и груши. В этих продуктах практически нет аллергенов. Их можно смело добавлять в детский рацион – не опасаясь того, что может развиться аллергия. На данные продукты аллергические реакции возникают очень редко.
Для приготовления каш можно использовать козье молоко. Такое решение будет отличным вариантом, если привычные варианты невозможны. Каши и кисломолочка, приготовленные на козьем молоке, нравятся большинству малышей. Такие продукты станут отличным дополнением меню ребенка в 1-2 года.
Если у малыша есть непереносимость глютена, то следует полностью исключить из меню все продукты, которые могут его содержать. Обычная пшеничная выпечка может вызвать у ребенка сильную аллергию. Лучше отдавать предпочтение альтернативным злакам и крупам, в составе которых нет глютена. Кушать кашу из овсянки таким малышам не следует, так как это может привести к появлению у них аллергических высыпаний.
Как вести дневник питания?
Чтобы выявить все возможные аллергены, которые могут вызвать пищевую аллергию, следует тщательно контролировать все, что оказывается у малыша на тарелке. Упростить такой контроль может дневник питания. В него следует записывать все продукты, которые входят в состав приготовленных ежедневных блюд.
Такие записи помогут выявить все продукты, которые вызывают у ребенка появление симптомов аллергии. При их возникновении делайте отметки в дневнике питания, указывая, какие именно симптомы появились. Такие записи также помогут врачу-аллергологу составить подробные рекомендации по питанию.
Вести дневник следует постоянно. Ведение подобных записей особенно актуально в первые три года жизни ребенка. В это время происходит окончательное формирование пищевого поведения, а также в рацион малыша вводятся практически все базовые продукты. Ведение дневника в более старшем возрасте позволит выявить другие аллергены, которые могут вызвать у ребенка развитие неблагоприятных симптомов.

Неотложная помощь
При появлении первых симптомов аллергии следует показать ребенка педиатру. Зачастую аллергические проявления бывают сходными с подобными симптомами, которые встречаются при различных заболеваниях органов желудочно-кишечного тракта. Доктор осуществит осмотр и назначит анализы, которые помогут точно установить причину возникновения расстройств.
Для устранения аллергена из организма следует промыть полость рта обычной кипяченой водой. В условиях больницы прибегают к промыванию желудка. Обычно такая процедура выполняется только при выраженных симптомах болезни. Если у малыша есть боль в животе и сильное расстройство стула, то можно использовать сорбенты. Они вполне эффективно помогают все вылечить.

Для устранения зуда следует дать ребенку антигистаминный препарат. Обычно перед осмотром врача не следует давать больше одной таблетки. Такой дозировки вполне достаточно для уменьшения неблагоприятных симптомов. В некоторых случаях врачи рекомендуют поставить ребенку клизму. Это также способствует выведению аллергенов из организма.
Для улучшения самочувствия следует давать малышу как можно больше жидкости.
При пищевой аллергии лучше поить ребенка обычной кипяченой водой, остуженной до комнатной температуры. При нарастании симптомов аллергии следует обязательно вызвать врача или бригаду скорой помощи. При развитии отека Квинке или анафилактического шока может потребоваться экстренная госпитализация малыша в стационар, где ему помогут специалисты.
Профилактика
Чтобы не было неблагоприятных симптомов пищевой аллергии, следует соблюдать профилактические меры. Все правила должны выполняться неукоснительно, без всяких исключений. Любое попадание даже самого небольшого количества аллергена в организм может способствовать ухудшению самочувствия.
Чтобы избежать пищевой аллергии, следует:
- Контролировать рацион питания. Соблюдение гипоаллергенной диеты способствует хорошей работе иммунной системы и отличному пищеварению. Исключение аллергенных продуктов помогает сохранять привычный образ жизни и избегать появления неблагоприятных симптомов.
- Укреплять иммунитет. Полноценное питание, 9-часовой сон, игры на свежем воздухе и закаливания помогают нормализовать работу иммунной системы.
- Исключать высокоаллергенные продукты из рациона во время беременности и лактации. Даже небольшие поблажки могут привести к развитию у ребенка выраженного атопического дерматита или диатеза. Будущие мамы (а также женщины, кормящие грудью) должны обязательно вести дневник питания. В нем будут указаны все продукты, которые употреблялись в течение дня. Такие записи помогут мамочкам легче определить, что способствует развитию пищевой аллергии у малышей.

Регулярно наблюдаться у аллерголога. Все малыши с пищевой аллергией должны пройти обследования на выявление панели аллергенов. Такой тест позволит выявить все возможные и даже скрытые аллергенные продукты, способные привести к развитию пищевой аллергии.
- Следить за увлажненностью кожи. В период обострения пищевой аллергии кожные покровы становятся очень сухими. После ванночек или душа сухость может заметно усилиться. Для увлажнения кожи можно использовать специальные увлажняющие средства — эмоленты. Применять их следует 2-3 раза в день. Эти средства можно использовать долго.
- Ограничение гигиенических процедур. Во время обострения аллергии малыш не должен долго находиться в воде. Обычно достаточно 10-15 минут. Более длительные гигиенические процедуры могут способствовать усилению зуда и появлению на коже новых высыпаний. После ванны или душа на воспаленные участки следует нанести лечебные средства или мази и оставить их до полного впитывания.
Регулярный контроль за течением пищевой аллергии позволяет предотвратить развитие заболевания. Соблюдение диеты и укрепление иммунитета позволят существенно снизить риск возникновения обострений в будущем.
О том, почему возниает пищевая аллергия , смотрите объяснение от доктора Комаровского в следующем видео.
Все права защищены, 14+
Какие продукты можно употреблять, а какие нельзя при пищевой аллергии у ребенка
Своевременная диагностика и лечение предотвращают нарушения в работе иммунной системы и всего организма ребенка.
 Это распространенное заболевание, чаще проявляющееся у детей, чем у взрослых.
Это распространенное заболевание, чаще проявляющееся у детей, чем у взрослых.
Вследствие особой чувствительности организма ребенка к белкам, жирам и углеводам, выступающим в роли аллергенов, иммунной системой малыша начинает вырабатываться большое количество антител.
Основная опасность заключается в схожести симптомов аллергии с симптомами кожных и простудных заболеваний.
Лечение псевдо дерматитов, ложных бронхитов, ларингитов или ринита вместо аллергии, может стать причиной развития в будущем аутоиммунных заболеваний, бронхиальной астмы, экземы, а также инвалидности.
Появление симптомов пищевой аллергии может начаться как через несколько минут после попадания аллергена в организм ребенка (при непереносимости молока, так и спустя несколько часов).
В зависимости от возраста ребенка, наблюдается:
- Нарушение в работе органов дыхания и желудочно-кишечного тракта;
- Поражение кожных покровов;
- Изменение поведения малыша.
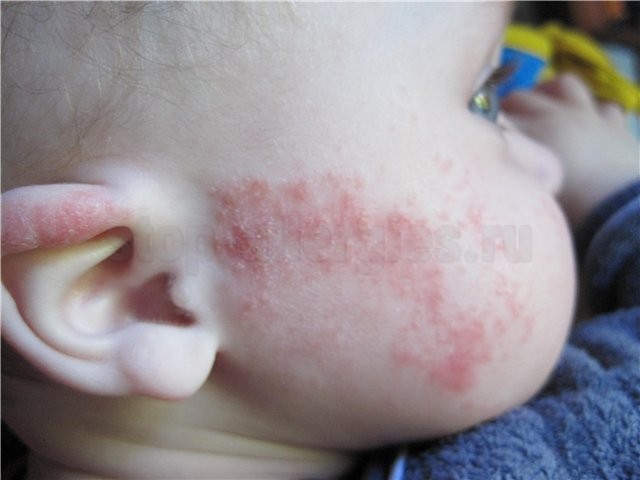
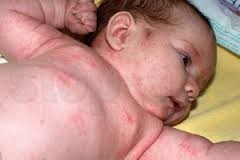 Проявления на коже больше характерны для детей грудного возраста. Может наблюдаться сыпь, появление покраснений. Чаще всего отмечается сильный зуд и шелушение на лице, особенно на щеках и коже волосистой части головы.
Проявления на коже больше характерны для детей грудного возраста. Может наблюдаться сыпь, появление покраснений. Чаще всего отмечается сильный зуд и шелушение на лице, особенно на щеках и коже волосистой части головы.
Несмотря на правильный уход, появляются признаки потницы. Наиболее опасные для жизни симптомы нутритивной аллергии – отек Квинке, выраженный во внезапном отеке слизистых оболочек и кожного покрова, а также анафилаксия, вызывающая шок.
Со стороны желудочно-кишечного тракта отмечается:
- Рвота;
- Вздутие;
- Колики;
- Чередование частого пенистого стула зеленоватого оттенка с запорами.
 Отек слизистой дыхательных путей приводит к таким нарушениям в работе органов дыхания, как ринит или бронхоспазм.
Отек слизистой дыхательных путей приводит к таким нарушениям в работе органов дыхания, как ринит или бронхоспазм.
Дети, вышедшие из грудничкового возраста, испытывают во время приступа нутритивной аллергии:
- Зуд на губах и во рту;
- Головную боль;
- Усталость;
- Становятся раздражительными.
Если у ребенка после приема пищи внезапно появились приступы лающего кашля, осиплость голоса и сильная одышка, сопровождающаяся шумным дыханием, необходимо срочно вызвать врача для оказания неотложной помощи.
Отек гортани, при котором лицо становится синюшным, а затем стремительно бледнеет, представляет собой серьезную опасность для жизни малыша.
Причины возникновения
 Призывы медиков к соблюдению правильного режима питания и употреблению низкоаллергенных продуктов во время беременности и кормления ребенка, часто воспринимаются как необоснованная перестраховка.
Призывы медиков к соблюдению правильного режима питания и употреблению низкоаллергенных продуктов во время беременности и кормления ребенка, часто воспринимаются как необоснованная перестраховка.
Такие меры профилактики позволят избежать развитию у детей аллергических реакций на пищу.
Специалисты предупреждают, что наиболее вероятными участниками группы риска становятся:
- Дети, растущие в семьях, где уже фиксировались случаи возникновения приступов аллергии. У таких детей наблюдается атопия, представляющая собой врожденную предрасположенность к аллергическим реакциям;
- Малыши, чьи мамы не ограничивали себя в употреблении цельного молока, яиц, орехов во время беременности;
- Дети, получившие ранний и беспорядочный прикорм;
- Груднички, переведенные на искусственное вскармливание;
- Дети любого возраста с заболеваниями печени или желудочно-кишечного тракта;
- Малыши, которых регулярно перекармливают;
- Дошкольники и школьники, злоупотребляющие чипсами, шоколадом или газированными напитками.
Продукты, провоцирующие нутритивную аллергию
 Поливалентная сенсибилизация или проявление аллергических реакций одновременно к трем и более продуктам питания, наблюдается у подавляющего большинства детей, страдающих пищевой аллергией.
Поливалентная сенсибилизация или проявление аллергических реакций одновременно к трем и более продуктам питания, наблюдается у подавляющего большинства детей, страдающих пищевой аллергией.
Родителям малышей, находящихся в группе риска, необходимо ознакомиться с полным списком, для удобства разделенным на три группы, в зависимости от аллергизирующего потенциала.
Группа с высоким потенциалом
В эту группу входят:
- Молоко цельное коровье, яйца куриные, икра, мед, шоколад, грибы, орехи, кофе, какао;
- Злаковые: пшеница, рожь;
- Овощи: болгарский перец, томаты, сельдерей, морковь;
- Фрукты и ягоды: все цитрусовые, манго, дыня, хурма, киви, гранат, ананас, земляника, клубника, малина.
к содержанию ↑
Группа со средним потенциалом
- Говядина;
- Гречка, рис, овес;
- Соя, бобы, горох;
- Свекла, картофель;
- Абрикосы, бананы, персики;
- Шиповник;
- Клюква, брусника;
- Вишня, черная смородина;
- Черника.
к содержанию ↑
Группа с низким потенциалом
- Мясо: кролик, индейка, курица, нежирная свинина, нежирная баранина, конина;
- Кисломолочные продукты;
- Овощи: капуста цветная и белокочанная, кабачки, брокколи, огурцы, патиссоны;
- Фрукты и ягоды: яблоки и груши зеленых сортов, белая и красная смородина, белая и желтая черешня, сливы желтые;
- Зелень петрушки и укропа.
к содержанию ↑
Диагностика
 Постановка правильного диагноза осложняется схожестью симптомов детской пищевой аллергии с симптомами других заболеваний.
Постановка правильного диагноза осложняется схожестью симптомов детской пищевой аллергии с симптомами других заболеваний.
Однако своевременная диагностика позволяет провести лечение, позволяющее избавиться от аллергии, а также предотвратить развитие серьезных хронических болезней по мере взросления ребенка.
Диагностика включает в себя:
Сбор аллергологического анамнеза. Выполняется врачом-аллергологом.
Ведение пищевого дневника родителями. В записях указывается продукт, съеденный ребенком и реакция на него. Особенность – постепенное введение новых продуктов с интервалом от трех до пяти дней.
Переход на элиминационную (исключающую) диету , во время которой в фазе ремиссии проводятся кожные тесты. Кожные тесты представляют собой внесение аллергена в кожную насечку и дальнейшее наблюдение за реакцией.
Иммунологические методы. Исследования можно проводить в острый период in vitro. Результат – определение присутствия специфических антител в крови. Особенно эффективны иммунологические методы для определения пищевой гиперчувствительности к молоку, яйцам, рыбным продуктам, орехам, арахису, сое, пшенице у малышей раннего возраста.
Оральная провокационная проба — выполняется только при условии достижения клинической ремиссии. Проводится исключительно в специализированных медицинских учреждениях в связи с высокой опасностью развития анафилактического шока.
Подтверждение диагноза
Получив подтверждение диагноза нутритивной аллергии у ребенка, необходимо позаботиться о соблюдении правильного режима питания и включения в меню только натуральных продуктов.
- Исключить из рациона аллергизирующие продукты. Попробовать вернуть что-либо из списка исключенных можно только через два года.
- Проводить медикаментозное лечение, особенно если ребенок питается в детском саду или школе.
- Обязательно выполнять все назначения лечащего врача. Не пытаться справиться с заболеванием самостоятельно, поскольку для лечения различных аллергических реакций требуются определенные лекарственные препараты (кортикостероиды при тяжелых аллергических реакциях; H1-блокаторы при проявлениях аллергии в виде крапивницы, отека Квинке, ринита, конъюнктивита; адреналин при системных аллергических реакциях).
- В обязательном порядке предупредить о заболевании родственников, учителей школы или воспитателей детского сада.
 Список аллергенов, подлежащих исключению из рациона ребенка, определяет лечащий врач после подтверждения диагноза.
Список аллергенов, подлежащих исключению из рациона ребенка, определяет лечащий врач после подтверждения диагноза.
В него входят продукты:
- Отличающиеся высокой сенсибилизирующей активностью (яйца, молоко коровье, рыба, арахис, грецкие и лесные орехи, миндаль, морепродукты, пшеница);
- Причинно-значимые (коровье молоко);
- Перекрестно реагирующие (Если у ребенка наблюдается аллергическая реакция на коровье молоко, то из рациона следует также исключить молоко козье, говядину, телятину. Аллергия на куриные яйца требует запрета на употребление бульонов из курицы, перепелиных яиц, мяса утки, майонеза).
- Оказывающие раздражающее действие на слизистые желудочно-кишечный тракт;
- Содержащие консерванты, красители и другие добавки.
к содержанию ↑
Разрешены к употреблению
- Смеси (используются с рождения) лечебного или лечебно-профилактического назначения;
- Смеси (основа – изолят соевого белка), разрешенные к использованию с шести месяцев;
- Каши (ячневая, перловая, овсяная) без молока на овощном отваре или воде;
- Вода, предназначенная для детского питания;
- Монокомпонентные консервы промышленного производства (мясные с девятимесячного возраста, ягодные, овощные, фруктовые с шестимесячного возраста);
- Отварная говядина и отварное мясо кролика;
- Отварной картофель. Предварительно вымачивается в воде на протяжении 6 часов;
- Блюда из некислой квашеной капусты без моркови;
- Макаронные изделия;
- Растительные нерафинированные масла;
- Двухдневный черный хлеб или сухарики из него;
- Морсы из клюквы, брусники, черники;
- Чай, заваренный с молодой крапивой, чередой или зверобоем;
- Компоты из сухофруктов;
- Яблоки, груши зеленого и белого цветов;
- Блюда из тыквы, кабачков;
- Кефир, йогурт без добавок фруктов и ягод;
- Супы из овощей и круп вегетарианские;
- Паровые котлеты из индейки, курицы, нежирной свинины и говядины;
- Отварное или тушеное мясо цыплят;
- Филе индейки.
Включать новые продукты в меню можно только по одному, обязательно отмечая суточные результаты в пищевом дневнике.
 Соблюдение строгой гипоаллергенной диеты показано только в период обострения или во время проявления сильной аллергической реакции.
Соблюдение строгой гипоаллергенной диеты показано только в период обострения или во время проявления сильной аллергической реакции.
Добавление новых продуктов питания необходимо осуществлять постепенно начиная с небольших кусочков, вес которых составляет не более двадцати грамм.
Следует придерживаться следующей очередности смягчения диеты:
- Макаронные изделия из твердых сортов пшеницы;
- Сметана, творог, йогурты с минимальными добавками фруктов;
- Сливочное масло;
- Хлеб белый из муки высшего сорта;
- Куриное мясо без кожи;
- Баранина нежирная;
- Салат, репа, лук, огурцы, чеснок. Обязательно вымачивать перед приготовлением;
- Морсы из клюквы или черники;
- Черная смородина, бананы, брусника, слива, вишня;
- Отвар шиповника.
Принцип – не торопиться с введением новых продуктов, выдерживая минимум семидневный интервал между добавлениями.
Посещение детского сада
 Не у всех родителей есть возможность оставаться с ребенком, страдающим пищевой аллергией, круглосуточно.
Не у всех родителей есть возможность оставаться с ребенком, страдающим пищевой аллергией, круглосуточно.
Домашний ребенок часто испытывает сложности с социальной адаптацией и с необходимыми изменениями в привычном образе жизни, связанными с поступлением в школу и обучением.
Лучшим выходом из создавшегося положения будет поиск специализированного детского учреждения, обеспечивающего детей-аллергиков соответствующим питанием.
Если же такого детского сада в городе нет, или устроиться туда невозможно по каким-либо причинам, стоит воспользоваться следующим алгоритмом для поступления ребенка в обычный детский сад:
- Пройти медицинскую комиссию и получить справку для представления в детское дошкольное учреждение. В такой справке в обязательном порядке указывается весь список продуктов, подлежащих исключению из рациона ребенка.
- Обратиться к заведующему детского учреждения. На приеме уведомить о наличии диагноза пищевой аллергии, а также решить вопрос об организации соответствующего питания для малыша.
- Предупредить о диагнозе и об особенностях рациона медсестру и воспитателя группы.
 Нередко заведующие дошкольных учреждений отказывают в приеме детям-аллергикам либо ставят вопрос о переводе ребенка в другой детский сад, если малыш до постановки диагноза уже посещал ДОУ.
Нередко заведующие дошкольных учреждений отказывают в приеме детям-аллергикам либо ставят вопрос о переводе ребенка в другой детский сад, если малыш до постановки диагноза уже посещал ДОУ.
Если вопрос посещения именно этого ДОУ для родителей ребенка принципиальный, то, согласно принятым нормативным актам, существуют действенные рычаги, решающие вопрос в пользу претендента на место в ДОУ с особыми требованиями к рациону.
Детская пищевая аллергия
Проявление аллергии у малышей – это ответ иммунитета какому-либо веществу из внешней среды. Детский организм, чувствующий потенциальную опасность для здоровья, мгновенно «включает» защитную реакцию, проявляющуюся насморком, сыпью и пр. Причин для развития аллергии много (в частности, наследственность), особенно — в наше время, когда экология и окружающие нас материалы оставляют желать лучшего.
Какой бывает детская аллергия, и что о ней нужно знать?

Детская аллергия – два типа аллергенов, в каком возрасте может возникнуть первая детская аллергия, и на что?
Аллергию нельзя привязать ни к возрасту, ни к полу. Она может возникнуть в любой период времени и в любом возрасте, даже в матке в процессе развития плода – в легкой и острой форме. И ключевые факторы развития аллергии – это, конечно, аллергены.
Их разделяют на 2 типа:
- Экзоаллергены
К данной группе относят факторы внешней среды, которые, в свою очередь, делятся на аллергены вдыхаемые (например, пыль), пищевые, инъекционные, контактные (красители и пр.), инфекционные и лекарственные.
Они формируются внутри организма при каких-либо повреждениях тканей. Роль эндоаллергенов велика в развитии вирусных болезней, СКВ (волчанки) и ревматизма. Эндоаллергенами принято считать компоненты клеток тканей, измененных вследствие определенных факторов (бактерии, вирусы и пр.).
При постановке диагноза первоочередно рассматривается генетическая предрасположенность. Помимо нее, причинами возникновения аллергии может стать употребление определенных «современных» продуктов, плохая экология, чрезмерная гигиена, сниженный иммунитет, «химия», которую мы используем дома, неправильное питание кормящей мамы, лакокрасочные материалы и пр.
Самыми «популярными» детскими аллергенами являются:
- Продукты. Незрелость пищевой системы не позволяет расщеплять некоторые вещества в пище.
- Цветущие растения. Одни из самых мощных аллергенов – пыльца цветов деревьев, сорных и луговых трав.
- Животные и птицы (шерсть, протеины в слюне и моче питомцев, пух и перья).
- Наполнители одеял и подушек.
- Лекарства.
- Плесень и пыль (пылевые клещи, плесневые грибы).
Основные симптомы аллергии у детей с фото — не пропустите заболевание у своего ребенка!
Симптоматически аллергия способна проявиться при первой же встрече с аллергеном и при длительном его воздействии с достижением максимальной концентрации. Первый вариант чаще относится к детям – они наиболее уязвимы в отношении факторов внешней среды.
Что касается второго варианта, он чаще близок взрослым. И срок проявления симптоматики зависит от стабильности иммунной системы — чем сильнее организм, тем позже проявит себя аллергия.
К классическим симптомам аллергии можно отнести:
- Кашель с насморком.
- Чихание.
- Крапивницу.
- Рези в глазах.
- Появление отеков.
- Более серьезные симптомы:
- Обморок.
- Дезориентация.
- Анафилактический шок и пр.
Симптоматика со стороны органов и систем:
- Органы дыхания
Бронхоспазмы, сухой кашель (приступы), раздражение слизистой при вдохе.
Рвота и тошнота, диарея, обезвоживание.
Изменения в количестве и форме лейкоцитов.
Экземы, сыпь, крапивница, различного рода покраснения.

Нужно понимать, что проявление классических симптомов не обязательно говорит об аллергической реакции – они могут быть проявлением иного, более серьезного заболевания. В этом случае препараты от аллергии не помогут даже в борьбе с симптомами.
Поэтому для начала следует выяснить причину симптоматики (у доктора!) . Иначе можно упустить драгоценное время, пытаясь (например) побороть крапивницу, возникшую на самом деле от серьезного отравления.
11 самых распространенных видов аллергии у детей – особенности течения и симптомы
Основными видами детской аллергии являются:
Определенные продукты могут вызвать у крохи аллергию даже при употреблении их в очень малом количестве. Наиболее «аллергичными» считаются цитрусовые, молоко, сладости, орехи и обычные куриные яйца. Как правило, корни пищевой аллергии – в злоупотреблении будущей мамой аллергенными продуктами.
Симптоматика: крапивница, экземы, нейродермит, отек Квинке, изменения в ЖКТ и в показателях крови, зуд кожных покровов, нарушения стула, вздутие живота и пр. Чаще всего этот вид аллергии отмечается у детей младше года.
Ответ организма на введение лекарственного средства. Обычно развивается параллельно с пищевой аллергией, в итоге образовывая перекрестные реакции при сочетаниях лекарств и продуктов.
Симптоматика: тошнота, крапивница, изменения крови, анафилактический шок.
Этот вариант известен многим. Аллергия детей на сильные запахи, пыль и пыльцу (а также пылевых клещей, животных, плесневых грибов, тараканов и пр.) в наше время становится головной болью многих мам.
Симптоматика:ринит и синусит, слезоточивость, отеки, ларингит, трахеит. Данный вид аллергии может положить начало бронхиальной астме.
Возникает при воздействии на организм пыльцы, обычно ежегодно и «по расписанию».
Симптоматика: появление пятен и волдырей, иногда зудящих, нередко весьма больших и сливающихся друг с другом. Острая аллергическая реакция на повторный контакт малыша с аллергеном.
Обычно развивается как реакция на продукты питания, отдельные пищевые добавки, на укусы насекомых и инфекции, на лекарства.
Симптоматика: появление отека кожи, слизистой дыхательных путей, кишечника и пр. Отек Квинке опасен удушением вследствие отека гортани, кишечной непроходимостью из-за поражения органов ЖКТ и анафилактическим шоком.
При данном виде аллергии требуется экстренная помощь врача!
Природа заболевания может быть инфекционной, смешанной и аллергической (атопической).
Симптоматика: удушье, кашель, свистящее дыхание и одышка. Нередко имеет место сочетания астмы с аллергическим ринитом.
Этот вариант аллергии известен сезонными обострениями. Организм реагирует определенными симптомами на природные проявления – на цветение луговых трав и пр.
Симптоматика: слезотечение, ринит, кашель, отечность.
Реакция организма на холод. Проявляется затруднением дыхания, отеками и покраснениями кожи, зудом.
Данная аллергическая патология проявляется кожными высыпаниями различного характера, зудом и прочими дерматологическими симптомами.
У новорожденных этот вид аллергии возникает в виде опрелостей, молочного струпа на покрасневших щеках, себореи (участками) на голове. Причина, как правило – неправильное питание мамы в процессе беременности, токсикоз при беременности и пр.
Что касается лечения детской аллергии – оно зависит от конкретного вида реакции.
Но, в первую очередь, профилактика аллергии предполагает коррекцию питания, диету, осторожность во время прогулок при сезонных обострениях и наличие антигистаминных средств на случай необходимости их экстренного применения.
Сайт Colady.ru предупреждает: самолечение может навредить здоровью Вашего малыша! Диагноз должен ставить только врач после проведенного обследования. А потому, при обнаружении симптомов аллергии у ребенка, обязательно обратитесь к специалисту!
Опубликовано марта 13, 2014 в рубрике: Статьи
Мы спасаемся соляными пещерами.Без всяких антигистаминных и обтираний.Ходим дышим по 10 сеансов 2 раза в год.Отличные показатели,ребенок прекратил практически реагировать на цветение.Стал легче дышать.
Бедные детки. У нас была аллергия на подгузники, после ночи, когда пришло время менять подгузник, попа оказалась вся красная, и в эту же ночь ребенок крутился и хныкал, конечно такими подгузниками я больше не пользовалась. Для того что бы быстрее все зажило, чаще делала воздушные ванны, при каждом купании добавляла в ванную, экстракты трав с ромашкой здравландия, в составе только травы. Помогает быстро устранить покраснение, шелушение кожи, заживить ранки. Экстрактами можно пользоваться с рождения.
Всего на сайте 2140 статей.
Получать подарки – всегда в радость. Дарить подарки – еще.
В наше время кредиты перестали быть чем-то «из ряда вон».
Традиции новогодних праздников не меняются уже много лет.
60% — столько людей ежедневно проводят более часа с мобильными.
Каждый родитель желает самого крепкого здоровья своему.
