Фотодерматоз что это такое
Лекарственная фотосенсибилизация
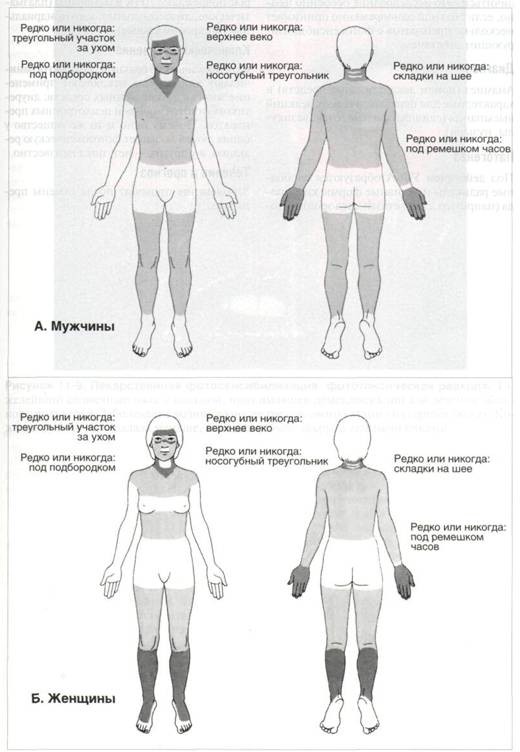
Локализация сыпи при фотодерматозах
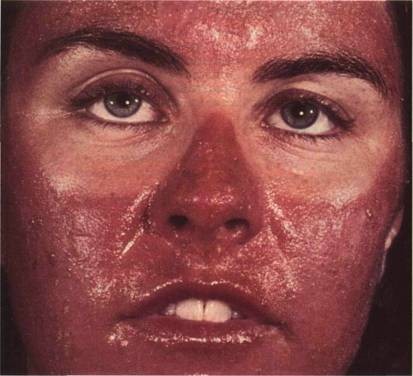
Лекарственная фотосенсибилизация: фототоксическая реакция
. Тяжелейший солнечный ожог у больной, принимавшей демеклоциклин для лечения обыкновенных угрей. Заболевание возникло после трехчасового катания на горных лыжах. Кожа вокруг глаз пострадала меньше, поскольку была закрыта темными очками
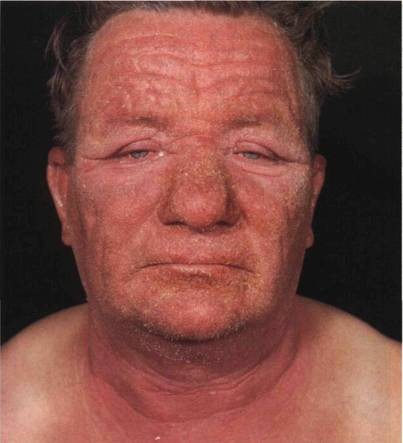
Лекарственная фотосенсибилизация: фотоаллергическая реакция
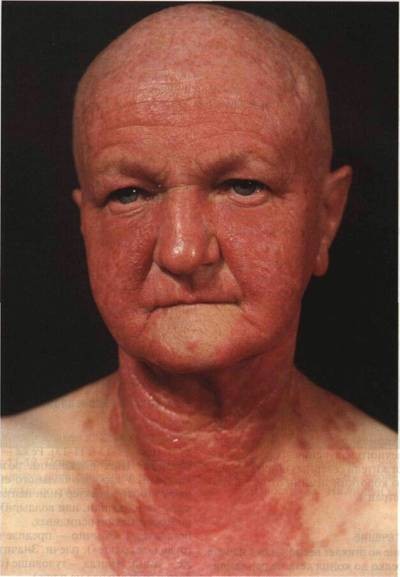
Лекарственная фотосенсибилизация: стойкая солнечная эритема
Информация, релевантная «Лекарственная фотосенсибилизация»
лекарственные средства принимал больной и какими он пользовался солнцезащитными и косметическими средствами (табл. 3-2) в то время, когда появились высыпания, и в предшествующий период. Нужно помнить, что фотосенсибилизирующий эффект может сохраняться в течение нескольких месяцев после отмены препарата. Выясняют род занятий больного, его увлечения, недавние поездки, делая упор на возможность
лекарственной волчанки. Наиболее опасным в этом смысле является гидралазин, относящийся к группе вазодилятаторов и применяемый для лечения артериальной гипертензии. После его приема возможно появление лихорадки, недомогания, артралгий, волчаночно-подобной сыпи, иногда в крови появляются LE-клетки. Симптомы исчезают после отмены препарата. Помимо гидралазина индуцировать лекарственную волчанку
лекарственным средством оказывающим нормализующее действие на коллагенообразование, является колхицин. Лечение начинают с небольшой дозы — 0.5 мг/сут и постепенно повышают, до дозы которая не вызывает желудочно-кишечный расстройств. Принципиально важно уже в начале заболевания воздействовать на систему микроциркуляции и синдром Рейно. Препаратом выбора является Нифедипин (коринфар) который
фотосенсибилизация, сухость кожи, увеличение массы тела, гипертриглицеридемия, гиперхолестеринемия, гриппо-подобный синдром, чувство усталости, аллергические реакции, боль в груди, астенический синдром, обморок, анемия, абсцессы, лимфаденопатия. Редко (с частотой от 1/10 000 до 1/1 000) наблюдались следующие побочные реакции: гипертонус или гипотонус мышц, нарушение координации движений,
лекарственными средствами, длительное лечение, применение взрослыми в различных возрастных периодах (исключать или применять с осторожностью при беременности). Несмотря на все положительные качества фитотерапии, ее проведение требует наблюдения, консультирования и обследования у врача-гинеколога. Перед назначением препарата следует тщательно собрать анамнез, произвести ультразвуковое и
лекарственных препаратов типа фенотиазинов, тиазидов, сульфаниламидных диуретиков и антибиотиков (диметилхлортетрациклин), нарушающих кожные реакции на солнечный свет и вызывающих нежелательные светозависимые изменения; 4) усиливающегося беспокойства в связи с тем, что солнечная радиация представляет собой основную причину дискомфорта и светочувствительных реакций у больных с некоторыми видами
лекарственными препаратами, вредными выбросами промышленных предприятий и другими веществами. Нередко гепатит может возникать на почве аллергии при белковом перекармливании, переливании несовместимой крови, введении вакцин и сывороток, а также при повышенной чувствительности к медикаментам, которые депонируются и выделяются печенью. У телят и поросят молозивного периода может возникать
лекарственными веществами, приёмом слишком холодного или горячего корма. Развитию болезни способствует пониженная резистентность организма. Вторичные Ф. бывают при сибирской язве, пастереллёзе, мыте и др. инфекционных болезнях. У больных животных наблюдают отказ от корма, затруднённое глотание, слюноотделение, истечение из носа с примесью кормовых частиц, вытянутое положение головы, припухание и
лекарственная лихорадка, тромбоэмболия лёгочной артерии, воспалительные заболевания тонкой кишки, саркоидоз. У взрослых в 10% случаев причина ЛНЭ остается невыясненной. Наиболее частыми причинами ЛНЭ у людей пожилого возраста являются лейкемия, лимфомы, абсцессы, туберкулёз и артериит височных артерий. Разнообразие причин ЛНЭ приводит к необходимости детального обследования пациентов. Для
лекарственными средствами. Кофеин и теофиллин: конкурентные антагонисты аденозина. Дипиридамол: усиление действия аденозина. Карбамазепин: увеличение степени АВ-блокады. Атропин не блокирует эффект аденозина. Побочные эффекты. Приливы (18%), одышка (12%), ощущение давления в груди (7%), тошнота (3%), головная боль (2%), головокружение (1%), парестезии рук (1%). Противопоказания. АВ- блокада
Что такое фотодерматит?

Солнечные лучи могут не только наносить вред коже и приводить ее к преждевременному увяданию, но и могут вызывать ожоги и аллергические реакции, которые называются фотодерматитами. Фотодерматит, как и обычная ходовая аллергия, относится к такому заболеванию как крапивница.
Конечно, ультрафиолетовые лучи полезны для человека, но ониже и приносят вред. Для формирования и укрепления костей нашему организмутребуется витамин Д, который отлично влияет на усвоение кальция, так вот, онсинтезируется под воздействием солнечных лучей.Особенно в этом нуждаются детки, чтобы избежать заболевания рахитом.Только не стоит фанатично к этому относиться, ведь чрезмерные дозыультрафиолета оказывают обратное вредное влияние. Он нарушает структуру кожных волокони заставляет ее стареть, появляются преждевременные морщины. Более того, из-заизбыточного пребывания на солнце могут развиваться опухоли.
Есть много заболеваний, которые называются фотодерматозами,это фотодерматиты, возникающие под влиянием солнечных лучей. При таких хворях организм переживает многиереакции: фотоаллергические, фототравматические, фототоксические.
Фототравматические реакции возникают в результате избыточного солнечногооблучения и первые признакифотодерматита проявляются в виде солнечного ожога. При этом для каждого человека с разным типомкожи время пребывания на солнце, которое приводит к ожогу, совершенноразное. Так, к примеру, обладателисмуглой кожи могут загорать несколько часов подряд без последствий, а люди, у которыхрыжие волосы и белая, как сметана кожа,в то же время получат сильный ожог.При ожоге, те участки кожи, которые находились под воздействиемсолнечного света, через некоторое времякраснеют, более того, могут появиться пузыри с водянистой жидкостью, боли впораженных местах, жжение и зуд.
Фототоксические реакции происходят из-за веществ, которыеспособны повышать чувствительность культрафиолетовым лучам. Такие веществамогут возникать, когда человек страдаетзаболеваниями печени или же они проникают в организм извне (из лекарств, к примеру,от употребления тетрациклина). Таким образом, на открытых участках кожи, дажеесли человек недолго пребывает на солнце и его воздействие не так сильно,появляются пузыри, эрозии, красные пятна.
Фотоаллергические реакции возникают в виде солнечной экземы, почесухи(солнечного пруриго). Если возниклатакая реакция, то на открытой коже появляются узелки красноватого цвета,выступающие над поверхностью кожи и пузырьки.
Если у вас возник фотодерматит, значит, вам нужнозапланировать поход к врачу, потому что это может служить признаком заболеванияпечени, такая хворь называется порфириновая болезнь. Фототоксическая реакцияможет произойти из-за приема многих антибиотиков (к примеру, те же антибиотикигруппы тетрациклина), некоторых противогрибковых средств (к примеру,гризеофульвин), некоторых противовоспалительных препаратов (к примеру,ибупрофен). По этой причине следует внимательно читать листок-вкладыш, которыйвсегда прилагается к лекарственному препарату, там вы сможете увидеть, повышаетли лекарство чувствительность культрафиолетовым лучам или нет.
Люди, которые очень любят загорать, должны быть максимальноосторожны при приеме лекарств: есть целый ряд лекарственных препаратов, откоторых можно заработать фотодерматит.Как правило, врачи предостерегают своих пациентов от такой возможности исоветуют как можно меньше находиться на солнце или пользоваться сильнымисолнцезащитными средствами. Фотодерматит может возникнуть при приеме средств сихтиолом и дегтем, препаратов со зверобоем, сульфаниламидов (антимикробныелекарства), антибиотиков тетрациклинового ряда, барбитуратов.
Вещества, которые повышают чувствительность, к сожалению,содержатся не только в лекарствах, но ив парфюмерии (духи и дезодоранты), бытовой химии, некоторых видахмыла, средствах с эфирными маслами. Подвоздействием солнечного света они заставляют организм переживать неприятныереакции. Если на кожу попадет сок некоторых растений (к примеру, клевера,ламинарии, лютиков, щавеля), то под действием ультрафиолета может оставитьтемные пятна.
Как же все-таки избежатьфотодерматита?
Нужно меньше находиться на солнце в дневное время, помните, чтозагорать лучше всего вечером и утром.
Сейчас есть куча всевозможных солнцезащитных средств,которые отлично помогают избежать фотодерматита. На каждой упаковке и на каждом тюбике естьцифры, которые указывают, во сколько раз они ослабляют действиеультрафиолетовых лучей.
Если у вас чувствительная кожа, тогда не советуется передвыходом на солнце использовать мази, духи, дезодоранты, потому что как былосказано ранее, это может вызвать аллергическую реакцию.
В их состав входят различные вещества, которые повышаютчувствительность, к ним относят: полиненасыщенные кислоты, масло бергамота, борнуюкислоту, петрушку, фенол, эозин, мускус, зверобой, ртутные препараты,парааминобензойную кислоту, сок укропа, салициловую кислоту, розу, ретиноиды исандал. Следует сказать, что парааминобензойная кислота довольно частосодержится и в солнцезащитных кремах, а эозин – это компонент губной помады.
Фотодерматит может вызвать и просто ослабленная кожа, послекаких-то дополнительных воздействий, к ним относится пилинг или татуаж, при нихиспользуют соли кадмия.
Развиваться фотодерматит может и в связи с нарушением обменавеществ из-за сбоя в работе гуморальнойсистемы. К таким заболеваниям относятксеродерму, полиморфный фотодерматоз, солнечную экзему, порфирию.
Как не покраснеть?
Конечно, ходить постоянно в закрытой одежде – это тоже невыход. Ведь без солнца нельзя жить, оно необходимо нам длякрепких зубов, костей и иммунитета.Особенно важно гулять на солнце весной, но очень осторожно. Солнцезащитный крем должен быть всегда подрукой, более того, помните, что если есть туман или тучи, то это не значит, чтовы можете расслабиться, это вовсе не преграда для ультрафиолета. После прогулки полезно успокоить кожу лица настоемромашки или липы.
Нос требует особого внимания, потому что он, как правило,краснеет самый первый, поэтому приобретите себе шляпы или кепки с большимикозырьками.
Если фотодерматит уже с вами случился, тогда действоватьследует незамедлительно. Изначально нужно избавить кожу от неприятного зуда, вэтом вам помогут компрессы из тонко нарезанных яблок, огурца, картофеля илилистьев белокочанной капусты. После этоначните принимать ежедневно витамин Е, он поможет вам удалить воспаление.Однако если фотодерматит появился по другим причинам, к примеру, из-за болезнипечени или надпочечников, тогда вам необходима только врачебная помощь.
Причины появления и способы лечения фотодерматоза
При повышенной чувствительности кожи к солнечным лучам и возникающих вследствие этого воспалениях врачи могут диагностировать у человека фотодерматоз. В обычном состоянии нормальная кожа способна приспосабливаться к воздействию солнечного света, создавая защитный слой – загар. Хотя длительное нахождение на солнце и сильное влияние ультрафиолета все равно приводит к некоторым нарушениям в клетках и структуре кожи.
Фотодерматоз может быть врожденным, то есть обусловлен генетическими факторами, но иногда приобретается с возрастом и связан с рядом причин. Врачи классифицируют две формы фотодерматоза – эндогенную и экзогенную, в зависимости от которых могут проявляться разные симптомы заболевания.
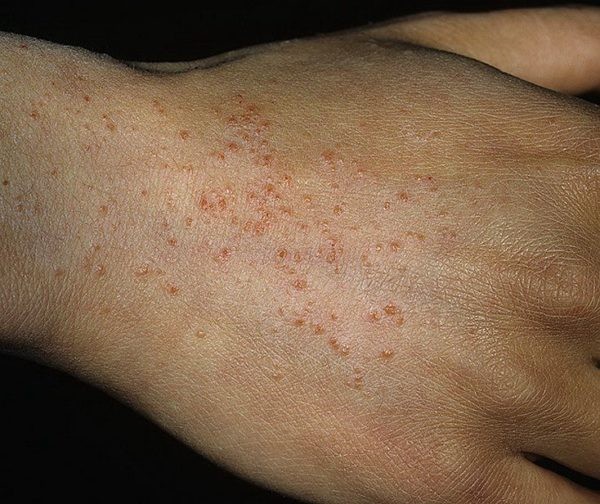
Причины возникновения фотодерматоза
Зачастую повышенная чувствительность кожи к солнечным лучам является врожденной особенностью человека, поэтому начинает проявляться с самого раннего детства. Однако существует ряд предпосылок, которые могут спровоцировать фотодерматоз, его развитие и распространение в старшем возрасте.
Среди причин, влияющих на чувствительность или восприимчивость кожи, врачи выделяют такие основные:
- воздействие на кожный покров бытовой химии или парфюмерии, в которой содержатся вещества, разрушающие или меняющие строение кожи;
- попадание на кожу дезинфицирующих средств;
- перенесенные заболевания и прием сильных антибиотиков, последствия которых отражаются на состоянии иммунной системы;
- воздействие на кожу сока некоторых растений, провоцирующих нарушение.
Еще одним фактором, провоцирующим возникновение фотодерматоза, может быть беременность женщины, во время которой в организме меняются многие процессы или работа органов. Хотя зачастую нарушение пигментации кожи, вызванное вынашиванием и рождением ребенка, быстро и бесследно проходит после родов, поэтому лечение его не требуется.
Определить, какие именно причины вызвали нарушение в пигментации кожи, может дерматолог после тщательной диагностики и проведения необходимого обследования. Только после этого может быть назначено грамотное и правильное лечение, пытаться лечить фотодерматоз самостоятельно нельзя.
Симптомы и проявления фотодерматоза
В зависимости от вида заболевания или степени его развития, симптомы фотодерматоза могут быть различными. В первую очередь они появляются в области шеи, декольте, на лице, на руках. Основные признаки нарушения восприятия солнечного света кожей следующие:
- сыпь в виде пузырьков и пятен;
- покраснения, напоминающие солнечные ожоги;
- зуд и сухость кожи;
- мелкая красноватая сыпь, напоминающая крапивницу, которая сопровождается болезненными ощущениями.
Пропустить признаки фотодерматоза практически невозможно. Хотя при хроническом течении заболевания кожа постепенно привыкает к искаженному восприятию солнечного света и адаптируется, а симптомы становятся менее заметными.
В зависимости от признаков проявления нарушения восприятия кожи врач может назначить индивидуальное лечение, которое поможет устранить фотодерматоз, а также причины, вызвавшие его появление.
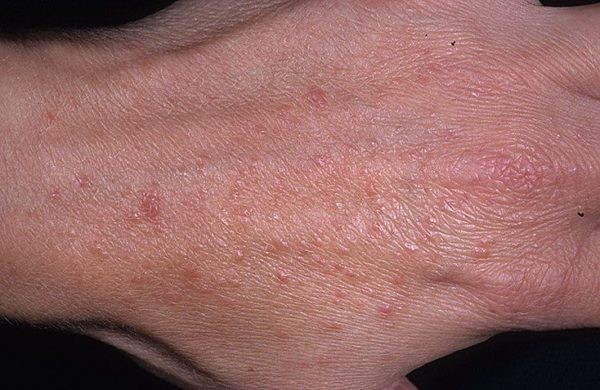
Лечение и профилактика фотодерматоза
Методы решения проблемы кожных покровов зависят от причин, по которым они возникли, и от признаков, через которые они проявляются. На ранних стадиях при начальном возникновении покраснения кожи фотодерматоз можно лечить специальными мазями и болтушками, которые снимут воспаление, ослабят болезненные ощущения, устранят зуд.
Внутреннее лечение предполагает снижение фотосенсибилизации организма — то есть его повышенной чувствительности к воздействию солнечного света. Такой метод решения проблемы должен быть направлен на восстановление его способности пропускать ультрафиолет через верхний слой кожи без вреда для клеток. Для этого используются препараты хинолинового ряда и β-каротин, которые могут быть назначены только квалифицированным врачом. Самостоятельное лечение может усугубить ситуацию или затянуть процесс восстановления кожных покровов.
Важным моментом при лечении фотодерматоза является прием витаминов, которые помогут коже восстановить свои природные защитные свойства. К таким полезным веществам относятся витамины Е и А. Однако правильная дозировка их, а также курс вспомогательного лечения должен прописать дерматолог. Даже такие безвредные лекарственные препараты, как витамины, в неправильной концентрации могут принести больше вреда, чем пользы.
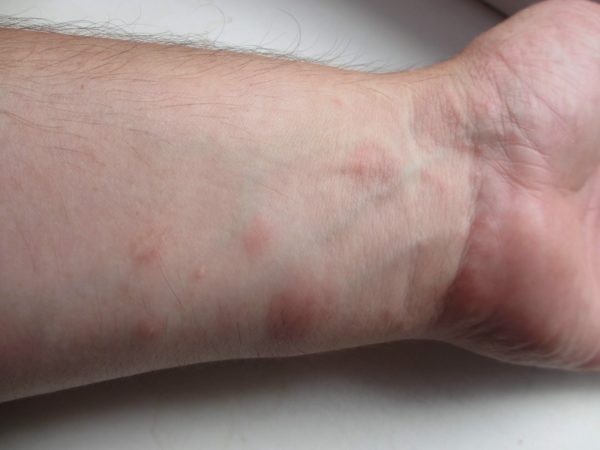
Средствами защиты во время лечения должна быть закрытая одежда, которая убережет пораженные участки кожи от прямого воздействия солнечных лучей. Если признаки фотодерматоза появились на лице, нужно обязательно надевать широкополую шляпу, закрывая кожу.
Профилактика фотодерматоза
Чтобы снизить вероятность возникновения проблем с кожей и никогда не узнать, что такое фотодерматоз, нужно следовать нескольким правилам и помнить некоторые рекомендации дерматологов. Во-первых, ультрафиолет негативно воздействует на любую кожу, даже здоровую, поэтому злоупотребление солнечными ваннами может привести к возникновению проблем с ее чувствительностью. Ограниченное времяпрепровождение под прямыми лучами в часы самого опасного солнца и использование защитных кремов поможет сохранить структуру и защитные функции кожи.
Во-вторых, правильное питание, богатое витаминами и минеральными веществами, позволит поддерживать в организме правильный баланс жидкости, а работа всех органов и систем будет слаженной.
В-третьих, аккуратное использование бытовой химии и дезинфицирующих средств, а также незнакомых растений или цветов убережет кожу от попадания нежелательных веществ, которые могут воздействовать на ее структуру.
Если профилактические меры не помогли, и фотодерматоз все-таки появился на коже, своевременное обращение к врачу и точное следованием всем рекомендациям по лечению сделают шансы на выздоровление максимальными.
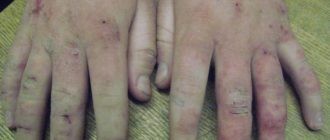
При кожных заболеваниях, особенно у детей, хорошо помогает принятие ванн с добавлением отваров ежевики или листьев черной смородины.
Фотодерматоз: препараты, лечение, симптомы
Фотодерматоз – эта группа заболеваний, поражающих кожу. Все случаи отличаются по клинической картине, прогнозу, тяжести течения.
Фотодерматоз – это воспалительный процесс, локализованный на коже и обусловленный высокой сенсибилизацией к солнечному излучению. Аллергический ответ может быть вызван видимыми световыми или ультрафиолетовыми лучами, которые могут вызвать самые серьезные повреждения эпидермиса.
- Впервые такое заболевание, как фотодерматоз стало серьезно изучаться в период 50-60-х годов прошлого века.
- Согласно одно из теорий, аллергические реакции вызваны фотопродуктом, который образуется в слое эпидермиса под действием ультрафиолета.
- Именно он при соединении с белками клеток формирует антиген.
- Вторая теория предполагает, что излучение генерирует свободные радикалы, которые взаимодействуют с протеинами кожи и образуют полные антигены.
- Согласно статистическим данным, порядка 20% людей по всей земле страдают от той или иной формы фотодерматоза.
- Чаще всего заболеванию подвержены лица с сухой и проблемной кожей, страдающие другими видами аллергии, или имеющие предрасположенность к развитию негативных реакций.
Виды и классификация
Многообразие причин, вызывающих развитие заболевания, не позволило выработать единой классификации. Но, существует классификация по патогенезу и клиническим характеристикам фотодерматоза:
- Патологические реакции, инициированные интенсивной, долговременной инсоляцией (фототравматические реакции):
- Солнечные ожоги.
- Фотостарение и эластоз.
- Острые актинические дерматиты.
- Опухолевые и предраковые состояния эпидермиса.
- Фотодерматоз, развивающийся из-за недостатка естественных кожных протекторов:
- Ксеродерма пигментная и альбинизм.
- Дерматозы, развивающиеся после облучения:
- Дерматомиозит.
- Хлоазма.
- Болезнь Дарье.
- Красная волчанка.
- Реакции, обусловленные наличием в коже компонентов, усиливающих эффект от солнечного излучения или заставляющие иммунные клетки неправильно реагировать на фотоактивацию — фотодерматоз полиморфный: солнечная экзема и почесуха.
- Эритема солнечная стойкая.
- Оспа световая.
- Солнечная крапивница.
Фотодерматоз может протекать в хронической или острой форме. Также принято различать полиморфную, экзогенную и эндогенную форму заболевания.
Причины развития заболевания
Причинные факторы развития всех видов фотодерматозов во взрослом возрасте следующие:
- Регулярное воздействие солнечной инсоляции.
- Нарушение структуры ДНК, белков, липидов, мембран клеток вследствие воздействия уф-излучения.
- Действие системных и топических фармакологических средств.
- Воздействие сланцев, нефти, растения борщевика, бергамотового масла.
- Нарушение обмена порфиринов, пигментного обмена.
У детей причины развития заболевания могут быть дополнены следующими факторами:
- Аллергические заболевания в анамнезе.
- Недавно перенесенная инфекция.
- Хронические поражения почек и печени.
В детском возрасте симптоматика фотодерматоза очень похожа на проявления простой аллергии:
- Заложенность носа, слезотечение.
- Опухание губ.
- Появление зудящих высыпаний на коже.
Во взрослом возрасте симптоматика может быть более обширной и зависит от формы заболевания:
- Гиперкератоз (утолщение рогового слоя).
- Недомогание, в том числе повышение температуры тела.
- Жжение и зуд, связанные с солнечным облучением.
- Образование пузырей и рубцов на открытых поверхностях кожи.
- Пруригинозные — полушаровидные уплотненные высыпания красно-бурого цвета.
- Везикулезные высыпания (пузырьки с прозрачным содержимым).
- Гипертрихоз – чрезмерный рост волос, не характерный для данного участка кожи.
- Конъюнктивиты – воспаление слизистой глазного яблока, в том числе слезотечение.
- Хейлиты – воспаление слизистой, кожи губ.
- Повышенная чувствительность к механическим воздействиям, легкая ранимость.
- Гиперпигментация, меланиновая пигментация или появление на коже участков депигментации.
- Сухость кожи.
- Фотофобия – болезненная непереносимость света.
- В редких случаях – неврологическая симптоматика.
- Атрофия эпидермиса – дегенеративное поражение кожи, сопровождающееся ее истончением.
- Эластоз – патологическое разрастание эластических волокон кожи.
- Расширение капилляров, вплоть до развития эритемы.
- Появление на коже жестких ороговевших чешуек, спаянных с предлежащим слоем кожи. Элементы локализуются изолированно, преимущественно на незащищенных участках кожи.
- Отсроченные ожоги.
- Крапивница.
Диагностика
В диагностировании фотодерматоза особенное значение приобретают следующие факторы:
- Сбор анамнеза.
- Оценка зависимости развития заболевания от возраста пациента (фотореакции привязаны к определенному возрасту).
- Физикальное обследование: локализации сыпи, наличие болевых ощущений, эритемы, отека, папул, волдырей, рубцов, избыточной пигментации.
- Оценка продолжительности латентного периода.
- Установка контакта пациента с химическими и лекарственными средствами.
- Исследование анализа крови на биохимию.
- Биопсия кожи.
- Исследование мочи на наличие порфиринов.
- Фотопробы.
Общие принципы терапии у детей и взрослых основаны на следующих мероприятиях:
- Устранение всех причин, вызывающих фотосенсибилизирующее действие.
- Отказ от нахождения на открытом воздухе в часы высокой солнечной активности.
- Применение высокоактивных солнцезащитных средств.
- Использование защитной одежды.
- Местное лечение идентично другим формам дерматозов.
- Криодеструкция – локальное лечебное воздействие низких температур.
- Лазерная деструкция.
- В некоторых случаях проводится дозированное уф-излучение, для создания устойчивости к солнечной инсоляции.
Используемые фармакологические средства
В тяжелых и легких формах заболевания врач может прописать следующие препараты:
- Примочки, аппликации с 2% р-ром «Борной кислоты».
- Влажные обертывания с настоями лекарственныхфитопрепаратов – календулы, ромашки.
- Назначение мазей с кортикостероидами – «Афлодерм», «Белодерм», «Целистодерм В».
- Кортикостероиды в таблетированной форме – «Плаквенил», «Делагил».
- Местное воздействие антиметаболитами – «Фторурацил», «Проспидиновая мазь» .
- При выявлении некоторых форм фотодерматита назначается «Десферал», «Плаквенил», «Индометацин», «Аспирин».
- Эффективной считается терапия антиоксидантами – «Бета каротин», контаксантин «Феноро», «Токоферол».
- Известна положительная динамика на фоне приема «Аевит», витамина Е, «Рибоксина», «Никотиновой кислоты», «Липоевой кислоты», каротиноидов, «Аскорутина»
- Назначение сорбентов, дезинтоксикационных средств — «Активированный уголь», «Карболен» внутрь, «Унитиол» в/м, «Метионин».
- Антигистаминные препараты – «Супрастин», «Зодак», «Кестин».
- Антималярийные препараты, особенно при красной волчанке – «Хлорохин», «Гидроксихлорохин».
- Противовоспалительные средства – «Пресоцил».
Профилактика
Профилактические меры сводятся к следующему:
- Уменьшение количества фотонов, поступающих к коже (использование солнцезащитных средств, ограничение пребывания на солнце). Органические фильтры, содержащие частички, рассеивающие вредное излучение – «Бензофенол», «Цинкоматы», экстракты ромашки, алоэ, масло каритэ, кофейная кислота.
- Рекомендуется носить одежду, защищающую от уф-излучения.
- Отказ от употребления спиртного.
- Устранение всех провоцирующих факторов (средств с порфириногенным действием).
- Детей лучше помешать под рассеянные солнечные лучи (под листвой деревьев).
- Использование увлажняющих кремов после инсоляции.
- Внимательное изучение инструкций к фармакологическим препаратам, так как побочным действием может быть солнечная крапивница.
- Соблюдение гипоаллергенного диетического питания.
- Прием витаминов С и Е.
Заключение и рекомендации врача
Фотодерматоз – это опасное заболевание, которое при отсутствии лечения и профилактики может привести к развитию рака кожи. При первых признаках болезни необходимо обратиться к врачу за квалифицированной помощью.
Симптомы и лечение фотодерматита
Фотодерматит — это аллергическая реакция организма, обусловленная повышенной чувствительностью кожи к ультрафиолету. Более предрасположены к развитию такого заболевания люди со светлой кожей, дети и беременные женщины.
В большинстве случаев патология имеет наследственную природу. Однако случается, что у людей, которые ранее активно загорали и не имели проблем с кожей, развивается данное состояние. Симптомы, лечение и причины фотодерматита рассмотрим ниже.
Причины нарушения
 Фотодерматит (МКБ 10 — L56.2) подразделяется на экзогенный, причиной развития которого являются внешние факторы, и эндогенный, спровоцированный внутренними причинами.
Фотодерматит (МКБ 10 — L56.2) подразделяется на экзогенный, причиной развития которого являются внешние факторы, и эндогенный, спровоцированный внутренними причинами.
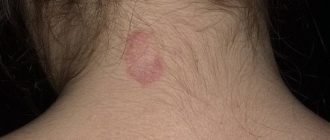
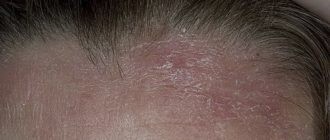
К внешним факторам относится декоративная косметика, парфюмерия, средства по уходу за кожей. Вещества, входящие в состав такой продукции, могут вступить в реакцию с ультрафиолетом и спровоцировать фотодерматит. Фото кожи, представленные в данной статье, отчетливо демонстрируют, как проявляется данное заболевание.
Внутренние причины фотодерматита — это различные патологии, например, заболевания кровеносной системы, нарушения гепатобилиарной зоны и эндокринные болезни.
При аллергическом анамнезе (бронхиальная астма, поллиноз) чувствительность к солнечным лучам повышается.
Нередко причиной подобного нарушения выступают и определенные медикаментозные средства (диуретики, гипохолестериновые препараты, транквилизаторы, антидепрессанты, антибиотики).
Кроме этого, такие аллергенные продукты питания, как орехи, шоколад, цитрусовые, яйца, морепродукты, присутствующие в ежедневном рационе, также способны вызвать развитие фотодерматита.
Следует также учитывать, что различные салонные процедуры (химический пилинг, лазерная шлифовка лица, мезотерапия) делают кожу более восприимчивой к ультрафиолету и могут спровоцировать фотодерматит. Фото признаков подобного нарушения можно увидеть в данной статье.
Симптоматика
Симптомы фотодерматита — это высыпания на коже различного характера. При данном заболевании могут наблюдаться красные пятна, волдыри. Также такое нарушение может сопровождаться зудом, шелушением, отечностью кожных покровов.
 Чаще всего проявления подобного заболевания возникают на лице, но могут локализоваться и на других участках тела (в очень редких случаях на конечностях). Как правило, такая аллергическая реакция является результатом продолжительного пребывания под прямыми солнечными лучами.
Чаще всего проявления подобного заболевания возникают на лице, но могут локализоваться и на других участках тела (в очень редких случаях на конечностях). Как правило, такая аллергическая реакция является результатом продолжительного пребывания под прямыми солнечными лучами.
После исчезновения вышеописанных признаков на коже могут остаться пигментированные участки — это последствия фотодерматита (фотодерматоза). Фото пигментации также имеются в статье.
Данное заболевание не развивается мгновенно. Первые проявления нарушения могут возникнуть через несколько часов после нахождения под солнцем или даже через несколько дней.
Если в возникновении фотодерматита участвует аллергический компонент, то течение заболевания может сопровождаться такими симптомами, как:
- общая слабость;
- повышение температурных показателей;
- снижение артериального давления;
- бронхоспазм;
- заложенность носа;
- отек слизистых.
Лечебные мероприятия
Как лечить фотодерматит? Прежде чем приступить к терапии, необходимо поставить точный диагноз.
Диагностику данного заболевания должны проводить сразу три специалиста — дерматолог, аллерголог, иммунолог.
Врач соберет подробный анамнез — когда возникли первые симптомы, их выраженность, имеется ли наследственная чувствительность к солнечным лучам, принимает ли пациент какие-либо лекарственные препараты, насколько вредна профессиональная деятельность и прочее.
Диагностические мероприятия в обязательном порядке включают проведение тест-пробы, при помощи которой можно выявить чувствительность к ультрафиолету.
 Исходя из полученных данных, подтверждают или опровергают диагноз «фотодерматит».
Исходя из полученных данных, подтверждают или опровергают диагноз «фотодерматит».
Лечение заболевания проводится, как правило, местно с применением средств для наружного применения, которые устраняют воспаление и способствуют восстановлению тканей.
Кожу вокруг области поражения рекомендуется обрабатывать следующими средствами:
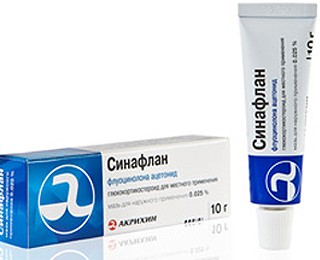
- кортикостероидные и глюкокортикостероидные мази (синафлан, латикорт, фторокорт, элоком). В составе данных средств присутствуют такие вещества, как дексаметазон и бетаметазон. Благодаря этим компонентам гормональные мази оказывают подсушивающий эффект и улучшают заживление ран.
- мази с цинком и ланолином (пурелан, деситин, скин-кап, лассара). Средства с ланолином хорошо смягчают и питают поврежденные области кожи. Мазь от фотодерматита с цинком подсушивает поврежденные участки кожи и предотвращает возникновение инфекции.
- мази на основе пантенола (пантодерм, д-пантенол, бепантен). Препараты, содержащие в своем составе декспантенол, способствуют восстановлению тканей и активизируют клеточный метоболизм.
- антисептичексие препараты (аргосульфан, сильведерм крем, мирамистиновая мазь). При лечении фотодерматита мази и кремы с антисептиком препятствуют возникновению инфекций. Если на коже имеются крупные волдыри, антисептики должны использоваться в обязательном порядке.
- ранозаживляющие средства (солкосерил, ампровизоль, олазоль). Медикаменты данной группы применяются после оказания неотложной помощи при возникновении аллергической реакции. Ранозаживляющие препараты активизируют процесс регенерации и повышают кожный иммунитет.
При тяжелом течении фотодерматита, а также для устранения причин данного нарушения медикаментозные средства могут назначаться системно.
Для лечения аллергии наши читатели успешно используют метод Анны Леонович.
Если фотодерматит — это лишь проявление какого-либо внутреннего заболевания, то прежде всего необходимо лечить эту патологию.
Так, для терапии системной красной волчанки применяются стероидные средства, если имеет место гемосидероз кожи или порфирия, используются комплексообразующие медикаменты, антиоксиданты, авитаминозы требуют назначения витаминных комплексов.
Если фотодерматит является самостоятельной болезнью, причиной развития которой выступают разнообразные аллергены, то лечение проводится с применением антиоксидантов, антигистаминных средств, а также мочегонных препаратов для выведения аллергического вещества из организма.
 Профилактические меры
Профилактические меры
Для предупреждения развития подобного заболевания следует соблюдать несколько несложных правил:
- сократить использование (или полностью отказаться) косметики и парфюмерии в летнее время года;
- защищать кожные покровы от влияния ультрафиолетовых лучей, используя специальные средства. При выборе такой продукции предпочтение нужно отдавать кремам с фактором защиты от ультрафиолета (UVA, UVB) не менее 20. На кожу данные средства следует наносить толстым слом (не втирая) за 30 минут до выхода на улицу, повторять процедуру через каждые 1,5-2 часа.
- находиться на солнце в безопасное время суток. Наиболее безопасный период для загара — строго с 7.00 до 10.00 часов утра и с 16.00 до 19.00 часов вечера. Длительность солнечных ван должна быть не более 30 минут.
- в летний период отказаться от проведения некоторых косметологических процедур — химического пилинга, лазерной шлифовки лица, использования скрабов.
- защищать лицо при помощи головного убора, тело — с помощью свободной одежды из натуральных тканей.
- перед купанием в водоемах наносить на кожу защитные средства, так как ультрафиолетовые лучи способны проникать в воду на глубину 1,5 м, преломляясь и усиливая свое вредное воздействие. В воде следует находиться не более 10-15 минут, после — кожу вытирать насухо.
- по возможности исключить прием медикаментов, провоцирующих возникновение фотодерматита — фторхинолонов, макролидов, тетрациклиновых препаратов, нестероидных противовоспалительных лекарств, противогрибковых медикаментов, средств для терапии болезней сердечно-сосудистой системы и сахарного диабета. С наступлением летнего периода по назначению специалиста рекомендуется принимать медикаменты, нормализующие функцию печени, активизирующие обмен веществ и способствующие регенерации тканей.
Автор: Юлия Барабаш
Чем лечить внезапно возникшее заболевание.
Основные симптомы и методы лечения сывороточной болезни.
Что такое цитолиз и как проявляется заболевание.
Первая помощь при анафилактическом шоке.
Неотложная помощь при анафилактическом шоке
Фото атопического дерматита
Фото контактного дерматита
Главный иммунолог-аллерголог России: Основная причина аллергии — паразиты в организме. Даже самая запущенная аллергия уйдет с этим КОПЕЕЧНЫМ. Читать далее >>>
Врачи рекомендуют!
Иммунологи бьют ТРЕВОГУ! Согласно официальным данным, безобидная, на первый взгляд, аллергия ежегодно уносит МИЛЛИОНЫ жизней. Причина такой ужасной статистики — ПАРАЗИТЫ, кишащие внутри организма! В первую очередь в зоне риска находятся люди, страдающие. Мнение врачей >>
Любое использование материалов сайта допускается только с согласия редакции портала и установкой активной ссылки на первоисточник.
Информация, опубликованная на сайте, предназначена исключительно для ознакомления и ни в коем случае не призывает к самостоятельной постановке диагноза и лечению. Для принятия обоснованных решений по лечению и принятию препаратов обязательна необходима консультация квалифицированного врача. Информация, размещенная на сайте, получена из открытых источников. За ее достоверность редакция портала ответственности не несет.