Как поставит диагноз бронхиальная астма
Как поставит диагноз бронхиальная астма
Диагностика бронхиальной астмы выполняется, ориентируясь на полное комплексное обследование организма пациента. От правильно проведенной диагностики зависит получение положительных результатов лечения.
Протоколы (стандарты) определения заболеваемости, а также дальнейшего лечения взрослого населения и детей учитывают различные методики: клинический осмотр, сбор анамнеза, выявление симптоматики, лабораторная диагностика.
После проведения необходимых мероприятий для каждого больного подбирается индивидуальная схема лечения, которая способствует снижению заболеваемости и облегчению состояния больного. Дифференциальная диагностика бронхиальной астмы учитывает все аспекты (анализы, симптоматику, анамнез, аллергологическое исследование и дыхательную функциональность.).
Методы диагностического обследования
Современная диагностика при развитии бронхиальной астмы является важной задачей для врача, так как адекватное лечение способно обеспечить полный контроль над заболеванием при полной нейтрализации симптоматики у детей и взрослых. Для этого оцениваются все критерии астмы с исключением ХОБЛ и постановкой предварительного диагноза.
Протоколы диагностики проводятся в несколько этапов:
Выяснение анамнеза
Бронхиальная астма, в зависимости от степени заболеваемости, определяется наиболее часто в детском и подростковом возрасте. Как правило, наблюдается генетическая предрасположенность к развитию астматических заболеваний. Кроме того, ее развитие возможно на фоне ХОБЛ.

Бронхиальный приступ нередко связан с воздействием определенных факторов, провоцируя характерную симптоматику (одышку, кашель, свистящее дыхание, слабость и т.д.). Приступ способен появиться внезапно. Его можно купировать при помощи ингаляционных бронхолитиков. Если после использования ингалятора приступ не снимается, необходимы дальнейшие протоколы диагностики, а также исключение ХОБЛ.
Визуальный осмотр
В начальной стадии заболевания профессиональная диагностика не способна определить какие-то определенные протоколы в определении бронхиальной астмы, кроме исключения ХОБЛ. Во время затяжного приступа может возникнуть симптом «бочкообразной грудной клетки», что связано с затрудненным выдохом. В результате этого возможно постепенное развитие эмфиземы, критерии и протоколы которой зависят от выраженности симптоматики и стадии заболеваемости. От результатов визуального осмотра может зависеть дальнейшее лечение.
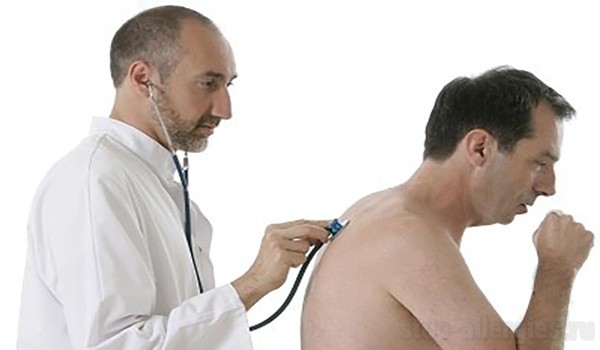
Аускультация и перкуссия
Немаловажным способом профессиональной диагностики является перкуссия (выстукивание) и аускультация (выслушивание) легких. По мере развития приступа можно услышать свистящее дыхание и хрипы в легких. Перкуссия эффективна при длительном течении заболевания и эмфиземе.
Методы лабораторной диагностики
Лабораторная диагностика предполагает назначение проведения различного вида анализов, среди которых:
- биохимический анализ крови — определяет количество эозинофилов, являющихся маркерами аллергического процесса. Кроме того, этот анализ в совокупности с аллергологической пробой, позволяет выявить конкретный аллерген, на который острее всего реагирует организм;
- общий анализ крови — позволяет выявить воспалительные процессы, ХОБЛ и интоксикацию в организме больного. Забор крови выполняется натощак;
- общий анализ мокроты — выявляет характерные астматические маркеры с характерными спиралями Куршмана и кристаллами Шарко – Лейдена. При этом определяется вязкая и густая мокрота, которая может расслаиваться двумя слоями. При микроскопическом исследовании определяются эозинофилы;
- анализ кала — способствует выявлению паразитарных инвазий, которые нередко провоцируют развитие бронхиальной астмы. Например, аскариды при своей цикличности развития способны проникнуть через легочную систему, вызывая общую интоксикацию организма, ослабление иммунной системы, повышенную аллергизацию пациента;
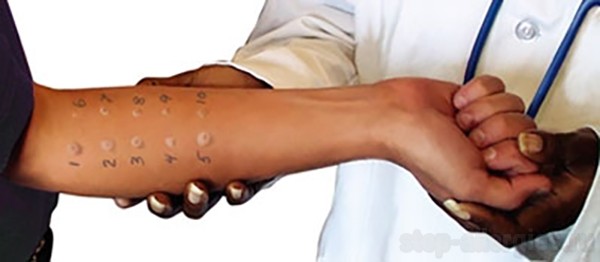
- аллергопроба (включая скарификационную) — критерии проведения аллергопробы позволяют уточнить наличие триггера в крови, который вызывает ответную цепь реакций в крови, приводя к бронхоспазму. При положительном ответе могут наблюдаться местные признаки воспаления (зуд, гиперемия, отек и т.д.).
Наиболее сложно диагностировать астму при наличии обструктивного бронхита (ХОБ). Этот процесс проявляется, как хроническая обструктивная болезнь легких (ХОБЛ).
Проведение инструментальной диагностики
Протоколы выполнения этого вида диагностики служат показателями для постановки итогового диагноза.
Рентгенография
Профессиональная рентгенография способна выявить повышенную воздушность легочной ткани (эмфизему) и усиленный легочный рисунок за счет активного притока крови к легочной ткани. Тем не менее, следует учитывать, что иногда даже рентгенограмма не может выявить изменения. Поэтому принято считать, что методы рентгенографии глубоко неспецифичны.
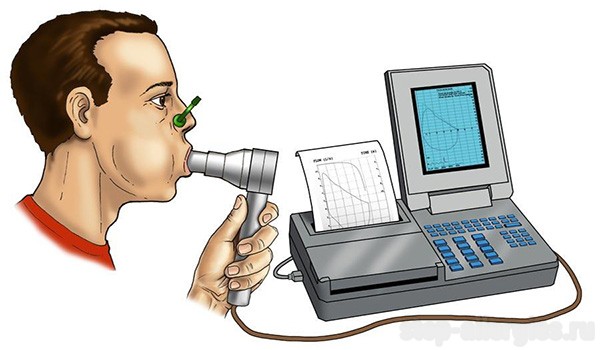
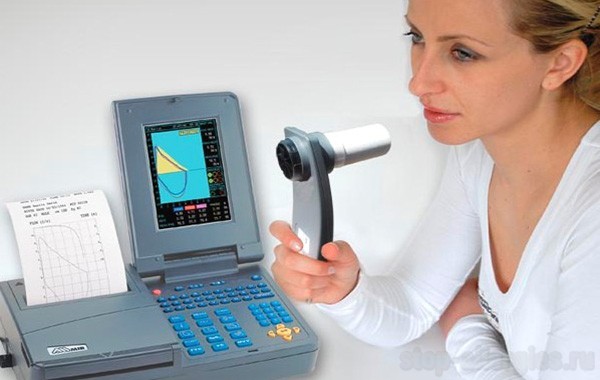
Спирометрия
Этот метод служит для определения ФВД (функций внешней дыхательной деятельности) и является достаточно эффективным. Профессиональная спирометрия способна определить ряд главных показателей дыхательной деятельности.
Диагностика спирометрии выглядит следующим образом:
- пациенту предлагается дышать через специальный прибор (спирометр), который обладает чувствительностью и фиксирует все изменения дыхания;
- анализ проведенного обследования сравнивается (врачом или пациентом) с рекомендуемыми показателями ФВД;
- на основании профессиональной сравнительной характеристики внешнего дыхания врач устанавливает предварительный диагноз (для 100% уверенности в диагнозе одной спирометрии недостаточно);
- если у больного наблюдается бронхообструктивные нарушения (исключая ХОБЛ) это может говорить о проявлении бронхиальной астмы.
Помимо этого, спирометрические данные позволяют определить тяжесть астматического приступа и эффективность проводимого лечения в том случае, когда оно использовалось.
Пикфлоуметрия
Этот метод диагностирования относится к нововведениям для контроля и определения развития бронхиальной астмы у взрослого пациента. Мониторинговый протокол с участием пикфлоуметра обладает следующими преимуществами:
- позволяет определить обратимость бронхиальной обструкции;
- возможность оценки тяжести течения болезни;
- протоколы пикфлоуметрии позволяют спрогнозировать период, когда возникает астматический приступ, в зависимости от степени заболеваемости;
- возможность выявления профессиональной астмы;
- мониторинг эффективности проводимого лечения.
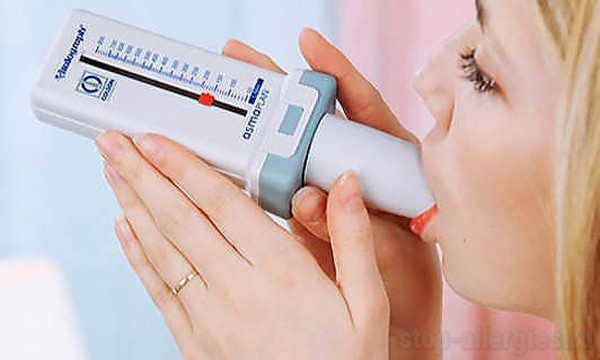
Пикфлоуметрию следует выполнять ежедневно. Это позволяет получить более точные результаты диагностики.
Пневмотахография
При помощи этого способа профессиональной диагностики определяется пиковая объемность и максимальная объемная скорость на различных уровнях, учитывая процентное соотношение ФЖЕЛ (форсированную жизненную емкость легких). Измеряют максимальную скорость на уровне в 75%, 50% и 25%.
Наиболее затруднительны протоколы определения профессиональной астмы, так как приступ могут вызвать некоторые химические соединение, присутствующие в воздухе. Для подтверждения профессиональной астмы необходимо выяснение анамнеза у взрослого пациента, а также анализ показателей внешней дыхательной деятельности. Кроме того, необходимо в обязательном порядке своевременно сдавать анализы (мокроты, мочи, крови и т.д.) и проводить необходимое лечение.
Определение аллергологического статуса
Одновременно с показателями внешнего дыхания и в зависимости от выраженности симптоматики проводятся прик-тесты (инъекционные) и скарификационная проба на выявление аллергологической этиологии. Однако следует учитывать, что клиническая картина таких обследований в некоторых случаях могут дать ложнопозитивный или ложнонегативный ответ. Именно поэтому рекомендуется проводить исследование крови на наличие специфических антител в сыворотке. В профессиональной диагностике особенно важно выяснение аллергического статуса у детей.
Диагностика заболевания в детском возрасте
Диагностика бронхиальной астмы у детей нередко сопровождается большими трудностями. Это связано, прежде всего, с симптоматикой заболевания у детей, которая аналогична многим другим детским заболеваниям. Поэтому многое зависит от выяснения анамнеза со склонностью к аллергическим заболеваниям. В первую очередь необходимо опираться на повторение ночного приступа бронхиальной астмы, что подтверждает развитие заболевания.

Помимо этого, протоколы диагностики предусматривают проведение ФВД (функционального исследования внешнего дыхания) с бронходилататорами для назначения адекватной тактики лечения. Вполне естественно, что необходимо сдать анализы мокроты, крови и кала, а также провести спирометрическое тестирование и аллергообследование.
Диагностика заболевания в пожилом возрасте
Следует отметить, что затруднительно проводить диагностику астматического приступа у лиц пожилого возраста. Это связано, прежде всего, с обилием хронических заболеваний, которые сопровождают бронхиальную астму, «стирая» ее картину. В этом случае, необходим тщательный сбор анамнеза, исследование мокроты и крови, выполнение специфических тестирований, направленных на исключение вторичных заболеваний. Прежде всего, проводится диагностика сердечной астмы, выявление ИБС, сопровождающейся симптомами недостаточности левого желудочка.

Кроме того, рекомендуется проводить функциональные методы выявления бронхиальной астмы, включающие ЭКГ, рентгенографию, пикфлоуметрию (в течение 2 недель). Только после выполнения всех диагностических мероприятий назначается симптоматическое лечение бронхиальной астмы.
Как поставит диагноз бронхиальная астма

Астма — заболевания органов дыхания различной этиологии, главным признаком которых является удушье. Различают бронхиальную, сердечную и диспептическую астмы.
В сегодняшней статье мы рассмотрим бронхиальную астму, а также ее причины, симптомы, формы, степени тяжести, диагностику, лечение, народные средства и профилактику. А в конце статьи или на форуме будем обсуждать данную болезнь. Итак…
Что такое бронхиальная астма?
Бронхиальная астма – хроническое воспалительное заболевание органов дыхания, основными признаками которого являются приступы одышки, кашля, а иногда и удушья.
Термин «ἆσθμα» (астма) с древнегреческого языка дословно переводится как – «одышка» или «тяжелое дыхание». Впервые, записи о данном заболевании встречаются у Гомера, Гиппократа
Симптомы бронхиальной астмы проявляются в последствии негативного воздействия на клетки и клеточные элементы (эозинофилы, тучные клетки, макрофаги, дендритные клетки, Т-лимфоциты и др.) организма дыхательных путей различных патологических факторов, например аллергенов. Далее, сверхчувствительность организма (клеток) на эти факторы способствует сужению дыхательных путей – просвета бронхов (бронхиальная обструкция) и выработке в них обильного количества слизи, из-за чего в последствии нарушается нормальный воздухообмен, и проявляются основные клинические проявления – хрипы, кашель, чувство заложенности в груди, одышка, тяжесть дыхания и т.д.
Приступы бронхиальной астмы чаще всего активизируются ночью и ранним утром.
Причиной бронхиальной астмы является сочетание внешних и внутренних факторов. Внешние факторы – аллергены (домашняя пыль, газ, химические пары, запахи, сухой воздух, стресс и др.). Внутренние факторы – нарушения в работе иммунной, эндокринной и дыхательной системы, которые могут быть как врожденными, так и приобретенными (например, гиповитаминозы).
Наиболее частыми причинами развития астмы являются – аллергия на пыль, работа в местах с резкими химическими запахами (бытовая химия, парфюмерия), курение.
Факторы развития заболевания

Существует целый ряд факторов риска, способствующих возникновению и развитию бронхиальной астмы у определённых лиц.
Наследственность. Генетическому фактору уделяется большое внимание. Описаны случаи конкордантности, то есть когда оба из однояйцевых близнецов болели бронхиальной астмой. Часто в клинической практике встречаются случаи астмы у детей, матери которых больны астмой; или случаи в нескольких поколениях одной и той же семьи. В результате клинико-генеалогического анализа обнаружено, что у 1/3 больных заболевание носит наследственный характер. Существует термин атопическая бронхиальная астма — аллергическая (экзогенная) бронхиальная астма, имеющая наследственный характер. В этом случае, при наличии астмы у одного из родителей, вероятность астмы у ребёнка составляет 20—30 %, а если больны оба родителя, эта вероятность достигает 75 %[14]. Исследование PASTURE, в рамках которого наблюдали за формированием атопии у новорождённых в семьях фермеров и у монозиготных близнецов показало, что, несмотря на генетическую предрасположенность, развитие заболевания можно предотвратить, исключая провоцирующие аллергены и путём коррекции иммунного ответа в период беременности. Норвежскими учёными (Matthias Wjst et al.) установлено, что место и время рождения не влияют на формирование аллергических реакций и бронхиальной астмы[17].
Профессиональные факторы. Влияние биологической и минеральной пыли, вредных газов и испарений на возникновение респираторных заболеваний исследовалось у 9144 человек в 26 центрах в исследовании ECRHS. Женщины в основном контактировали с биологической пылью, а мужчины в 3—4 раза чаще, чем женщины, — с минеральной пылью, вредными газами и испарениями. Хронический кашель с выделением мокроты чаще возникал у лиц, контактировавших с вредными факторами, именно в этой популяции зарегистрированы случаи впервые возникшей бронхиальной астмы. С течением времени не специфическая гиперреактивность бронхов у лиц с профессиональной астмой не исчезает, даже при уменьшении контакта с вредным профессиональным фактором. Установлено, что тяжесть профессиональной астмы в основном определяется продолжительностью заболевания и выраженностью симптомов, не зависит от возраста, пола, вредного профессионального фактора, атопии, курения[17].
Экологические факторы. 9-летнее эпидемиологическое исследование ECRHS-II, включившее 6588 здоровых лиц, подвергавшихся в течение указанного периода воздействию ряда неблагоприятных факторов (выхлопные газы, дым, повышенная влажность, вредные испарения и др.), показало, что у 3 % наблюдаемых в конце исследования возникли жалобы, соответствующие поражению дыхательной системы. После статистического анализа демографических, эпидемиологических и клинических данных был сделан вывод, что от 3 до 6 % новых случаев заболевания провоцируются воздействием поллютантов
Симптомы бронхиальной астмы

К основным симптомам заболевания относят:
- мучительный постоянный кашель, ухудшающийся в ночное время, после физических нагрузок, на холодном воздухе;
- сильная одышка, часто сопровождающаяся страхом, что произвести выдох станет невозможно;
- громкий свистящий хрип;
- приступы удушья.
Если астма протекает тяжело, больной во время приступа вынужден дышать ртом, напрягая плечи, шею и туловище. При сужении дыхательных путей вдыхать легче, чем выдыхать, так как вдох для организма более легкий процесс, час выдох и мышцы грудной клетки лучше приспособлены к этому движению. Выдох – пассивное движение, для выдоха человеку не нужно прилагать усилия, потому мышцы не адаптированы на удаление воздуха, тем более, если дыхательные пути сужены. При бронхоспазме в легких остается воздух, и они раздуваются. Потому у хронических больных появляется специфический признак — «голубиная грудь». При тяжелых формах острой бронхиальной астмы не наблюдается свиста при дыхании, потому что человек не может ни вдохнуть полной грудью, ни выдохнуть.
Виды болезни и причины возникновения
Существует большое количество провоцирующих факторов, которые приводят к развитию астмы.
Главный спусковой механизм – повышение реактивности бронхов, которое развивается в связи с аллергической реакцией.
Принято разделять две основные формы болезни:
Начальная стадия болезни при этих двух формах протекает различно. Дальнейшие этапы схожи.
Особенности течения астмы атопической формы

Для этой формы астмы характерна практически мгновенная реакция на аллерген. При отсутствии раздражающего фактора жалоб нет.
- квартирная пыль;
- цветочная пыльца;
- шерсть домашних животных;
- химикаты;
- некоторая пища.
Внимание! Атопической формой астмы чаще болеют маленькие дети, у которых она может сочетаться с экземой, крапивницей и алиментарной аллергией. Родители должны понимать, что причина этому – сбой в работе иммунной системы ребенка. Родители обязаны обратить внимание на характерную симптоматику и посетить врача.
При длительном течении процесса и отсутствии лечения происходят изменения в бронхах, которые вызывают нарушения в их работе и способствуют многократному увеличению риска инфицирования. Развивается инфекционно-аллергическая форма астмы.
Рекомендация врача. При диагнозе «бронхиальная астма» необходимо регулярное наблюдение у терапевта и аллерголога.
Склонность к аллергическим реакциям и наличие респираторных заболеваний, например, хронического синусита, воспаления среднего уха и носовых полипов имеют тесную связь с бронхиальной астмой. Люди, страдающие различными аллергиями и имеющие бронхиальную астму в анамнезе, чаще просыпаются по ночам из-за приступов удушья, теряют работоспособность и нуждаются в более серьезной терапии сильными медицинскими препаратами для уменьшения симптоматики.
Бронхиальная астма у детей

Частота постановки диагноза «бронхиальная астма» у детей варьируется в пределах 1,5-10%. Разница в несколько раз между статистическими данными и выявленными случаями связана с ошибочно указанным, «преувеличенным» врачебным диагнозом. Чтобы перестраховаться и не допустить развития тяжёлых форм заболевания врачи предварительно выставляют диагноз «бронхиальная астма».
Развитие заболевания не зависит от возраста ребёнка, у половины выявленных случаев астма была клинически оформленной к 2 годам, у 80% – в 6-7-летнем возрасте. Возрастающее количество диагностируемых случаев астмы в детском возрасте связано: С увеличением используемых химических средств внутри жилищ (строительных материалов, средств бытовой химии и т. д.) и концентрацией веществ-аллергенов в воздухе, загрязнением окружающей среды. К провоцирующим факторам относится курение (особенно матери) во время беременности.
Бронхиальная астма может развиваться на фоне патологии дыхательной системы у недоношенных младенцев. Заболевание вызывается наследственными факторами. Приступы удушья могут появляться на фоне приёма медикаментов. Провоцирующим развитие обструкции бронхов фактором становятся вирусные (грипп, риновирусная инфекция и др.) болезни и инфекционные заболевания мочеполовых органов (хламидии, микоплазмоз). Как и у взрослых, болзнь проявляется приступообразно. Затяжной, с плохо отделяемой вязкой мокротой кашель сопровождается чувством нехватки воздуха, одышкой.
У детей приступы удушья, особенно младшего возраста, выявляются редко. Это связано с особенностями анатомического строения органов дыхания: Просвет бронхов – узкий. Мышечная ткань лёгких недоразвита. В слизистой оболочке органов дыхания интенсивно происходит образование новых кровеносных сосудов (васкуляризация). Волокнистая (интерстициальная) соединительная ткань насыщена сетью кровеносных и лимфатических сосудов. Эти анатомические особенности провоцируют отёчные явления слизистой оболочки бронхов при незначительно выраженных бронхоспазмах.
Затяжные приступы кашля беспокоят ночью или в предутреннее время. Облегчение наступает после приёма бронхолитических средств. «Спутниками» детской бронхиальной астмы нередко выступает ринит аллергического происхождения (обостряющийся посезонно или беспокоящий ребёнка круглый год) и атопический (сезонный, реагирующий на аллергены) дерматит. Клиническая картина тяжёлого приступа: Выраженная одышка, частота дыхательных движений превышает 50 (до пятилетнего возраста), 40 – после 5 лет. Ускоренный парадоксальный пульс.
В процессе дыхания задействована вся вспомогательная мускулатура (активно двигаются даже крылья носа). Бледность кожи, с выраженной синюшностью (цианозом) носогубного треугольника. Положение тела – вынужденное: ребёнок отказывается находиться в лежачем положении. ПОС (пиковая объёмная скорость) выдоха составляет половину нормы.
Обычно у детей стадии обострения предшествует предприступный период (или период предвестников). Он может проявляться вегетативными нарушениями (изменением поведения, ухудшением аппетита и сна), зудящими высыпаниями, катаральным синдромом, незначительным повышением температуры тела. Знание индивидуальных особенностей течения заболевания позволяет предотвратить возникновение тяжёлых симптомов.
Диагностика бронхиальной астмы

Диагноз бронхиальной астмы ставится, учитывая симптомы и проявления приступа бронхиальной астмы и параклиническое обследование, которое включает лабораторные и инструментальные исследования.
Инструментальная диагностика бронхиальной астмы
Основную сложность в постановлении диагноза бронхиальной астмы является дифференциальный диагноз между аллергической и инфекционной формой заболевания дыхательных путей. Так как инфекция может являться пусковым элементом в развитии астмы, но так же может быть отдельной формой бронхита.
Для диагноза важным являются как симптомы и объективное исследование, так и исследования функции внешнего дыхания (ФВД). Берётся за внимание объём форсированного выдоха за секунду и данный объём после принятия бронхолитических препаратов, которые расслабляют мышечную стенку бронхов, способствуя расширению просвета бронхов и улучшению дыхания. Для хорошего результата и правильного интерпретирования пациент должен сделать глубокий вдох, затем быстрый выдох в специальный аппарат спирограф. Для диагноза и конфирмации выздоровления, спирография проводят и в ремиссию.
В настоящее время чаще используется пикфлоуметрия. Пикфлоуметр очень легко использовать в домашних условиях, измеряет пиковый экспираторный поток (PEF).
Пациентам назначается ежедневное измерение PEFа и ведение графика, таким образом врач может оценить состояние бронхов и как в течение недели изменяется график и от чего зависят изменения обсуждает в месте с пациентом. Таким образом, можно понять какую силу имеют аллергены, оценить эффективность лечения, предотвратить возникновения астматического статуса.
Существует параметр суточной лабильности бронхов (СЛБ) по показателям пикфлоуметрии.
СЛБ= PEF вечером- PEF утром/ 0,5 x (PEF вечером+ PEF утром) X 100%
Если данный показатель увеличивается более чем на 20-25%, то бронхиальная астма считается некомпенсированной.
Проводятся так же провокационные пробы: с физической нагрузкой, с ингаляциями гипер- и гипоосматическими растворами.
Одним из основных анализов считается определение иммунологических изменений, а именно измерение общего уровня IgE и специфических иммуноглобулинов E, увеличение которые будет указывать на аллергический компонент астмы
Специфическая диагностика аллергенов совершается при помощи кожных скарификационных или уколочных проб. Проба осуществляется с предполагаемыми аллергенами, которые могут вызывать у пациента астму. Проба считается положительной, когда при нанесении аллергена, на коже возникает реакция в виде волдыря. Данная реакция обусловлена взаимодействием антигена с фиксированным антителом.
Для дифференциальной диагностики с патологией лёгких осуществляют радиографию грудной клетки. В межприступный период изменения не выявляются. Возможно расширение грудной клетки и увеличение прозрачности лёгких во время обострения астмы.
Лечение бронхиальной астмы

Первым обязательным пунктом в лечении астмы является избежание контакта с аллергенами насколько это возможно.
Так как от этого зависит и дальнейший эффект от медикаментозного лечения. В любом случае астму необходимо контролировать, так как полное лечение невозможно.
Медикаментозное лечение назначается в зависимости от тяжести и заболевания, возраста и периода бронхиальной астмы. Лечение имеет ступенчатый характер, с прогрессированием заболевания добавляется ещё одна группа препаратов.
Запоздалый диагноз, некорректная методика лечения могут привести тяжёлому течению астмы и даже к смерти.
Купирование острых приступов астмы:
B2- адреномиметики. К данной группе относятся следующие препараты:
- Сальбутамол,
- Тербуталин,
- Фенотерол (препараты короткого действия)
- и Сальметерол, Форметерол (препараты длительного действия).
Данная группа препарато обладает несколькими эффектами:
- расслабляют гладкую мускулатуру бронхов
- уменьшают проницаемость сосудов, следовательно, уменьшается отёк слизистой
- улучшают очистку бронхов
блокируют возникновение бронхоспазма
Одна из схем дозирования данных препаратов:
Препараты короткого действия
- Сальбутамол 100 мгк по 4 раза в день
- Тербуталин 250 мкг по 4 раза в день
- Фенотерол 100 мкг по 4 раза в день
Препараты длительного действия
- Сальметерол 100 мкг – суточная доза
- Форметерол ( Форадил) 24 мкг- суточная доза
Для детей, страдающих астмой, данные препараты используют вместе с небулайзерами. Небуйлазер создаёт поток кислородо-воздушной смеси не менее 4 г/л. Данное ингаляционное устройство удобно тем, что не нужно контролировать дыхание и ингаляции.
Как поставит диагноз бронхиальная астма
Так что и не факт что эта зараза с вами на всю жизнь
обследовавшись, нам поставилии этот ужасный диагноз
подскажите, какие обследования вы проходили? Нам такой диагноз пока не ставят, пишут респираторный аллергоз.
ингаляции кромогексалом пока, но кашель еще усилился
у нас так же было.
Не переживайте, может правда
Живут люди с таким диагнозом
врачи сами говорят, что астма она может быть , а потом ребенок израстается ил и просто организм привыкает
просто сейчас вам надо проличить , если препарат не помогает или стало еще хуже обратитесь к пульмонологу он должен заменить на другой
море очень помогает
да отличное лечение , тоже возим дочь к морю каждый год , тока для астматиков климат подберите
подскажите, какие обследования вы проходили? Нам такой диагноз пока не ставят, пишут респираторный аллергоз.
мы обследовались в аллергоцентре на Вилоннова у аллерголога. Сдавали пробы (скп) и кровь на аллергены. Причем явного аллергена так и не выявили. Бытовые пробы показали чуствительность к клещам домашней пыли, библиотечной пыли и к шерсти кошки. Кошки нет больше года, дома, а особенно в комнате сына, я убрала все мяг.игрушки, обработала все, простирала со спец. составом, кот. убивает клещей дом.пыли. Постоянно делаю влажную уборку, очиститель-ионизатор работает, увлажнитель тоже. Но пока лучше не становится 🙁 На море вывозили сына на месяц этим летом. Я очень надеюсь, что мы справимся, вылечимся. но просто я сейчас настолько расстроена, даже не могу выразить этого 🙁 лечение прописано, мы делаем все. Я так хочу, чтобы он у меня был здоровым ребеночком.
Я так хочу, чтобы он у меня был здоровым ребеночком.
не поверите все хотят видеть своих детей здоровыми, прежде всего вы успокойтесь и выработайте план лечения
бысторго лечения нет растягивается на месяцы , я помню себя в такой ситуации после постоянного кашляния дочери я стала слышать как соседи за стеной кашляют, вот ужас был %)
Я вам советую к Липиной Валентине Рейнгольдовне в 9-ке она зав отделением пульмонологии детской.
а как к ней попасть? мы наблюдались у пульмонолога по месту жительства, она то нас и направили искать причину аллергии. Сейчас лечимся только у аллерголога. Вот думаю действительно еще проконсультироватсья у пульмоногола. Я уже затаскала сына по врачам, и платным и бесплатным, кучу анализов сделали. и пока вот улучшений нет 🙁
постоянного кашляния дочери
если сын кашляет ночью, у меня все сжимается внутри. я плачу
план лечения есть — все делаем, но у меня такая депрессия. ужас. Я постоянно думаю об этом, не могу переключиться. Сын весел и активен. а вот я.
Липиной Валентине Рейнгольдовне
вот мы у нее и были , класснй врач 😉
ночью всю усиливается , понимаю вас 🙁
Липиной Валентине Рейнгольдовне
Вроде денег тоже не берет
договаривались через знакомых , бутыку мартини попросила бьянку+ хорошая коробка конфет 🙂
не волнуйтесь, закаляйте ребенка, лечебная гимнастика, море
+ много. диагнозы у нас ставить любят, но вылечиться возможно. Пока это не приговор, а только вам руководство к действию. Жить — нормально.