Пищевая аллергия
Пищевая аллергия (аллергический гастроэнтерит) — это заболевание кишечника, вызываемое антигенами пищевого происхождения. Характеризуется появлением как кишечных симптомов (боли в животе, диарея и др.), так и разнообразных внекишечных проявлений, причинами которых служат аллергические реакции организма на антигенную агрессию. 
Механизм развития
Иммунная система должна защищать организм от внешних угроз. Но иногда она реагирует, как на враждебные, на вещества, которые никакой опасности не представляют.
При пищевой аллергии иммунная система распознает некоторые питательные элементы как чужеродные и опасные и запускает процесс защиты. Определенными клетками начинает продуцироваться огромное количество защитных средств (антител типа IgE). Они вызывают, в свою очередь, выделение гистамина и других защитных веществ.
Именно гистамин отвечает за многие реакции организма при аллергии, например, за покраснение кожи, отек, сужение трахеи, увеличение проницаемости сосудов для жидкости. Это отражается на состоянии кожи, слизистых оболочек кишечника, глаз, полости носа и бронхов и приводит к поносу, слезящимся глазам, насморку, приступам астмы, одышке, сыпи, покраснению и зуду кожи.
При первичном применении аллергена в пищу иммунитет ошибочно распознает его как опасный и запускает защитную реакцию, образуя антитела. При повторном применении организм либо справляется с этой нагрузкой, либо начинает вырабатывать еще больше антител, что и является причиной аллергической реакции.
Другой причиной аллергии является нарушение барьерной функции слизистой оболочки тонкой кишки. Дефекты слизистой оболочки или повышенная ее проницаемость позволяют проникнуть во внутреннюю среду организма макромолекулам, которые обладают антигенными свойствами (то есть атакуют организм изнутри).
Болезненные реакции организма на пищевые продукты не всегда связаны с аллергией и нарушениями иммунитета. Чаще проявляется реакция на острые приправы, токсины или консерванты. Например, в кофе содержится много кофеина, а в консервированной рыбе — гистамин.
Причиной болезненных реакций организма на продукты может быть ферментная недостаточность или другими словами пищевая непереносимость (например, глютена, фруктозы, лактозы и др.).
Нарушение микрофлоры кишечника также приводит к реакциям, похожим на аллергию.
Иногда люди, испытывающие отвращение к какому-либо виду пищи, связывают это с наличием у них аллергии на этот продукт. В большинстве случаев врач-аллерголог не выявляет у них пищевой аллергии. Однако пациенты не доверяют исследованию и, имея фобию перед рядом продуктов, обрекают себя на скудное и однообразное питание. Зачастую это приводит к истощению. В таких случаях следует обратиться к психологу или психиатру.
Какие продукты вызывают аллергию?
В последнее время отмечается широкое распространение аллергических реакций, большинство из которых вызываются пищевыми продуктами и пищевыми добавками.
К продуктам, которые наиболее часто вызывают аллергию относятся:
- шоколад,
- кофе,
- орехи,
- апельсины,
- земляника,
- крабы,
- яйца,
- молоко и другие продукты.
Влияние на здоровье
Пищевая аллергия вызывает нарушение многих процессов кишечного пищеварения. В результате действия антигенов уменьшается продуцирование ферментов, развиваются нарушения всасывания, повышается выделение воды и электролитов в просвет кишки.
Эти нарушения могут привести и к поражениям стенки кишки, вплоть до язвенногеморрагических и гранулематозных с образованием инфильтратов в подслизистой основе.
Признаки
Тяжесть симптомов варьируется и зависит от состояния иммунитета. Пищевая аллергия проявляется такими признаками как:
- понос,
- рвота,
- боли в животе,
- кишечные спазмы,
- покалывание в полости рта и на губах,
- распухание губ и лица,
- дерматиты,
- отек гортани, одышка, астма,
- крапивница, кожный зуд,
- и в тяжелых случаях анафилактический шок.
Как определить пищевую аллергию?
Врач исключает другие заболевания, которые вызывают похожие симптомы, например, целиакия (непереносимость глютена), легкие отравления или хроническое заболевание кишечника (язвенный колит и болезнь Крона).
Для установления продукта, вызывающего аллергию, используется регистрация в пищевом дневнике потребляемых продуктов и реакции на них организма. Исключение этих продуктов из рациона приводит к исчезновению симптомов и заживлению стенки кишечника.
Существует другой способ выявления аллергенных продуктов. На одну неделю назначается простая диета, содержащая
Если аллергические проявления отсутствуют, то следует начать расширять диету и таким образом определить аллергенные продукты.
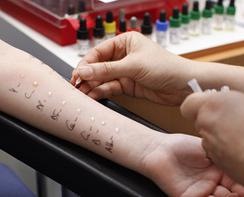 Более точная диагностика основывается на постановке кожных проб с пищевыми аллергенами, исследовании в крови IgE, концентрации которого повышаются при пищевой аллергии.
Более точная диагностика основывается на постановке кожных проб с пищевыми аллергенами, исследовании в крови IgE, концентрации которого повышаются при пищевой аллергии.
Самым современным методом является определение содержания межэпителиальных лимфоцитов (МЭЛ) в эпителии ворсинок тонкой кишки. Этот способ позволяет установить наличие чувствительности организма к пищевой аллергии.
При колоноскопии с биопсией у пациентов с аллергией выявляются воспаления слизистой оболочки подвздошной и слепой кишок.
У больных с аллергией на молоко в сыворотке крови обнаруживаются антитела к белкам молока.
Осложнения
В самом тяжелом случае аллергическая реакция может вызвать астму и отек гортани, что приведет к анафилактическому шоку.
Первая помощь
- В этом случае необходимо срочно вызвать скорую помощь.
- Дать антигистаминный препарат.
- Положить больного на прямую поверхность, приподнять ноги чуть выше головы, голову повернуть набок.
- Выяснить у больного от чего у него аллергия, чтобы потом рассказать врачу.
Лечение
Основным лечением является исключение продуктов, вызывающих аллергию. В большинстве случаев этого достаточно.
Для устранения кожных и других проявлений аллергии принимают антигистаминные препараты – антагонисты Н1-рецепторов (тавегил, димебон и др.) и антагонисты Н2-рецепторов (ранитидин). Существуют современные препараты, предотвращающие выделение гистамина и показывающие высокую эффективность при пищевой аллергии.
К ним относятся задитен, кларитин и налкром.
При аллергии к белкам коровьего молока лечение заключается в полном исключении молока и молочных продуктов.
Прогноз
Во всех случаях пищевой аллергии достаточно выявить аллерген и полностью исключить его из рациона. Это приводит к полному устранению симптомов.
Аллергия на молоко у детей
Аллергия к белкам коровьего молока описана впервые американским педиатром и носит название синдром Хайнера.
Такая аллергия появляется обычно у детей первых 4 месяцев жизни, находящихся на искусственном вскармливании. Она может привести к образованию различного размера инфильтратов в легких. Возможно развитие железодефицитной анемии, повторяющейся диареи, задержки физического развития.
Аллергия на молоко развивается у 0,2-0,5 % от общего числа новорожденных. Иногда подобная аллергия возникает и у подростков, и у взрослых.
У детей пищевые продукты чаще всего провоцируют стоматит и фарингит. Однако более подробные данные приводятся о пищевой аллергии у детей на молоко.
Аллергия на молоко вызывает
- поносы в 88 % случаев,
- рвоту в 44 %,
- боли в животе в 39 %,
- атопический дерматит (воспаление кожи) в 33 %,
- ринит (отек и заложенность носа) в 31 %,
- астму (затрудненное дыхание) в 31 %,
- крапивницу (волдыри и зуд на коже) в 13 %,
- анафилактический шок в 13 %.
При аллергии к белкам коровьего молока лечение заключается в полном исключении молока и молочных продуктов.
У детей грудного возраста очень важно быстро поставить диагноз и перевести ребенка на специальные питательные смеси, не содержащие коровьего молока. В этом случае тревожащие симптомы отступают. Но необходимо соблюдать осторожность, так как в последующем такие дети продолжают страдать аллергией, в том числе и к другим продуктам (например, яйцам).
Пищевая аллергия: причины, симптомы, диагностика, лечение и профилактика
 Пищевая аллергия рассматривается в качестве одного из видов пищевой непереносимости. Она развивается в результате сложных иммунологических реакций организма на тот или иной аллерген, присутствующий в пище. Данная разновидность реакции гиперчувствительности немедленного типа играет огромную роль в формировании и дальнейшем развитии и течении большинства патологий с аллергическим компонентом в детском возрасте.
Пищевая аллергия рассматривается в качестве одного из видов пищевой непереносимости. Она развивается в результате сложных иммунологических реакций организма на тот или иной аллерген, присутствующий в пище. Данная разновидность реакции гиперчувствительности немедленного типа играет огромную роль в формировании и дальнейшем развитии и течении большинства патологий с аллергическим компонентом в детском возрасте.
Классификация
Пищевая аллергия развивается в результате потребления качественных и обычных для большинства людей продуктов, хотя отдельные симптомы в ряде случаев могут напоминать пищевое отравление. Данное заболевание, как и многие другие реакции гиперчувствительности, нередко приводит к развитию острых состояний, в числе которых отек Квинке, анафилактический шок и поражения сосудов (васкулиты).
Кроме того, патологический процесс способен на протяжении всей жизни пациента поддерживать хронические заболевания органов дыхательной, пищеварительной и выделительной систем. Сейчас принято выделять 4 основных вида непереносимости продуктов питания:
- истинная аллергия (в ее основе иммунологические механизмы);
- псевдоаллергические реакции (развиваются при употреблении гистаминолибераторов);
- непереносимость, обусловленная ферментной недостаточностью;
- психогенная непереносимость тех или иных продуктов.
Обратите внимание: гистаминолибераторы – это соединения, которые сами по себе не вызывают сенсибилизации организма, но способствуют стимуляции клеток, отвечающих за выброс медиатора аллергии – гистамина. К самым известным гистаминолибераторам, в частности, относятся цитрусовые, шоколад, кофе и горчицу. 
Клинические проявления пищевой аллергии
Симптоматика пищевой аллергии отличается многообразием. В результате употребления конкретных продуктов могут возникать:
- тошнота;
- рвота;
- боли в абдоминальной области (нередко – спастического характера);
- диарея;
- кожный зуд;
- появление кожных элементов (сыпи) по всей поверхности тела;
- выраженная отечность губ;
- отек области лица и шеи (возможно).
Важно: в детском возрасте пищевая аллергия нередко проявляется в форме диатеза. 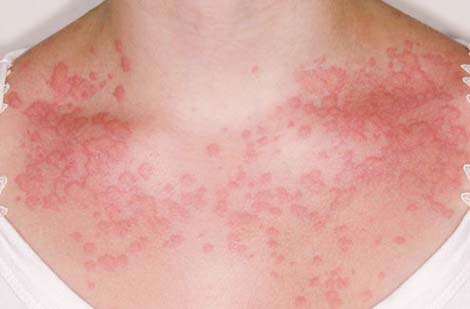 У некоторых пациентов могут иметь место отдельные проявления хейлита (воспаления губ) и стоматита (воспаления слизистой полости рта). Не исключены отек Квинке, респираторные симптомы (насморк, затрудненное дыхание) и обострение атопического дерматита.
У некоторых пациентов могут иметь место отдельные проявления хейлита (воспаления губ) и стоматита (воспаления слизистой полости рта). Не исключены отек Квинке, респираторные симптомы (насморк, затрудненное дыхание) и обострение атопического дерматита.
Диагностика
Диагноз ставится на основании клинической картины, жалоб больного и данных, полученных при объективном осмотре. Дополнительно проводится ряд лабораторных исследований. Необходимо также уточнить семейный аллергологический анамнез, т. е. выяснить, имеются ли среди близких родственников пациента страдающие аллергией на продукты или непищевые вещества. В первую очередь важно установить четкую причинно-следственную связь между потреблением определенного пищевого продукта и появлением (обострением) клинической симптоматики аллергии. Нужно также выявить характер высыпаний на кожных покровах и степень поражения органов пищеварительного тракта. Антропометрические данные больного (рост и вес) сравнивают с возрастными нормами.
Дети, страдающие пищевой аллергией зачастую отстают в развитии. Важно обратить внимание на характер дыхания пациента. Затрудненное дыхание через нос может свидетельствовать об аллергическом рините (насморке), а кашель и характерный свист при дыхании нередко говорят об обострении бронхиальной астмы. В качестве дополнительных методов обследования проводятся рентгенография грудной клетки и ларингоскопия. При жалобах на проблемы со стороны желудочно-кишечного тракта показаны эзофагоскопия (исследование пищевода) и гастродуоденоскопия (изучение состояния желудка и двенадцатиперстной кишки). Методики позволяют объективно оценить степень поражения слизистых оболочек.
Важно: из наиболее современных лабораторных методов выявления пищевой аллергии особого внимания заслуживает определение чувствительности к разного рода аллергенам по восьми тестам. 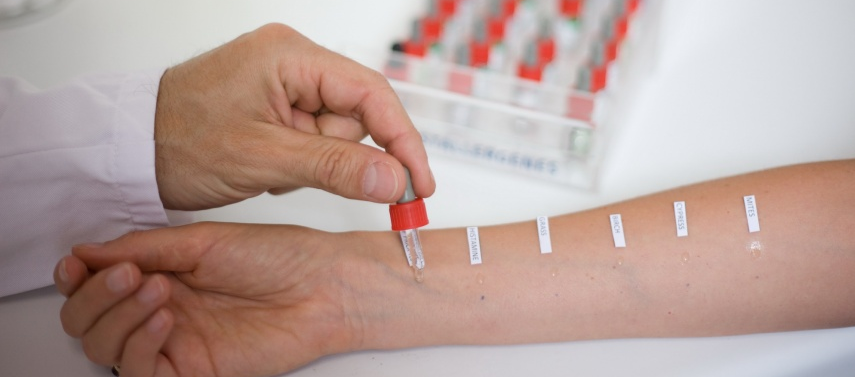 В ходе лабораторного исследования анализа крови у пациентов, страдающих пищевой аллергией, практически всегда определяется повышенное содержание эозинофилов, а также высокий уровень иммуноглобулина Е. Для выявления специфических IgE-антител применяются иммуноферментный анализ и радиоаллергосорбентный тест (последний характеризуется наибольшей информативностью).
В ходе лабораторного исследования анализа крови у пациентов, страдающих пищевой аллергией, практически всегда определяется повышенное содержание эозинофилов, а также высокий уровень иммуноглобулина Е. Для выявления специфических IgE-антител применяются иммуноферментный анализ и радиоаллергосорбентный тест (последний характеризуется наибольшей информативностью).
Причины пищевой аллергии
Специалисты выделяют ряд наиболее значимых факторов, предрасполагающих к появлению пищевой аллергии. К наиболее распространенным причинам относятся:
- семейная (генетически обусловленная) предрасположенность;
- получение ребенком антител во время внутриутробного развития и в период грудного вскармливания;
- небольшая продолжительность грудного вскармливания;
- возраст малыша во время сенсибилизации (самого первого контакта с определенным аллергеном);
- характер аллергена, его объем и частота попадания в организм;
- низкий уровень местного иммунитета в органах пищеварения;
- высокая проницаемость слизистой ЖКТ;
- дисбактериоз.
Важно: по данным медицинской статистики лица мужского пола страдают от пищевой аллергии в 2 раза чаще, чем женщины.
Высокая заболеваемость в детском возрасте объясняется тем, что иммунная система сформирована не окончательно, и иммуноглобулина А в организме синтезируется сравнительно немного. Кроме того, в ЖКТ малыша продуцируется существенно меньше ферментов и соляной кислоты.
Наиболее значимые аллергены
 Одним из самых сильных и широко распространенных продуктов-аллергенов считается коровье молоко. До 90% случаев развития пищевой аллергии у детей связывают именно с ним. Реакция на данный продукт развивается у малышей в процессе их перевода с грудного вскармливания на искусственное. Мощным аллергеном являются белки рыб и протеины, содержащиеся в морепродуктах (икра, моллюски и т. д.).
Одним из самых сильных и широко распространенных продуктов-аллергенов считается коровье молоко. До 90% случаев развития пищевой аллергии у детей связывают именно с ним. Реакция на данный продукт развивается у малышей в процессе их перевода с грудного вскармливания на искусственное. Мощным аллергеном являются белки рыб и протеины, содержащиеся в морепродуктах (икра, моллюски и т. д.).
Чувствительность к рыбному белку в большинстве случаев не исчезает по мере взросления (в отличие от гиперчувствительности к молоку). У 98% малышей, страдающих пищевой аллергией, отмечается непереносимость любого рыбного белка, а 10% реагируют только на некоторые сорта. Около 60-80 малышей из 100 с пищевой аллергией активно реагируют на белок куриных яиц. Нередко параллельно отмечается гиперчувствительность к мясу кур и куриному бульону. Из продуктов растительного происхождения наиболее часто в роли аллергенов выступают злаковые культуры – пшеница и рожь, а также целый ряд фруктов (в частности – цитрусовых) и ягод (клубника и т. д.).
По меньшей мере, у каждого пятого малыша с пищевой аллергией причиной заболевания становится реакция на продукты, в процессе изготовления которых применялись те или иные грибки (кефир, квас, сдоба, сыр). Во избежание развития негативных реакций из рациона таких детей целесообразно исключить йогурты, кислую капусту, молочные продукты, содержащие солод и сухофрукты.
Важно: аллергия на «пищевые» грибки часто сопровождается реакцией гиперчувствительности к антибиотикам тетрациклинового и пенициллинового ряда. С осторожность нужно давать таким пациентам препараты витаминов группы В.
По степени вероятности развития пищевой аллергии распространенные продукты можно разделить на 3 группы: I группа – продукты, имеющие большую вероятность риска:
- коровье молоко;
- яйца (белок);
- рыба и морепродукты;
- цитрусовые;
- натуральный мед;
- грибы (преимущественно – лесные);
- клубника;
- ананасы;
- какао-бобы (шоколад);
- кофе;
- горчица;
- помидоры;
- сельдерей;
- злаковые культуры;
- виноград.
II группа – средняя степень вероятности развития аллергии:
III группа – продукты, употребление которых даёт низкую вероятность развития пищевой аллергии:
Обратите внимание: во многих случаях реакция гиперчувствительности возникает не на сам продукт, а на разнообразные красители, ароматизаторы и консерванты, которые некоторые современные производители добавляют даже в питание, адаптированное для маленьких детей.  При определении причины пищевой аллергии немаловажно учитывать высокую вероятность наличия так называемой «перекрестной аллергии» между компонентами продуктов и непищевыми соединениями. Это позволит составить безопасную диету для человека, страдающего аллергией, например, на шерсть или пыльцу растений.
При определении причины пищевой аллергии немаловажно учитывать высокую вероятность наличия так называемой «перекрестной аллергии» между компонентами продуктов и непищевыми соединениями. Это позволит составить безопасную диету для человека, страдающего аллергией, например, на шерсть или пыльцу растений. 
Механизм развития пищевой аллергии и схожих патологий
В процессе обработки пищи все экзогенные (попадающие с едой) белки-антигены трансформируются в неаллергенные или толерогенные формы. В ЖКТ, благодаря наличию собственной иммунной системы, определяется невосприимчивость к экзогенным соединениям. Барьерные функции ЖКТ во многом связаны с весьма высокими концентрациями иммуноглобулина А, содержащегося в слизи, покрывающей кишечную стенку.
Если у человека имеет место генетически обусловленная предрасположенность, то при контакте с определенным чужеродным белком развивается реакция гиперчувствительности. Вначале происходит сенсибилизация, а при повторном попадании данного белка в ЖКТ начинается ускоренный синтез особого белка – иммуноглобулина Е. Он закрепляется на тучных клетках и провоцирует выброс большого количества медиатора – гистамина. Это вещество и другие биологически активные соединения в конечном итоге и определяют клинические симптомы пищевой аллергии. При гиперчувствительности активируются тучные клетки в так называемых «шоковых органах». При гиперчувствительности к компонентам пищевых продуктов таковыми, как правило, являются кожа и органы ЖКТ. Могут затрагиваться и органы дыхания, в результате чего развиваются симптомы респираторной аллергии. 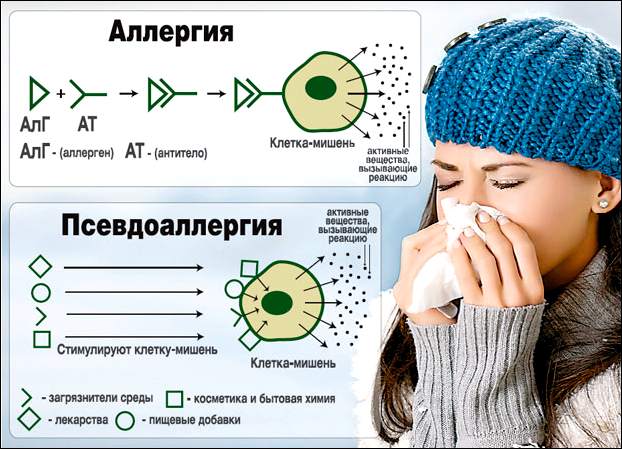 В некоторых случаях у пациентов развиваются псевдоаллергические реакции, обусловленные заболеваниями органов пищеварительного тракта. В связи с патологическими изменениями слизистой ЖКТ, продуцирующие и содержащие гистамин тучные клетки становятся более доступными для соединений-гистаминолибераторов. Клинические проявления данной патологии очень напоминают «классические» реакции гиперчувствительности немедленного типа, но уровень иммуноглобулинов Е при псевдоаллергических реакциях, как правило, находится в пределах нормы. При таких состояниях поражаются тучные клетки многих шоковых органов. Нередки крапивницы (зуд и высыпания на коже) и не исключено такое серьезное осложнение, как отек Квинке.
В некоторых случаях у пациентов развиваются псевдоаллергические реакции, обусловленные заболеваниями органов пищеварительного тракта. В связи с патологическими изменениями слизистой ЖКТ, продуцирующие и содержащие гистамин тучные клетки становятся более доступными для соединений-гистаминолибераторов. Клинические проявления данной патологии очень напоминают «классические» реакции гиперчувствительности немедленного типа, но уровень иммуноглобулинов Е при псевдоаллергических реакциях, как правило, находится в пределах нормы. При таких состояниях поражаются тучные клетки многих шоковых органов. Нередки крапивницы (зуд и высыпания на коже) и не исключено такое серьезное осложнение, как отек Квинке.
Непереносимость пищи, обусловленная дефицитом ферментов, объясняется врожденной нехваткой энзимов лактазы и сахаразы. Первый отвечает за ферментацию молочного сахара, а второй – сахарозы. Лактазный и сахаразный дефицит проявляются диареей и (реже) метеоризмом. Встречается также нехватка энзима, отвечающего за абсорбцию растительного белка глютена.
Обратите внимание: пищевую аллергию следует дифференцировать от непереносимости продуктов, вызванной психическими отклонениями. Данная патология наблюдается сравнительно часто и никак не связана с реакциями гиперчувствительности. Различные отклонения в пищевом поведении требуют консультации невропатолога и психиатра.
Лечение пищевой аллергии
 При выраженных реакциях гиперчувствительности продукт, который их спровоцировал, должен быть исключен из рациона.
При выраженных реакциях гиперчувствительности продукт, который их спровоцировал, должен быть исключен из рациона.
Важно: в ряде случаев через несколько лет аллергия (например, на молоко) может исчезнуть, но вновь начинать употреблять определенную пищу нужно с осторожностью! Аллергия к рыбе и ракообразным сохраняется в течение всей жизни.
При крапивнице и отеке Квинке показаны антигистаминные средства (Н1-блокаторы). Тяжелые проявления пищевой аллергии требуют курсового лечения глюкокортикоидами. В некоторых случаях перед едой целесообразно регулярно принимать препарат Кромолин. О методах лечения и профилактики пищевой аллергии у детей в данном видео-обзоре рассказывает доктор Комаровский:
Плисов Владимир, врач-фитотерапевт
14,633 просмотров всего, 2 просмотров сегодня
Аллергия на еду

Что такое аллергия на еду
Пищевая аллергия далеко не всегда характеризуется непереносимостью одного определенного продукта. Зачастую у человека развивается чувствительность к нескольким группам пищевых продуктов, что заставляет постоянно соблюдать строгие ограничения в рационе. Механизмы развития аллергической реакции на еду заложены в иммунной системе человека. Если иммунитет работает некорректно, он реагирует на питательные вещества как на опасные инородные тела, посылает сигнал в мозг. В результате начинается активная выработка антител, направленных на уничтожение мнимой опасности. Если иммуноглобулинам не удается справиться с аллергенами, в крови образуется гистамин, и развивается аллергическая реакция. В большинстве случаев аллергия на продукты связана с попаданием в кровь белковых соединений. Кроме того, продукты, вызывающие аллергию, нередко содержат жиры, витамины, пищевые добавки в виде эмульгаторов и усилителей вкуса. Любой из перечисленных компонентов легко становится потенциальным аллергеном для слабого иммунитета.
Ваш запрос успешно отправлен!
В ближайшее время с Вами свяжется специалист
call-центра и уточнит все вопросы.
Аллергия на продукты питания — опасная патология, которая в тяжелых случаях даже способна привести к летальному исходу. Людям, страдающим этим заболеванием, необходимо регулярно посещать врача-аллерголога для внепланового осмотра, также им показана строгая диета. При пищевой аллергии тотального характера, то есть, когда у человека отмечается аллергия на все продукты, из меню исключается любая пища, содержащая аллергены (в частности, протеины).
Причины пищевой аллергии
Аллергия на еду представляет патологический процесс, при котором во время попадания в кровь определенных питательных веществ активизируется выработка иммуноглобулинов класса Е (IgE). Это связано с тем, что иммунитет ошибочно идентифицирует белковые соединения как опасные болезнетворные молекулы. При чувствительности иммунной системы у организма формируется не аллергия на продукты, а аллергия на конкретные вещества, содержащиеся в них. Чаще всего в качестве провокаторов аллергических реакций выступают такие протеины, как альбумин и казеин. Альбумин относится к простым белкам, растворимым в воде и сворачивающимся при нагревании. Он содержится в мясе, куриных и перепелиных яйцах, рыбе, морепродуктах. Казеин — основной компонент состава молока и молочных продуктов. Это сложный белок, провоцирующий острые аллергические реакции и плохо поддающийся усвоению. В некоторых случаях аллергию провоцируют вредные вещества, содержащиеся в пище. Воспалительные процессы в клетках крови вызывают токсины, различные пищевые добавки (красители, эмульгаторы, ароматизаторы и т. п.).
Физиологические особенности организма также относятся к причинам, которые провоцируют аллергические реакции на продукты. При аллергии страдают защитные механизмы организма, поэтому к развитию патологии наиболее склонны люди со слабым иммунитетом. Нередко причинами аллергических реакций становятся психологические факторы, такие как стрессы, постоянное эмоциональное напряжение и т. д.
Факторы риска
Аллергия на еду распространена среди всех возрастных категорий. Наиболее высок риск развития патологии при следующих факторах.
- Наследственность. Аллергические реакции легко передаются от родителей к детям на генетическом уровне. Если у матери или отца присутствует любая форма аллергии (пищевая, кожная и т. д.), есть вероятность, что у ребенка возникнет аллергия на продукты.
- Ферментная недостаточность. Для того чтобы пища переваривалась и усваивалась желудком и кишечником, в органах ЖКТ вырабатываются специальные ферменты. При отсутствии или недостаточной выработке этих веществ нарушаются процессы пищеварения, развивается непереносимость продуктов. Так, при нехватке в кишечнике фермента лактазы возникает аллергия на молочные продукты у взрослых и детей. Она проявляется нарушением пищеварения, при котором лактоза вызывает раздражение слизистой и провоцирует процессы брожения.
- Возраст. Чаще всего аллергия на еду возникает у маленьких детей. Это связано с тем, что иммунитет ребенка находится на стадии формирования и легко поддается действию аллергенов. Особенно тяжела ситуация для грудничков, постепенно переходящих на обычное питание. Каждый новый продукт — новое испытание для пищеварительной системы и иммунитета малыша. Если родители не знают, на какие продукты может быть аллергия, и при составлении рациона ребенка не руководствуются рекомендациями педиатра, высока вероятность развития ответной реакции организма на столь агрессивные изменения.
Аллергия на еду: симптомы
Первые признаки аллергической реакции появляются в течение часа после приема пищи. В тяжелых случаях больной ощущает дискомфорт уже в первые минуты после употребления аллергенного продукта. Выраженность проявлений зависит от количества съеденной пищи, состояния иммунной системы, а также возраста человека, у которого отмечается аллергия на продукты. Симптомы носят достаточно выраженный характер и развиваются в виде следующих признаков:
- чувство покалывания и жжения во рту;
- опухание языка, горла, губ, кожи лица;
- ощущение нехватки воздуха;
- отечность слизистой рта и носа;
- кожная сыпь, сопровождающаяся сильным зудом и жжением;
- красные пятна на лице, животе, руках;
- головокружение, головная боль;
- слабость, сонливость;
- повышенное газообразование;
- режущие боли в области живота;
- частый и жидкий стул;
- тошнота, рвота.
У детей вышеперечисленные признаки дополняются потерей аппетита, капризностью, повышением температуры, аллергическим конъюнктивитом. С первого взгляда подобные симптомы легко принять за обычную простуду или кишечную палочку, однако заниматься самолечением категорически противопоказано. Необходимо обратиться к врачу-аллергологу, который окажет первую медицинскую помощь, а затем проведет комплексную диагностику и назначит таблетки от пищевой аллергии (энтеросорбенты и антигистамины). При отсутствии лечения острая аллергия на продукты приводит к осложнениям: анафилактическому шоку и отеку Квинке. Самым опасным последствием аллергических реакций считается анафилаксия, при которой у пострадавшего отмечается падение давления и сильное удушье. Состояние довольно быстро приводит к летальному исходу. Отек Квинке сопровождается выраженной отечностью мягких тканей лица и тела, которая при отсутствии медицинской помощи иногда приводит к остановке дыхания.
Диагностика пищевой аллергии
Лучший способ борьбы с пищевыми аллергическими реакциями — определить, какие продукты вызывают аллергию в конкретном случае, удалив их из рациона. В домашних условиях это реально сделать методом исключения, постепенно отказываясь от тех или иных продуктов, однако такой способ безопасен только при легких аллергических реакциях. Острая аллергия на еду опасна для здоровья и жизни человека, поэтому ее должен диагностировать исключительно опытный врач. Для прохождения обследования необходимо обратиться к аллергологу, аллергологу-иммунологу или педиатру (для детей). Доктор изучит амбулаторную карту пациента, проведет опрос на предмет основных симптомов и особенностей питания, выполнит общий осмотр. Строгая диета при пищевой аллергии — основной способ лечения, поэтому врачу необходимо определить продукты, которые провоцируют аллергическую реакцию. С этой целью аллерголог выполняет лабораторную диагностику путем кожных проб или анализа крови на IgE.
Кожные пробы подразумевают непосредственный контакт аллергена с организмом пациента. Доктор определяет продукты, вызывающие аллергию у взрослых и детей, а также аллергены, которые в них содержатся. Затем выбранные аллергены поочередно в жидком виде наносятся на различные участки тела пациента (локтевой сгиб, запястье, кожа за ушами). Для получения быстрого результата вещество-раздражитель вводится непосредственно под кожу путем инъекций. Через 30-60 минут на коже появляются признаки воспалительного процесса.
Анализ крови на IgE — быстрый и сравнительно безопасный диагностический метод. У больного берут образец венозной крови, в который вводят пищевые аллергены. Если у пациента присутствует аллергия на еду, в крови образуются иммуноглобулины, которые соединяются с молекулами аллергенов.
После получения и обработки результатов диагностики врач составляет план лечения. Как правило, терапия пищевых аллергических реакций включает строгую диету и регулярный прием медикаментозных препаратов. Пациенту назначаются энтеросорбенты, антигистаминные средства, кортикостероиды, гидрокортизоновые мази, поливитаминные комплексы. Диета при пищевой аллергии заключается в строгом ограничении рациона (отказе от аллергенных продуктов). Далее рассмотрим особенности питания при пищевых аллергических реакциях.
Диета при пищевой аллергии: особенности
Пищевая непереносимость требует значительных ограничений в рационе, так как аллергены содержатся в очень многих продуктах. Чтобы питание не было скудным, и организм продолжал получать необходимые ему вещества (витамины, минералы, белки, жиры и т. д.), следует составить сбалансированное меню. Для этого рекомендуется записаться на консультацию к диетологу, который составит оптимальный список продуктов при аллергии с учетом потребностей организма. Основные принципы питания при склонности к аллергическим реакциям.
- Следует исключить из рациона копченые и консервированные продукты, питаться только свежими блюдами.
- При покупке продуктов необходимо обращать внимание на их состав — пища с содержанием ГМО и пищевых добавок очень опасна для аллергиков.
- Важно, чтобы питание было дробным. Необходимо употреблять пищу часто (до 8 раз в день), но маленькими порциями.
- Сладости рекомендуется заменить сладкими фруктами, так как в них не содержится глюкоза.
Какие продукты нельзя есть при аллергии
Аллергены содержатся во многих продуктах питания, поэтому отказаться придется от большинства любимых блюд. Итак, вот основные запрещенные продукты при аллергии:
- рыба и морепродукты;
- копченое мясо;
- мясные изделия (колбасы, сосиски и т. д.);
- орехи;
- цитрусовые;
- фрукты и овощи красного цвета;
- кофе, шоколад;
- молоко, сливки;
- газированные напитки;
- алкоголь;
- грибы;
- острые продукты растительного происхождения (чеснок, лук, редис, хрен);
- специи;
- майонез, кетчуп, горчица и другие соусы;
- мед;
- сладкая выпечка, шоколадные кондитерские изделия, безе;
- куриные и перепелиные яйца;
- уксус;
- продукты питания, включающие большое количество пищевых добавок и красителей (чипсы, сухарики, жевательные резинки, леденцы и т. п.).
Какие продукты можно есть при аллергии
Переход на гипоаллергенную диету не означает, что в список табу войдут все присутствующие в обычном рационе продукты. От аллергии вполне реально избавиться, питаясь полноценно и разнообразно, просто необходимо соблюдать определенные ограничения. Список продуктов при аллергии выглядит таким образом:
- крупы (гречневая, пшеничная, овсяная, рисовая);
- отварное мясо нежирных сортов (курица, говядина, индейка);
- свежие и отварные овощи (картофель, капуста, огурцы, зелень);
- зеленые фрукты и компоты из них (яблоки, груши);
- нежирные кисломолочные продукты (творог, брынза, кефир, натуральный йогурт без добавок, простокваша);
- слегка черствый белый хлеб, лаваш;
- любые виды чая.


