Лекарственная аллергия клинические рекомендации
Лекция для студентов, обучающихся по специальности «Сестринское дело», МДК 03.01, на тему:
«ОСТРЫЕ АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ»
Татаринцев А.В., к.м.н., преподаватель ГБПОУ ДЗМ «МК №6»
ОПРЕДЕЛЕНИЕ
Острая аллергическая реакция (ОАР) – это клиническое выражение иммунной реакции немедленного типа (опосредованной IgE) на воздействие различных экзогенных аллергенов при котором повреждаются собственные ткани.
ОАР могут возникать в любом возрасте, как впервые в жизни, так и повторно, характеризуются внезапным началом, непредсказуемым течением, риском развития осложнений угрожающих жизни.
ЭТИОЛОГИЯ
- аллергены жилищ,
- пыльцы растений,
- пищевые аллергены,
- лекарственные средства,
- латекс,
- химические вещества,
- антигены паразитов,
- укусы насекомых.
Лекарственная аллергия наиболее часто развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов (при этом следует учитывать риск перекрестной сенсибилизации к пенициллину и цефалоспоринам, составляющий от 2 до 25%).
Провоцирующие факторы и факторы риска развития ОАР:
- резкое ухудшение экологии,
- острый и хронический стресс,
- вредные привычки,
- интенсивное развитие всех видов промышленности без достаточного соблюдения природоохранительных мер,
- бесконтрольное применение медикаментов,
- широкое использование косметики и синтетических изделий,
- прочное внедрение в быт средств дезинфекции и дезинсекции,
- изменение характера питания,
- появление новых аллергенов,
- «генетический груз» иммунной системы,
- широкая обязательная вакцинация населения против многих инфекционных заболеваний и др.
КЛАССИФИКАЦИЯ
По прогнозу течения и риску развития угрожающих жизни состояний ОАР подразделяются на легкие и тяжелые.
К легким ОАР относят аллергический ринит, аллергический конъюнктивит, локализованную крапивницу.
Тяжелые ОАР без оказания должной помощи могут привести к неблагоприятным последствиям. К ним относят генерализованную крапивницу, отек Квинке, анафилактический шок.
КЛИНИЧЕСКАЯ КАРТИНА
Аллергический ринит: затруднение носового дыхания или заложенность носа, отек слизистой оболочки носа, выделение обильного водянистого слизистого секрета, чихание, чувство жжения в глотке.
Аллергический конъюнктивит: гиперемия, отек, инъецированность конъюнктивы (рис. 1), зуд, слезотечение, светобоязнь, отечность век, сужение глазной щели.
Локализованная крапивница (рис. 2): внезапно возникающее поражение части кожи с образованием резко очерченных округлых волдырей с приподнятыми эритематозными фестончатыми краями и бледным центром, сопровождающееся выраженным зудом.
Генерализованная крапивница: внезапно возникающее поражение всей кожи с образованием резко очерченных округлых волдырей с приподнятыми эритематозными фестончатыми краями и бледным центром, сопровождающееся резким зудом.
Отек Квинке (рис. 3): локальный отек кожи, подкожной клетчатки или слизистых оболочек. Чаще развивается в области губ, щек, век, лба, волосистой части головы, мошонки, кистей, дорсальной поверхности стоп. Одновременно с кожными проявлениями может отмечаться отек суставов, слизистых оболочек, в том числе гортани и желудочно-кишечном тракте. Отек гортани проявляется кашлем, осиплостью голоса, удушьем, стридорозным дыханием. Отек слизистой желудочно-кишечного тракта сопровождается кишечной коликой, тошнотой, рвотой.
Анафилактический шок (АШ): снижение артериального давления и оглушенность при нетяжелом течении, коллапс и потеря сознания при тяжелом течении, возможно нарушение дыхания вследствие отека гортани с развитием стридора или бронхоспазма, боль в животе, крапивница, кожный зуд. Клиника развивается в течение минут после инъекции лекарств и в течение 2 часов после приема пищи, (чем быстрее — тем тяжелее). Однако у 30% больных может быть отсроченная реакция на аллерген. Постепенно все проявления анафилактического шока уменьшаются, но через 2-24 часа могут усилиться вновь (поздняя фаза).
Степень тяжести АШ определяется выраженностью гемодинамических нарушений:
1 степень тяжести АШ: Гемодинамические нарушения незначительные, АД снижено на 30-40 мм рт. ст. от исходных величин. Начало АШ может сопровождаться появлением предвестников (зуд кожи, сыпь, першение в горле, кашель и др.). Пациент в сознании, может быть возбуждение или вялость, беспокойство, страх смерти и пр. Отмечается чувство жара, шум в ушах, головная боль, сжимающая боль за грудиной. Кожные покровы гиперемированы, возможны крапивница, ангиоотек, симптомы риноконъюнктивита, кашель и пр.
2 степень тяжести АШ: Гемодинамические нарушения более выражены. Продолжается снижение АД ниже 90-60/40 мм рт. ст. Возможна потеря сознания. У больного может быть чувство беспокойства, страха, ощущение жара, слабость, зуд кожи, крапивница, ангиоотек, симптомы ринита, затруднение глотания, осиплость голоса (вплоть до афонии), головокружение, шум в ушах, парестезии, головная боль, боли в животе, в пояснице, в области сердца. При осмотре — кожа бледная, иногда синюшная, одышка, стридорозное дыхание, хрипы в легких. Тоны сердца глухие, тахикардия, тахиаритмия. Может быть рвота, непроизвольное мочеиспускание и дефекация.
3 степень тяжести АШ: Потеря сознания, АД 60-40/0 мм рт.ст. Нередко судороги, холодный липкий пот, цианоз губ, расширение зрачков. Тоны сердца глухие, сердечный ритм неправильный, пульс нитевидный.
4 степень тяжести АШ: АД не определяется. Тоны сердца и дыхание не прослушиваются.
ДИАГНОСТИКА ОАР НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Начальный осмотр включает оценку:
- уровня сознания;
- проходимости дыхательных путей (наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ);
- сердечно-сосудистой системы (гипотензия или снижение АД);
- состояния кожных покровов и видимых слизистых (сыпь, отек, гиперемия, следы расчесов), отмечают распространенность, локализацию, размер и цвет указанных изменений;
- гастроинтестинальных проявлений (тошнота, боли в животе, диарея).
Обязательные вопросы при сборе анамнеза заболевания:
- Были ли раньше аллергические реакции?
- Что их вызывало?
- Чем они проявлялись?
- Какие препараты применялись для лечения (антигистаминные, глюкокортикостероиды, адреналин и др.)?
- Что предшествовало развитию аллергической реакции на этот раз (продукт питания, не входящий в обычный рацион, укус насекомого, прием лекарства и т.д.)?
- Какие меры принимались больным самостоятельно и их эффективность?
- измерение АД,
- измерение ЧДД,
- измерение ЧСС,
- измерение температуры тела,
- аускультация легких и сердца,
- пальпаторное исследование лимфатических узлов и брюшной полости, при отеке лица и шеи проводиться осмотр гортани.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Проводиться с токсическими и псевдоаллергическими реакциями. Для истинных аллергических реакций характерны типичные проявления аллергии (крапивница, отек Квинке, риноконъюнктивит и др.), а при других реакциях ведущими являются нейровегетативные симптомы (головокружение, тошнота, рвота, понос, сердцебиение, парестезии, затрудненное дыхание, зуд, тревога и т.д.).
ЛЕЧЕНИЕ ОСТРЫХ АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Задачами догоспитального этапа являются диагностика, оказание неотложной медицинской помощи и решение дальнейшей тактики ведения больного.
Прогностически очень важно отметить симптомы анафилактического шока (слабость, головокружение, уровень сознания, снижение АД).
При начальном осмотре на догоспитальном этапе следует оценить наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ; гипотензии или синкопе; изменений на коже (высыпаний по типу крапивницы, отёка Квинке, гиперемии, зуда); гастроинтестинальных проявлений (тошноты, болей в животе, диареи); изменений сознания. Если у больного отмечаются стридор, выраженная одышка, гипотензия, аритмия, судороги, потеря сознания или шок, то данное состояние рассматривается как угрожающее жизни.
В первую очередь необходимо прекратить дальнейшее поступления в организм больного предполагаемого аллергена: наложение венозного жгута выше места подкожной инъекции или укуса насекомым, гипотермия места инъекции или укуса, обкалывание в 5-6 точках и инфильтрация места укуса или инъекции разведенным раствором адреналина.
При лёгких острых аллергических заболеваниях проводится монотерапия антигистаминными средствами: димедрол, дипразин, супрастин, тавегил, акривастин, лоратадин, цетиризин, фексофенадин. Введение антигистаминных препаратов (блокаторов Н1-гистаминовых рецепторов) показано при аллергическом рините, аллергическом конъюнктивите, локализованной крапивнице.
Применение антигистаминных средств также показано при генерализованной крапивнице и отеке Квинке.
При развитии отека гортани и АШ необходимо применение глюкокортикостероидных гормонов (дексаметазон, преднизолон, метилпреднизолон, бетаметазон) и адреналина. При лечении АШ препаратом выбора является раствор адреналина гидрохлорида 0,1 %, все остальные лекарственные средства и лечебные мероприятия рассматриваются как вспомогательная терапия.
При наличии сопутствующего бронхоспазма необходимо введение β2-агонистов (сальбутамол, аминофиллин) и топические ингаляционные глюкокортикостероиды (предпочтительно через небулайзер).
Коррекция артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью переливания солевых и коллоидных растворов.
Применение вазопрессорных аминов (допамин, норадреналина) возможно только после восполнения ОЦК.
При брадикардии возможно введение атропина.
При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Госпитализации подлежат все больные тяжелыми ОАР. При легких ОАР вопрос о госпитализации решается индивидуально в каждом конкретном случае.
Список использованной литературы:
- Аллергология. Федеральные клинические рекомендации. Главные редакторы: акад. РАН Р.М. Хаитов, проф. Н.И. Ильина – М.: «Фармарус Принт Медиа», 2014. – 126 с.
- Острые аллергические заболевания: Методические рекомендации [Электронный ресурс]. — Режим доступа: URL: http://cito03.ru/recomendaciya/smp/allerg.pdf (04.02.18).
- Федеральные клинические рекомендации по анафилактическому шоку [Электронный ресурс]. — Режим доступа: URL: http://nrcii.ru/specialistam/klinrecommend/8.anaphylaxy.pdf (04.02.18).
- Федеральные клинические рекомендации по диагностике и лечению аллергического ринита [Электронный ресурс]. — Режим доступа: URL: http://nrcii.ru/specialistam/klinrecommend/2.allergic_rhinitis.pdf (04.02.18)
- Федеральные клинические рекомендации по диагностике и лечению аллергического конъюнктивита [Электронный ресурс]. — Режим доступа: URL: http://nrcii.ru/specialistam/klinrecommend/3.allergic_conjunctivitis.pdf (04.02.18).
- Федеральные клинические рекомендации по диагностике и лечению лекарственной аллергии [Электронный ресурс]. — Режим доступа: URL: http://nrcii.ru/specialistam/klinrecommend/la.pdf (04.02.18).
Библиографическая ссылка:
Татаринцев А.В. Острые аллергические реакции: Лекция [Электронный ресурс] // Журнал «Современный медицинский колледж». М. 04 февраля 2018. URL: http://mmdc-m.su/index.php/arkhiv-materialov/uchebnye-publikatsii/108-ostrye-allergicheskie-reaktsii (дата обращения: . ).
Полный текст лекции можно скачать по ссылке ниже.
Лечебно-диагностическая деятельность при острых аллергических реакциях у пациентов детского возраста
В работе рассмотрены основные причины, диагностическая деятельность и лечебная тактика соответственно клиническим рекомендациям МЗ РФ
Скачать:
| Вложение | Размер |
|---|---|
| курсовой проект студентки по актуальной теме. | 81.42 КБ |
| Презентация к защите курсовой работы | 1.08 МБ |
Предварительный просмотр:
Государственное бюджетное профессиональное образовательное учреждение Департамента здравоохранения города Москвы
«Медицинский колледж №5»
ЛЕЧЕБНО-ДИАГНОСТИЧЕСКАЯ ДЕЯТЕЛЬНОСТЬ ПРИ ОСТРЫХ АЛЛЕРГИЧЕСКИХ РЕАКЦИЯХ У ПАЦИЕНТОВ ДЕТСКОГО ВОЗРАСТА
по специальности 31.02.01 Лечебн ое дело
Допущена к защите
«25» января 2019г.
_____________/ Г.Г. Галкина/
СПИСОК СОКРАЩЕНИЙ
Аллергический контактный дерматит
Аллерген специфическая иммунотерапия
Биологически активные вещества
Форсированный выдох за секунду
Российская ассоциация аллергологов и клинических иммунологов
Функция внешнего дыхания
Хроническая рецидивирующая крапивница
ВВЕДЕНИЕ
Распространенность АЗ во всем мире постоянно возрастает во всех странах. В настоящее время около 30% населения планеты страдает АЗ, в России – от 17,5% до 30% (данные Института Иммунологии), что значительно выше данных официальной статистики в России, по которым распространенность АЗ на порядок ниже действительных, объективных данных. В целях повышения эффективности диагностики и лечения больных, в клинической практике необходимо использовать методы диагностики АЗ, направленные на распознавание состояний или установление факта наличия, либо отсутствия АЗ. Унифицированные подходы и систематизация методов, осуществляемых посредством сбора и анализа жалоб пациента, данных его анамнеза и осмотра, проведения лабораторных, инструментальных, и иных исследований, в целях определения диагноза и выбора лечебно-профилактических мероприятий, позволяет унифицировать оптимальные режимы лечебно-диагностического процесса и контроль за осуществлением этих мероприятий.
Актуальность исследования темы : аллергия — системное заболевание, и у большинства пациентов отмечается аллергические поражения различных органов. Более того, аллергия оказывает существенное негативное влияние на течение и прогноз любого заболевания человека, является причиной непрогнозируемых тяжелых, жизниугрожающих реакций на медикаменты, пищевые продукты и другие внешние воздействия. К таким заболеваниям относятся: поллиноз, аллергический ринит, аллергодерматозы (АтД, крапивница и ангиоотеки, АКД и другие), лекарственная и пищевая аллергия, инсектная аллергия и др.
Объект исследования: лечебно-диагностическая деятельность при острых аллергических реакциях
Предмет исследования: особенности диагностики и лечения острых аллергических реакциях у пациентов детского возраста
Цель исследования: изучить особенности лечебно-диагностической деятельности при острых аллергических реакциях у пациентов детского возраста
1. Подобрать и изучить нормативную документацию и научную литературу по теме
2. Проанализировать особенности диагностической деятельности
3. Обосновать лечебную деятельность при данной патологии
4. Составить список лекарственных средств, применяемых при лечении острых аллергических реакций
- Изучение источников информации
- Анализ полученной информации
- Описательный метод
- Сравнительный метод
ГЛАВА 1 ДИАГНОСТИЧЕСКАЯ ДЕЯТЕЛЬНОСТЬ ПРИ ОСТРЫХ АЛЛЕРГИЧЕСКИХ РЕАКЦИЯХ У ПАЦИЕНТОВ ДЕТСКОГО ВОЗРАСТА
1.1. Определение и классификация острых аллергических реакций
Острые аллергозы – болезни, в основе развития которых лежит повреждение тканей, вызванное иммунными реакциями с экзогенными аллергенами.
Аллергия ( др.-греч. ἄλλος — «другой, иной, чужой» и ἔργον — «воздействие»)— сверхчувтвительность иммунной системы организма при повторных воздействиях аллергена на ранее сенсибилизированный этим аллергеном организм, это реакция гиперчувствительности, запускаемая иммунными механизмами.
Термин «аллергия» введен в 1906 году австрийским педиатром Клеменсом Фон Пирке для характеристики гиперчувствительности организма, возникающей после контакта с антигеном.
Аллергические реакции проявляются с разной симптоматикой, и затрагивать могут как одну, так и несколько систем организма человека. Разнообразие форм аллергии объясняется типом гиперчувствительности и особенностями аллергенов.
Аллергены — вещества, преимущественно белковой природы, которые при попадании в чувствительный к ним организм вызывают аллергическую реакцию, приводящую к повреждению тканей и органов.
Гиперчувствительность — это свойство организма отвечать объективно воспроизводимыми симптомами или признаками, в ответ на экспозицию определенных раздражителей в дозах, к которым невосприимчивы здоровые.
Атопия — это индивидуальная или семейная предрасположенность к выработке IgE–антител в ответ на малые дозы аллергенов, обычно протеинов, и развитию таких симптомов как астма, риноконъюнктивит, или экзема.
В 1964 году Кумбсом, Джеллом, была разработана классификация 4-х типов аллергических реакций. В настоящее время выделяют 6 типов аллергических реакций, каждая из которых имеет свой механизм развития, и проявляется определенными клиническими проявлениями (табл.1)
Таблица 1 Классификация аллергических реакций
Бронхиальная астма, поллиноз, атопический дерматит, анафилактический шок
B- и Т-лимфоциты, макрофаги
Гемотрансфузионные реакции, лекарственная тромбоцитопеническая пурпура, СКВ, дерматомиозит
B– и Т-лимфоциты, макрофаги
Лекарственная лихорадка, гломерулонефрит, системная красная волчанка, ревматоидный артрит, аллергический дерматит, геморрагический васкулит
Специфические клоны T-лимфоцитов
бронхиальная астма, ринит
Аллергические реакции аутоантител
Комплекс антиген-антитело
(IgG, IgM)
АТ + клеточные рецепторы
Диффузный токсический зоб,
диабет, устойчивый к воздействию инсулина
Комплекс антиген-антитело
(IgG, IgM)
Хронические инфекции (туберкулез, вторичный сифилис, актиномикоз, лейшманиоз)
Условно выделяют 2 группы аллергенов: аллергены внешней среды — экзоаллергены и аллергены, образующиеся в самом организме, — эндоаллергены. В процесс аллергических реакций могут вовлекаться любые ткани и органы. Чаще страдают кожные покровы, респираторный и желудочно-кишечный. По скорости развития выделяют реакции немедленного, отсроченного и замедленного типов. Аллергия немедленного типа развивается в течение нескольких минут. Тканевые изменения при этом описываются термином острое иммунное воспаление. Аллергические реакции классифицируются по степени тяжести (табл.2)
Таблица 2 Классификация аллергических реакций по степени тяжести:
2) аллергический ринит
1) генерализованная крапивница
1) обострение бронхиальной астмы (астматический статус)
2) анафилактический статус
1.2. Этиопатогенез острых аллергических реакций
В ткани шокового органа или органа-«мишени», которой может быть кожа, бронхи, желудочно-кишечный тракт и т.д., появляются признаки аллергического воспаления. Центральная роль в реализации этих иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE),связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при ужалении и укусах насекомых. Лекарственная аллергия наиболее часто развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов (при этом следует учитывать риск перекрестной сенсибилизации к пенициллину и цефалоспоринам, составляющий от 2 до 25%). Кроме того, высока в настоящее время частота развития латексной аллергии.
Основной чертой аллергических реакций является зависимость их проявлений от наличия аллергенов. При исключении контакта с аллергеном заболевание, индуцируемое им, как правило, прекращается.
Необходимо четко дифференцировать понятия »аллерген», »гаптен», »антиген».
Антиген – это всякое простое или сложное вещество, способное при попадании в организм запускать иммунную реакцию и специфически взаимодействовать с ее продуктами –антителами или рецепторами лимфоцитов.
Гаптен – это простое химическое вещество, способное вызывать иммунную реакцию только после соединения с другими веществами (носителями).
Аллергены – это антигены и гаптены, вызывающие аллергические реакции (табл. 3).
Таблица 3 Основные группы аллергенов, вызывающие острую аллергию
Бытовые: пыль, перо подушки
Грибковые: мицелий и споры
Эпидермальные: шерсть и перхоть животных
Растительные: пыльца растений, семена
Пути поступления аллергенов в организм:
- Ингаляционный
- Энтеральный
- Контактный
- Инъекционный
Аллергические реакции возникают в организме лиц со сформировавшимся аллергическим фенотипом.
Этиологический фактор поллинозов – пыльца ветроопыляемых растений. Появление ее в воздухе характеризуется сезонностью, соответственно срокам цветения растений (табл. 4):
Таблица 4 Цветение растений
Деревья: сосна, береза, ива, ольха, орешник, дуб, ясень, клен
Конец мая – июнь (70-80% всех обострений)
Луговые и злаковые культуры: мятлик, пырей, лисохвост, тимофеевка, овсяница, рожь, пшеница, овес, реже: конопля, крапива, бобовые, сложноцветные
Сорняки: полынь, лебеда, василек, ромашка, марь, птармика
1.3. Клинические проявления острых аллергических реакций у пациентов детского возраста
Клинические проявления острых аллергических реакций разнообразны (табл. 5)
Таблица 5 Классификация и клинические проявления аллергических заболеваний
Затруднение носового дыхания или заложенность носа, отек слизистой оболочки носа, выделение обильного водянистого слизистого секрета, чихание, чувство жжения в глотке
Гиперемия , отек, инъецированность конъюнктивы, зуд, слезотечение, светобоязнь, отечность век, сужение глазной щели
Внезапно возникающее поражение части кожи с образованием резко очерченных округлых волдырей с приподнятыми эритематозными фестончатыми краями и бледным центром, сопровождающееся выраженным зудом. Сыпь может сохраняться в течение 1-3 суток, не оставляя пигментации
Внезапно возникающее поражение всей кожи с образованием резко очерченных округлых волдырей с приподнятыми эритематозными фестончатыми краями и бледным центром, сопровождающееся резким зудом. Возможны «подсыпания» в течение последующих 2-3 суток
Локальный отек кожи, подкожной клетчатки или слизистых оболочек. Чаще развивается в области губ, щек, век, лба, волосистой части головы, мошонки, кистей, дорсальной поверхности стоп. Одновременно с кожными проявлениями может отмечаться отек суставов, слизистых оболочек, в т.ч. гортани и ЖКТ. Возможен отек гортани. Отек слизистой желудочно-кишечного тракта сопровождается кишечной коликой, тошнотой, рвотой (причина диагностических ошибок и необоснованных оперативных вмешательств).
Острый стеноз гортани
Стеноз гортани проявляется кашлем, осиплостью голоса, удушьем, стридорозным дыханием, возможна смерть от асфиксии.
Артериальная гипотензия и оглушенность при нетяжелом течении, коллапс и потеря сознания при тяжелом течении, нарушение дыхания вследствие отека гортани с развитием стридора или бронхоспазма, боль в животе, крапивница, кожный зуд. Клиника развивается в течение часа после контакта с аллергеном (чаще, в течение первых 5 минут).
Таблица 6. Особенности клинических проявлений аллергических реакций
Особенности клинических проявлений
Воспалительное заболевание слизистой носа, характеризующееся эпизодическим нарушением назального дыхания. Характерно сезонное возникновение у больных однотипных клинических проявлений, чередующихся с межсезонными периодами ремиссий
- Затруднение дыхания через нос
- Зуд в носу
- Обильные водянистые выделения из носа
- Частое приступообразное чихание
- Снижение обоняния
- Риноскопия: отек, гиперемия или бледность слизистой оболочки носа
Воспаление слизистой оболочки глаза (конъюнктивы), вызванное аллергической реакцией
- Зуд, жжение и резь в глазах
- Слезотечение, светобоязнь
- Конъюнктива гиперемирована, отечна
- Отек век
- В тяжелых случаях отек и эрозия роговицы
- Поллиноз (50-90% случаев)
Ангионевро-тический отек (Отек Квинке)
Острое состояние, для которого характерно быстрое развитие локального отека слизистой оболочки, подкожной клетчатки и самой кожи
- Обусловленные высвобождением гистамина: отек горячий, гиперемированный, редко развивается быстро, не бывает фатальным, часто сопровождается крапивницей
- Обусловленные высвобождением брадикинина отек бледный, не зудящий, плотный, развивается в течение нескольких часов, может сохраняться до нескольких суток, не сопровождается крапивницей; возможен фатальный отек гортани; не эффективно введение ГКС и АГ
- Смешанные
Отек гортани, или (отечный ларингит), представляет собой быстро прогрессирующий процесс, локализующийся в горле, а точнее, на его слизистой оболочке. Такая отечность может возникнуть внезапно и имеет воспалительное или не воспалительное происхождение
- Охриплость голоса, »лающий» кашель
- Затрудненное дыхание
- Одышка инспираторного типа
- Цианоз лица
- Голосовое дрожание и бронхофония ослаблены
- Диффузное ослабление везикулярного дыхания
- Асфиксия (вплоть до летального исхода)
Это заболевание, характеризующееся более или менее распространенным высыпанием на коже зудящих волдырей, представляющих собой отек ограниченного участка, главным образом сосочкового слоя, кожи. Возможно повышение температуры тела до 37-38°. Максимальная продолжительность острой крапивницы от нескольких часов до 3-4 суток
- Зуд или жжение
- Тенденция к слиянию
- Бледно-розовый цвет
- Обратимость
Угрожающая жизни, остро развивающаяся системная реакция активизированного организма на повторный контакт с аллергеном, сопровождающаяся нарушением работы сердца, и приводящая к недостаточности кровообращения и гипоксии во всех жизненно важных органах
- Беспокойство
- Страх смерти
- Головокружение
- Боли в сердце
- Разлитые боли в брюшной полости
- Неукротимая рвота
- Чувство нехватки воздуха
- Удушье
1.4. Диагностика и дифференциальная диагностика при острых аллергических реакциях у пациентов детского возраста
Диагностика АЗ направлена на выявление причин (аллергенов) и факторов, способствующих формированию и манифестации АЗ. Основными принципами специфической диагностики АЗ является выявление аллергических АТ или сенсибилизированных лимфоцитов и продуктов специфического взаимодействия АГ и АТ. Для аллергических заболеваний характерно наличие типичных симптомов (табл. 6):
Таблица 6 Системные проявления при аллергических реакциях
Зуд, сыпь, отек, эритема
Зуд , слезотечение, отечность, гиперемия, образование корочек
Риноррея, зуд, заложенность, чихание
Свистящие хрипы, кашель,
Сдавление в грудной клетке, одышка
Тошнота, рвота, вздутие живота, диарея
Анафилаксия, обморок, слабость, смерть
Клинически значимые проявления для постановки диагноза:
- Корреляция анамнеза с этиологической ролью общеизвестных аллергенов Наличие положительных результатов тестирования, подтверждающих предварительный диагноз
- Обострения симптомов аллергии при повторной провокации аллергеном, и исчезновение / уменьшение симптомов при устранении аллергена
- Облегчение / устранение симптомов при патогенетическом лечении
Если эти признаки не выявляются, возможно, аллергия отсутствует, и следует пересмотреть диагноз. Основные этапы диагностики АЗ включают использование специфических и неспецифических методов обследования.
Неспецифические методы обследования:
- Сбор и анализ истории жизни и болезни
- Физикальное обследование
- Клинико-лабораторные методы
- Инструментальные методы
- Функциональные методы
Физикальное обследование при аллергических заболеваниях проводится по стандартной схеме и включает осмотр пациента, пальпацию, аускультацию, перкуссию, тонометрия и др., позволяющие оценить состояние больного и степень поражения различных органов и систем.
Неспецифические лабораторные методы обследования :
- Клинический анализ периферической крови
- Биохимический анализ крови
- Клинический анализ мочи
- Цитологическое исследование секрета, мазков или смывов из полости носа, слизистой конъюнктив и др.
- Общий анализ мокроты
- Бактериологический анализ мокроты и других выделений (секретов) со слизистых и кожи, по показаниям
- Исследование газового состава крови
- Ревматологические пробы
- Исследование гормонального профиля
- Вирусологические исследования
- Копрограмма
- Паразитологические исследования
Инструментальные методы исследования включают переднюю риноскопию, переднюю риноманометрию, эндоскопическое исследование (бронхоскопия) и др..
Передняя риноскопия является основным методом в диагностике аллергических и не аллергических поражений слизистой носа. Позволяет оценить цвет, отечность, пятнистость (симптом Воячека) слизистой носа, наличие полипов, искривления носовой перегородки и т. д.
Передняя риноманометрия позволяет оценить выраженность назальной обструкции, особенно при проведении провокационных назальных тестов и оценке эффективности фармакотерапии. Эндоскопическое исследование при аллергических заболеваниях применяются для уточнения диагноза, только по показаниям.
Функциональные методы исследования
Исследование функции внешнего дыхания проводится у больных БА и при подозрении на БА. Метод позволяет выявить и оценить степень бронхиальной обструкции и ее обратимость, оценить эффективность противоастматической терапии и динамику состояния пациента с БА, оценить результаты бронхомоторных провокационных тестов.
Специфические методы антиаллергической диагностики
Всех пациентов с подозрением на наличие АЗ рекомендовано направить на консультацию к аллергологу-иммунологу. Врачпроводит обследование, используя следующие методы:
- Сбор анамнеза
- Анализ пищевого дневника
- Кожные тесты с различными группами аллергенов
- Провокационные тесты
- Лабораторные методы in vitro
Сбор аллергологического, фармакологического, пищевого анамнеза начинают с анализа жалоб пациента и сбора анамнеза болезни. Аллергологический анамнез собирается по общепринятой методике, разработанной под руководством академика АМН СССР А.Д. у больных с АЗ (БА, поллиноз, АР и др) (прил. 1). Всем больным с реакциями на пищевые продукты рекомендовано ведение пищевого дневника для выявления провоцирующего аллергическую реакцию пищевого продукта.
Кожные тесты с различными группами аллергенов
С точки зрения доказательной медицины важно минимизировать объем обследования и не использовать аллергены, которые маловероятны как причина заболевания. При пыльцевой аллергии учитывать перекрестную реактивность для выбора тестируемой панели аллергенов. Это позволяет уменьшить дискомфорт для пациента и затраты на диагностику. Кожные тесты с различными группами аллергенов являются стандартом диагностики аллергии. Важно помнить, что кожные тесты с аллергенами проводят только в период ремиссии АЗ. В зависимости от способа введения аллергена используют различные методы постановки кожных тестов:
- Прик-тест (проба уколом) – основной метод кожного тестирования при специфической аллергодиагностике. Это наименее травматичный тест с минимальным количеством поступающего в организм аллергена.
- Скарификационные тесты – ставятся в случаях, когда нет возможности использования прик-тестов. Могут давать ложноположительные результаты
- Внутрикожные тесты – менее специфичны, чем скарификационные. Их применяют для выявления сенсибилизации к аллергенам бактериального, грибкового происхождения, медикаментам
- Капельные тесты
- Аппликационные тесты – в основном используются для диагностики контактного дерматита. Аллергены при аппликационных тестах применяют в чистом виде или в растворах, в концентрациях, не вызывающих раздражения кожи у здоровых людей.
Противопоказания для проведения кожных проб с аллергенами:
- Обострение основного заболевания
- В период острых интеркуррентных инфекционных заболеваний
- Туберкулез и ревматизм в период обострения процесса
- Аутоиммунные заболевания (СКВ, склеродермия, дерматомиозит, ревматоидный артрит и др.)
- Нервные и психические заболевания в период обострения
- Болезни сердца, печени, почек и системы крови в стадии декомпенсации
- Развитие анафилактического шока при кожном тестировании в анамнезе
- Злокачественные новообразования
- Первичные иммунодефицитные состояния
- Возраст до 3-х лет
Кожные тесты могут давать ложноположительные результаты (прил.2)
Дифференциальная диагностика острых аллергических реакциях
Необходимо дифференцировать крапивницу как самостоятельное аллергическое заболевание и как симптом системного заболевания, например системной красной волчанки, ювенильного ревматоидного артрита, дерматомиозита, ревматической лихорадки, псевдоаллергии.
Псевдоаллергические реакции, в отличие от истинной аллергии, развиваются при первом контакте с либератором, имеют прямо пропорциональную степень выраженности от количества либератора.
Таблица 6 Клинические различия истинной и псевдоаллергии
Сывороточная болезнь
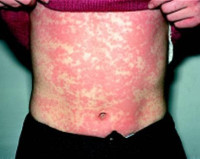
Сывороточная болезнь – это системная аллергическая реакция, развивающаяся при сенсибилизации к чужеродным белкам, поступающим в организм с сыворотками, вакцинами, компонентами крови, лекарственными препаратами. Заболевание проявляется полиморфной сыпью, ангионевротическим отеком, увеличением лимфатических узлов, лихорадкой, в тяжелых случаях – анафилактической реакцией. Диагностика предусматривает тщательный сбор анамнеза, анализ клинических симптомов и данных лабораторных исследований. Лечение включает купирование системных проявлений аллергии, использование антигистаминных препаратов, глюкокортикостероидов, противовоспалительных и седативных средств.
МКБ-10
Общие сведения
Сывороточная болезнь относится к аллергическим заболеваниям с иммунокомплексным типом реагирования, возникает в ответ на введение чужеродных сывороток, отдельных белковых фракций и некоторых лекарственных средств. При этом патологический процесс распространяется на различные органы и ткани организма, в том числе на кожные покровы, почки, сердечную мышцу, суставы. Повышенная чувствительность к вводимым парентерально вакцинам и сывороткам встречается примерно в 1-2% случаев лекарственной аллергии. Впервые заболевание было описано австрийским иммунологом Пирке в 1902 году.

Причины
Возникновение заболевания связано с парентеральным введением в организм чужеродных белковых компонентов и лекарственных препаратов, приводящих к развитию системной аллергической реакции. К самым частым причинным факторам относятся:
- Чужеродные белки сывороток, вакцин. Чаще это гетерогенные (приготовлены из крови иммунизированных животных), реже – гомологические (из сыворотки крови переболевших или иммунизированных людей) препараты. Аллергические реакции могут развиваться при введении противодифтерийной, противостолбнячной, противогангренозной, противоботулинической, антистафилококковой, противозмеиной сыворотки, антилептоспирозного иммуноглобулина и других препаратов, изредка – при использовании человеческих иммуноглобулинов и моноклональных антител.
- Некоторые лекарственные препараты: бета-лактамные антибиотики пенициллинового ряда, цефалоспорины, сульфаниламиды (клотримазол), цитостатики и некоторые нестероидные противовоспалительные средства, отдельные препараты, содержащие йод и бром.
К неблагоприятным факторам, повышающим вероятность развития сывороточной болезни и ее осложнений, относятся наследственная предрасположенность, в том числе выявление иммунологических маркеров – DR-4, B-13HLA-антигенов. Утяжеляет течение аллергии наличие сопутствующих заболеваний, сопровождающихся вторичным иммунодефицитом, а также прием некоторых медикаментов (например, бета-адреноблокаторов).
Патогенез
Для сывороточной болезни характерен иммунокомплексный тип аллергических реакций. При этом в ответ на первое введение вакцины или сыворотки в организме синтезируются специфические антитела, которые при повторном контакте с аллергеном образуют циркулирующие иммунные комплексы, которые фиксируются на внутренней стенке кровеносных сосудов. В дальнейшем патологический процесс приводит к активации комплемента; его компоненты (C3a, C4a и C5a) вызывают повышение проницаемости сосудов, привлекают к циркулирующим иммунным комплексам нейтрофилы, в результате чего развивается воспалительный процесс по типу системного васкулита. Наиболее часто отмечается поражение сосудов почек (почечных клубочков с развитием гломерулонефрита), а также коронарных и легочных артерий.
Симптомы сывороточной болезни
Клиническая симптоматика, как правило, появляется через 7-20 дней после внутривенного или внутримышечного введения чужеродного белка, входящего в состав вакцины, сыворотки, иммуноглобулина, или лекарственного препарата. Организм сенсибилизированных лиц реагирует на повторное введение антигена в более короткие сроки – уже через несколько часов-дней. Симптомы сывороточной болезни многообразны и зависят от вида вводимого препарата и его антигенной активности, реактивности иммунной системы, наличия сопутствующих заболеваний и других факторов.
Первые признаки заболевания можно заметить уже на 1-2-ой день после введения вакцины или лекарственного средства, что проявляется ограниченной гиперемией (покраснением), припухлостью или зудом в месте инъекции, появлением небольших высыпаний на коже. Через 1-3 недели после введения чужеродного белка развивается общая реакция организма с гипертермией до 39-40°C, увеличением лимфоузлов, изменениями на коже по типу крапивницы и отека Квинке, а также в виде скарлатиноподобной, папулезной, реже геморрагической сыпи, которая может распространиться по всему телу.
Патологический процесс при сывороточной болезни нередко распространяется на средние и мелкие суставы верхних и нижних конечностей (локтевые и лучезапястные, коленные, голеностопные, а также мелкие суставы кистей и стоп). При этом отмечается припухлость и болезненность, снижение объема движений в пораженных воспалительным процессом суставах.
Отмечается нарушение функции сердечно-сосудистой системы (из-за развития васкулита с поражением коронарных артерий), что проявляется длительными болевыми ощущениями за грудиной и в области сердца, одышкой при незначительной физической нагрузке, снижением артериального давления, тахикардией, общей слабостью.
Поражение эндотелия сосудов почек циркулирующими в крови иммунными комплексами приводит к развитию хронического воспалительного процесса в клубочках – гломерулонефрита, который характеризуется прогрессирующим течением с наличием вторичной артериальной гипертензии, распространенного отечного синдрома, почечной недостаточности.
В зависимости от тяжести выделяют несколько форм течения сывороточной болезни. Легкая форма встречается у 50% больных и проявляется незначительным нарушением общего самочувствия с субфебрильной температурой, локализованной сыпью, увеличением регионарных лимфоузлов. При среднетяжелой и тяжелой форме более выражено нарушение общего состояния (головные боли, лихорадка, снижение артериального давления, тошнота и рвота, диарея). При этом отмечается поражение кожных покровов всего тела, беспокоят боли за грудиной, в суставах и поясничной области, одышка, снижение и утрата работоспособности, а продолжительность заболевания составляет от 1 до 3 недель и более.
Осложнения
К осложнениям сывороточной болезни можно отнести развитие анафилактического шока в ответ на повторное внутривенное введение чужеродной сыворотки. Симптоматика проявляется внезапным снижением артериального давления и гипертермией, появлением судорожного синдрома, потерей сознания, самопроизвольным мочеиспусканием и дефекацией. При отсутствии своевременной неотложной помощи нередко наступает смерть больного. Значительно утяжеляет течение сывороточной болезни и появление признаков поражения внутренних органов с развитием миокардита и эндокардита, экссудативного перикардита, нефрита, энцефалита и менингита, синдрома Гийена–Барре и других заболеваний.
Диагностика
Правильный диагноз устанавливается в результате анализа анамнестических данных, проведения клинического осмотра и лабораторных исследований:
- Анамнез. Включает изучение сведений о перенесенных аллергических болезнях, наличия факта введения вакцины или сыворотки незадолго до появления симптомов аллергии.
- Клинический осмотр. Врач аллерголог-иммунолог выявляет характерные признаки сывороточной болезни: локальные изменения на коже вокруг места инъекции препарата, гипертермию, симптомы поражения внутренних органов, суставов и т. д. При необходимости назначаются консультации кардиолога, нефролога, ревматолога, инфекциониста.
- Лабораторные исследования. В крови могут выявлять признаки лейкоцитоза или лейкопении, относительный лимфоцитоз, нейтропению, иногда – увеличение количества эозинофилов и плазмоцитов, снижение числа тромбоцитов. В сыворотке крови нередко определяется повышение концентрации С-реактивного белка, увеличение АлАТ и АсАТ. В моче при поражении клубочков почек выявляется протеинурия, микрогематурия, появляются гиалиновые цилиндры.
- Аллергологические исследования. Чаще всего проводится определение концентрации циркулирующих иммунных комплексов, компонентов комплемента методами иммуноферментного анализа (ИФА), иммунодиффузии. Выполняется базофильный тест Шелли, определяются IgE антитела к антибиотикам пенициллинового ряда, проводится тест трансформации лимфоцитов и другие исследования.
Дифференциальная диагностика сывороточной болезни проводится с другими аллергическими заболеваниями, инфекциями, кожными заболеваниями, ревматизмом, гломерулонефритом.
Лечение сывороточной болезни
Конкретный план лечебных мероприятий составляется специалистом в области клинической аллергологии. В каждом случае он индивидуален, учитывает тяжесть течения, наличие осложнений, сопутствующих заболеваний, возраста пациента. Основные принципы лечения включают:
- Отмену проблемных лекарственных средств. Прекращение введения сывороток, препаратов пенициллинового ряда и других фармакологических средств, вызывающих повышенную чувствительность организма.
- Скорейшее выведение аллергенов. Рекомендуется проведение инфузионной терапии, прием большого количества жидкости, очистительная клизма, назначение слабительных и энтеросорбентов.
- Соблюдение гипоаллергенной диеты. Назначается кратковременная голодная пауза или разгрузочный день, затем проводится питание с исключением потенциальных аллергенов.
- Прием антигистаминных препаратов. При легком течении сывороточной болезни препараты назначаются внутрь, при среднетяжелой и тяжелой форме – парентерально.
- Глюкокортикоидные гормоны. Прием осуществляется в индивидуально подобранной дозе в течение 1-2 недель внутрь или внутримышечно.
При анафилактическом шоке проводятся мероприятия неотложной помощи с обязательной госпитализацией пациента в стационар и последующим наблюдением в течение 3-5 суток. Симптоматическая терапия назначается при наличии признаков поражения внутренних органов и суставов. Используются нестероидные противовоспалительные средства, антикоагулянты, диуретики, седативные препараты и т. д.
Прогноз и профилактика
При своевременном обращении к врачу-аллергологу и проведении адекватной терапии сывороточная болезнь в большинстве случаев заканчивается выздоровлением в течение 1-3 недель. При развитии тяжелых осложнений (анафилактический шок, почечная недостаточность, менингит и энцефалит, эндокардит и др.) прогноз ухудшается.
Профилактика основана на проведении разъяснительной работы среди населения, повышении качества производимых вакцин, сывороток, иммуноглобулинов, антибиотиков, ограничении в использовании препаратов на основе лошадиной сыворотки, улучшении оснащения медицинских учреждений средствами диагностики и оказания неотложной помощи при аллергических заболеваниях.
В статье использованы материалы:
http://www.krasotaimedicina.ru/diseases/allergic/serum-sickness
http://apteka.ru/catalog/nutrilon-pepti-allergiya-s-prebiotikami-smes-det-400-g_144205/