Лекарственная токсидермия
Ваш дерматолог

Токсикодермия
Дифференциальная диагностика
«Дифференциальная диагностика кожных болезней»
Руководство для врачей
под ред. Б. А. Беренбейна, А. А. Студницина
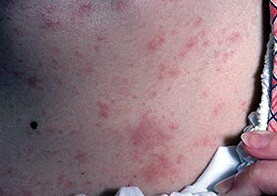
Токсикодермия (toxidermia) (синонимы: аллерготоксикодермия, токсидермия) — остро развивающиеся диссеминированные поражения кожи воспалительного характера, возникающие как результат воздействия аллергена, ввёденного внутрь организма (некоторые пищевые продукты, лекарственные препараты частой причиной токсикодермий являются следующие лекарственные препараты: антибиотики (пенициллин, стрептомицин, левомицетин, неомицин, тетрациклин и др.), сульфаниламидные препараты (норсульфазол, сульфадимезин и д.), витамины группы В (В1, B12) и др.
Клиническая картина токсикодермий отличается полиморфизмом проявлений (воспалительные пятна, папулы, уртикарные высыпания и др.). Воспалительные пятна разной формы и величины различных оттенков красного цвета располагаются диссеминированно по всему кожному покрову, обычно симметрично. В тяжёлых случаях пятнистые высыпания сливаются, в результате чего образуются участки эритемы диффузного характера. На эритематозном фоне могут появиться уртикарные высыпания, пузырьки и пузыри с прозрачным содержимым разной величины, при вскрытии и подсыхании которых образуются эрозии, корки. После регресса высыпаний развивается гиперпигментация. Сульфаниламидные препараты нередко вызывают развитие стойкой фиксированной эритемы. При приёме салицилатов чаще развиваются эритематозные и скарлатиноформные эритемы, барбитуратов – эритематозные, уртикарные, кореподобные и скарлатиноформные высыпания, мышьяка – сальварсанные эритродермии. Антибиотики могут вызвать эритематозные, узелковые, уртикарные, пурпурозные и буллёзные высыпания. Алиментарные токсические эритемы возникают у лиц с повышенной чувствительностью к некоторым пищевым продуктам (раки, крабы, некоторые сорта рыбы, земляника и др.). Они имеют пятнистый или уртикарный характер и, как правило, сопровождаются желудочно-кишечными расстройствами и лихорадкой.
Прогноз при лекарственных токсикодермиях в большинстве случаев благоприятный. Вместе с тем следует помнить, что повторные лекарственные эритемы опасны в связи с возможным развитием тяжёлых аллергических реакций и могут сопровождаться поражением внутренних органов (миокардиты, бронхиальная астма, гепатиты), слизистых оболочек и кожных покровов (синдромы Лайелла, Стивенса-Джонсона и др.).
От многоформной экссудативной эритемы инфекционно-аллергического генеза лекарственные эритемы отличаются отсутствием типичных кольцевидных элементов с западением в центре, формирующихся при быстром центробежном росте воспалительного пятна или папулы при многоформной эритеме и локализующихся преимущественно на конечностях, возникновением рецидивов в осенне-зимний период. Токсико-аллергическая форма многоформной экссудативной эритемы сама является разновидностью токсикодермии.
Бляшечный парапсориаз отличается от токсикодермии наличием слабо выраженной инфильтрации в основании эритематозных элементов, которые, таким образом, являются не пятнами, а бляшками. Для парапсориаза характерны скрытое шелушение, а также исключительно торпидное течение (иногда в течение многих лет), при этом обострения болезни не зависят от приёма лекарств.
Розовый лишай в отличие от лекарственной эритемы характеризуется эритематозно-сквамозными пятнисто-папулёзными элементами несколько вытянутой формы, располагающимися на коже туловища длинным диаметром вдоль линий Лангера, с шелушением в виде смятой папиросной бумаги. Высыпания при розовом лишае существуют в течение 6-8 недель и бесследно исчезают. Их появление не связано с приёмом лекарственных препаратов.
Розеолезная сыпь при сифилисе обычно не шелушится, не имеет тенденции к слиянию, не сопровождается зудом. В сомнительных случаях, а также при атипичных формах сифилитической розеолы (шелушащаяся, сливная, зернистая) решающее значение в диагностике имеют лабораторные исследования (РВ, РИФ, РИБТ, обнаружение бледной трепонемы), а также наличие других признаков сифилитической инфекции.
Другие статьи о токсикодермиях и их лечении:
О. Л. Иванов, А. Н. Львов
Кафедра дерматовенерологии СПбГМА
О. Л. Иванов, А. Н. Львов
О. Л. Иванов, А. Н. Львов
Конспект лекции для студентов лечебного факультета.
Кафедра дерматологии СПбГМА
Реклама, размещённая на сайте «Ваш дерматолог», является одним из источников его финансирования.
Наличие рекламы медицинских центров, лекарств, методов лечения, нельзя расценивать как рекомендацию владельца сайта к их посещению, приобретению или применению.
Последнее обновление страницы: 06.12.2014 Обратная связь Карта сайта
Представленная на сайте информация не должна использоваться для самостоятельной диагностики и лечения
и не может служить заменой очной консультации врача — дерматолога.
Классификация. Современные методы коррекции морщин, применяемые в косметологии.
Симптомы и лечение токсидермии
Токсидермия – одна из коварных разновидностей аллергического дерматита. Особенность заболевания заключается в том, что аллерген, поражая кожные покровы, не соприкасается с ними.
Вещество, провоцирующее реакцию, выбирает совершенно другой путь.
Определение
Токсидермия – острое воспалительное кожное заболевание, которое представляет собой аллергическую реакцию на попадание в организм сенсибилизирующего вещества.
Оно проникает посредством вдыхания, внутреннего приема и парентерального введения. Вещество-аллерген при заболевании попадает в кожу гематогенно.
Чаще всего причинами токсидермии становятся медикаментозные препараты и продукты питания.
Впервые название болезни введено Ядассоном, который отметил преимущественно лекарственное происхождение недуга в виде побочной реакции от приема того или иного средства.
В отличие от аллергического дерматита, вещество-аллерген при токсидермии не воздействует на саму кожу, а всасывается в кровь гематогенно.
Таков механизм ее поражения. Возможность реакции зависит от количества аллергена, времени его воздействия и антигенной активности.
По типу вещества-аллергена выделяют несколько разновидностей заболевания:
- Медикаментозная. Может развиться на фоне приема сразу нескольких средств, среди которых наибольшую опасность представляют антибиотики, барбитураты, сульфаниламиды, витамин В, фолиевая кислота и проч.
- Алиментарная. Развивается на фоне употребления некоторых продуктов. Реакция возникает на саму еду, на краситель, консервант, вещество, образующееся при хранении и др.
- Профессиональная. Возникает при воздействии промышленных химикатов, особенно с бензольными кольцами с хлором в составе.
- Аутотоксическая. Возникает из-за аутоинтоксикации продуктами нарушенного метаболизма при онкологии, лимфолейкозе, хронических болезнях ЖКТ и т. д.
Основные патологические механизмы
К факторам риска развития заболевания относятся:
- наследственность;
- нейроэндокринные нарушения;
- болезни органов ЖКТ;
- дисбактериоз;
- быстрый распад бактерий, вызывающих токсическую реакцию.
Побочные эффекты от лекарственной терапии по этиологическому признаку подразделяются:
- на токсико-метаболические;
- аллергические;
- инфекционные;
- нейрогенные;
- эффект отмены препарата.
Первые сопряжены с химическими и фармакологическими свойствами лекарства, передозировкой, продолжительностью приема и т. д. Аллергические реакции связаны с индивидуальной непереносимостью некоторых веществ.
Поступление в организм белковых или химических аллергенов активизирует иммунную систему.
Иммунологические реакции, которые протекают с повреждением кожного покрова при токсидермии, по типу течения и механизму развития подразделяются:
- на реакции гиперчувствительного немедленного типа;
- гиперчувствительность замедленного типа.
Для запуска немедленной реакции играет роль:
- концентрация специфичных антител;
- количество фиксированных антител на мембранах тучных клеток;
- соотношение между этими антителами.
В качестве примера немедленной реакции можно привести крапивницу, фиксированную эритему и многоформную эритему, возникающие в ответ на прием производных пиразолона и барбитуровой кислоты.
Замедленные реакции обусловлены:
Иммунная реакция на химикаты может протекать с повреждением кожного покрова по типу Т-цитотоксической реакции.
Клетки разрушаются при непосредственном контакте с клетками-агрессорами и выделением цитотоксинов.
Повреждение клеток вследствие токсического воздействия лекарств или аллергических реакций посылает аутоантигенный импульс, в результате чего образуются аутоантитела.
При определенных условиях такой комплекс усиливает повреждение клеток и тканей.
Видео: Как выглядят проявления на коже
Как проявляются симптомы
Болезнь возникает остро и характеризуется распространенными симметричными, мономорфными высыпаниями, в составе которых присутствуют любые первичные элементы за исключением бугорков. Высыпания могут сопровождаться зудом.
Инкубационный период длится до двадцати дней и дольше.
По типу высыпного элемента выделяют следующие разновидности заболевания:
- Пятнистая. Гиперемические, иногда пигментные пятна (под воздействием препаратов ртути, левамизола, золота и т. д.). Пятна расположены изолированно друг от друга, либо сливаются в большие эритемы. Самый распространенный вид.
- Уртикарная. Образуются волдыри. Развивается на фоне токсичного воздействия морфина, аспирина, алкоголя и т. д.
- Папулезная. Папулезные высыпания, в основном на локтях и коленах. Развивается под воздействием тетрациклина, тиамина.
- Пустулезная. Сопряжена с действием галогенов, витаминов группы В, лития. Проявляется в виде сыпи, образованной из пустул (гнойников).
- Буллезная. Распространенные пузыри, окруженные красной окантовкой. Возникает на фоне приема йода, барбитуратов.
По типу локализации выделяют:
- Фиксированная. Появляется в основном на лице и половых органах. Может быть вызвана сульфаниламидами, салицилатами, барбитуратами. Единичные или множественные округлые, большие, красные пятна. Цвет через некоторое время сменяется синюшным оттенком, после остается стойкая коричневая пигментация.
- Локализованная пигментная. Развивается на фоне приема гормональных противозачаточных первого поколения, препаратов от малярии.
- Узловая эритема. Поражает голени. Может быть вызвана салицилатами, гризеофульвином и проч.
Симптомы токсидермии примечательны тем, что у десяти пациентов с реакцией на одно и то же вещество могут проявиться абсолютно разные признаки. В этом и заключается коварство болезни.
В целом, симптоматика включает:
- высыпания различного характера (узелки, пузырьки, гнойнички и проч.);
- поражение слизистой губ и рта в виде гематом, язвочек и пузырьков;
- иногда поражается слизистая анального отверстия и гениталий;
- зуд, жжение, стянутость в пораженной области;
- слабость, недомогание, повышение температуры;
- бессонница, снижение аппетита, раздражительность.
В особо тяжелых случаях заболевание поражает внутренние органы, что требует немедленной госпитализации и интенсивного лечения.
Особенности проявления лекарственной формы
Симптомы лекарственной токсидермии включают папулезные, эритематозные или везикулярные высыпания. Папулезная сыпь концентрируется в пределах кожных покровов и слизистых, реже формируются эритематозные диффузные очаги.
Воспалительный процесс в районе слизистой губ и ротовой полости проявляется в нескольких формах: катаральной, геморрагической или пузырно-эрозивной.
Некоторые лекарственные препараты воздействуют в виде характерной только для них картины. Так, например, прием препаратов брома и солей йода может вылиться в угревую сыпь, либо в туберозную бромодерму (йододерму) – мягкие, сочные бляшки, возвышающиеся над кожей.
Одна из особо тяжелых форм токсидермии – синдром Лайелла (острый эпидермальный некролиз).
При таком состоянии появляется эпителий и эпидермис – процесс, похожий на выраженный ожог кожи и вовлекающий слизистую рта.
Некролиз представлен в виде синдрома ошпаренной кожи, предполагает омертвение и разложение тканей.
Этому процессу может предшествовать эритема и болезненность кожи. Процесс распространенный, сопутствуют ему ненапряженные пузырьки на коже и слизистых, которые проявляются в различных размерах.
Они вскрываются быстро, в дальнейшем меняясь алыми обширными эрозиями.
Даже незначительное прикосновение к коже приводит к легкому отслаиванию эпидермиса, который соскальзывает и свисает большими лоскутами.
Состояние оценивается как крайне тяжелое, параллельно сопровождается повышением температуры и токсикозом. Больные пребывают в коматозном состоянии, сердечная деятельность нарушается.
Опасен ли мокнущий дерматит у детей? Перейти по ссылке.
Существуют ли стадии заболевания
Симптоматика протекает по стадиям. Всего их три:
- Эритематозная. Возникает гиперемия кожи или обширные покраснения в различных местах. В области покраснения кожа отекшая и утолщенная.
- Везикулярная. На фоне покраснения образуются пузырьки с прозрачной жидкостью. К продолжительному дерматиту может присоединиться вторичная инфекция, и пузырьки становятся гнойными. После их вскрытия образуется эрозия.
- Некротическая. Предшествующая выздоровлению стадия. Образующиеся язвы покрываются коркой, пузырьки опадают, и на их месте появляется здоровый покров. После глубоких повреждений остаются рубцы.
Как выглядят осложнения
В осложненных случаях остаются рубцевидные изменения роговицы и конъюнктивы. Вместе с глазными симптомами образуются элементы эритемы и пузырьки.
Слизистая губ и рта отекает, появляется серозно-геморрагический экссудат. Далее присоединяется вторичная инфекция.
При тяжелом точении наблюдается повышение температуры, артралгия, признаки нарушения сердечнососудистой системы.
Что касается вышеупомянутого синдрома Лайелла, то ранее он говорил о 100% летальности. В настоящее время этот показатель снижен до 50%.
Синдром часто осложняется септическим состоянием.
Это молниеносная форма заболевания, протекает с интоксикацией и повышением температуры до 40 градусов. Поражаются все кожные покровы и слизистые, быстро происходит инфицирование.
Методы лечения
Лечение ориентировано на блокировку вещества, спровоцировавшего симптомы, и предполагает оперативный вывод его из организма.
- прием антигистаминных лекарств (Супрастин, Кларитин и др.), применение внутривенных препаратов, снижающих чувствительность (хлорид кальция, тиосульфат натрия);
- при аутотоксической и алиментарной токсидермии назначают очищающие клизмы, мочегонные и энтеросорбенты
- на пораженную область наносят противовоспалительные, противозудные и вяжущие мази, составы с оксидом цинка. При мокнущем поражении перед нанесением мази кожу обрабатывают зеленкой;
- при тяжелых поражениях используются гормональные мази;
- если токсидермия поражает внутренние органы, больного немедленно госпитализируют. Схема лечения выбирается в зависимости от состояния и степени тяжести. Проводится очищение крови посредством гемосорбции и фильтрации плазмы;
- в некоторых случаях назначаются антибиотики.
Какие причины возникновения риносинусита? Ответ тут.
Что делать при отечно-катаральном риносинусите? Нажимайте перейти.
Полезные советы
Немаловажное значение имеет профилактика. Одна из таких мер, которая позволяет снизить частоту обострений и предотвратить ухудшение состояния – выявление аллергена.
При первых проявлениях аллергии нужно обратиться к аллергологу, который назначит сдачу анализов на аллерген.
Пищевые и лекарственные аллергены исключаются довольно легко, чего нельзя сказать о профессиональной среде.
В последнем случае нужно соблюдать следующие меры:
- надевать респиратор и очки при работе с химикатами;
- носить плотную защитную одежду;
- соблюдать правила гигиены (мыть руки, менять одежду по завершении работы).
Для предотвращения аутотоксической токсидермии нужно внимательно относиться к любым проявлениям неблагополучия в организме. При любых недомоганиях следует обращаться к дерматологу и регулярно проходить обследования.
Все о лекарственной токсидермии
Это заболевание по праву может считаться самым каверзным из всех аналогичных недугов. Другие аллергические проявления обычно появляются у больного в результате соприкосновения кожи с аллергеном.
Здесь же ситуация иная. Лекарственная токсидермия поражает кожный покров человека, но путем не внешнего, а внутреннего воздействия.
Что это такое
Токсидермия, она же токсико — аллергический дерматит — это острое воспалительное заболевание кожного покрова. Иногда она может распространяться на слизистые оболочки.
Источником возникновения этой болезни могут служить несколько факторов, но чаще всего она появляется в результате побочной реакции на какой — либо лекарственный препарат.
Коварство лекарственной токсидермии заключается в том, что она начинает действовать изнутри и может вводить человека в заблуждение относительно природы своего происхождения.
Распространяется она очень быстро и если вовремя не начать лечение, может захватить довольно большие участки тела.
Причины появления
Это заболевание активизируется в результате попадания в организм вещества, который вызывает аллергию.
Это вещество может попасть различными путями:
- при вдыхании;
- через пищеварительный тракт;
- через внутримышечные и внутривенные уколы.
Этот аллерген в то же время является и токсином. Он попадает в кровь и начинает вызывать негативную реакцию. Этот токсин вместе с кровью распространяется по всему организму и вызывает на кожном покрове очаги воспаления.
Иногда токсидермию провоцирует длительное лечение какого — либо хронического заболевания.
Чаще всего она появляется в результате приема таких препаратов:
- антибиотиков (левомитицина, пенициллина, тетрациклина);
- сульфанимидными препаратами;
- некоторые витамины группы В;
- препараты, содержащие органический мышьяк и йод;
- хлорохин;
- ангиотрофин и другие.
Разновидности
Это заболевание бывает только двух видов:
- фиксированная — она появляется только на отдельных, как будто строго очерченных, участках кожного покрова и слизистых оболочек, не выходя за их пределы. Этот вид токсидермии лечится довольно легко;
- распространенная — это более сложная форма болезни, которая поражает обширные участки кожи и слизистой, а также может нанести вред некоторым внутренним органам.
Эти два вида в свою очередь тоже классифицируются по степени тяжести течения заболевания:
Видео: Как выглядит заболевание на фото
Особенности проявления симптомов
Особенность состоит в том, что симптомы лекарственной токсидермии, в результате приема одного и того препарата, у разных людей абсолютно разные. Но целая картина симптоматики выглядит одинаково.
Появление патологии характеризуется появлением папулезных, везикулярных или комбинированных высыпаний на кожных покровах или слизистой оболочке.
Довольно часто случается, что на фоне этих высыпаний появляются диффузные очаги воспаления или эритродермия (покраснение кожи, сопровождающееся сильным шелушением).
У каждого вида данной патологии есть свои индивидуальные симптомы:
- фиксированная — этому виду свойственно появление одного или нескольких пятен, четко очерченной формы. Они бывают круглые или овальные, в размерах каждое пятно может достигать 3 — 4 см., по центру каждого из них появляется небольшой волдырь. Через некоторое время они меняют свою окраску на более темную. Если фиксированная токсидермия появляется на слизистой, проявляется чаще всего просто высыпанием небольших волдырей. Не вызывает никаких болезненных ощущений;
- распространенная — уже понятно, что эта форма очень тяжелая. При ее наступлении поражаются внутренние органы, и наступает сбой в некоторых системах организма. Такая форма может привести к высокой температуре и даже коматозному состоянию. На кожных покровах появляются сильные очаги воспаления похожие на красный лишай или эритему.
К общим симптомам относится:
- жжение, зуд и чувство сухости и стянутости на месте очага поражения;
- повышение температуры тела (до 38 0 С), усталость, слабость, плохой сон;
- потеря аппетита, раздражительность;
- сбоями в работе сердечно — сосудистой системы;
- апатичное состояние.
Часто бывает что, если перестать принимать препарат — раздражитель, симптомы лекарственной токсидермии вскоре проходят. Но в некоторых случаях требуется длительное лечение.
Чем опасно данное заболевание
Лекарственная токсидермия не считается смертельно опасным заболеванием, но… При отсутствии лечения она опасна своими осложнениями.
Она может нанести непоправимый вред центральной нервной системе, явиться причиной коматозного состояния.
Но что гораздо хуже, на фоне данной патологии может развиться некролиз синдрома Лейнелла, а это часто чревато летальным исходом.
Степень тяжести его протекания во многом зависит от иммунитета человека и его физиологических особенностей. По этой причине ребенок выздоравливает дольше, чем взрослый человек.
Диагностика
Лекарственная токсидермия характеризуется нестабильностью симптомов.
Поэтому при первичном обследовании врач старается исключить такие заболевания как:
- краснуха;
- корь;
- скарлатина;
- прочие недуги, схожие по симптомам с токсидермитом.
Для этого больному назначаются такая диагностика:
- анализ крови и мочи на биохимию;
- анализ крови на ВИЧ и сифилис;
- с пораженного участка берется бактериальный посев соскоба;
- УЗИ, МРТ,КТ (делается при подозрении на поражение внутренних органов).
После того, как отметены прочие инфекции, врач назначает тесты на выявление аллергена. Такие тесты проводятся в лабораториях многих клиник. Когда выявлена причина заболевания, врач назначает лечение.
Каким должно быть лечение токсидермии? Подробности здесь.
Методы лечения лекарственной токсидермии
Самым главным в лечении лекарственно токсидермии — это прекратить поступление в организм вещества, вызывающего аллергию. Затем необходимо очистить его от токсина, устранить симптомы и укрепить иммунитет.
Чтобы сделать это врач назначает следующие процедуры:
- мочегонные лекарства, курс очищающих клизм;
- в курс лечения вводятся препараты, стимулирующие иммунную систему, а также антигистамины, такие как Супрастин или Тавегил;
- для обработки кожных покровов и слизистой назначаются мази и гели, в состав которых входит цинк. Они помогут снять зуд, а если высыпания мокнут, их предварительно нужно подсушить. Сделать это можно обработав их зеленкой;
- если очаги поражения на коже сильные, врач дополнительно может добавить гормональные мази;
- если патология задела внутренние органы, больного следует немедленно госпитализировать. В стационаре ему назначат плазмоферез и фильтрацию плазмы. Делается это для того, чтобы очистить сосуды от токсина;
- в некоторых случаях назначаются антибактериальные лекарства.
Профилактика
Чтобы застраховать себя от этого заболевания, следует знать, на какие вещества организм реагирует негативно. Для этого в профилактических целях нужно сделать тесты.
Зная эту информацию, человек сможет воздержаться от попадания в организм этого вещества. В крайнем случае, вовремя принять меры безопасности.
Следует внимательно читать инструкции перед приемом непроверенных лекарств.
Поскольку лекарственная токсидермия может появиться в результате вдыхания аллергена, следует:
- пользоваться респиратором и очками при контакте с химическими веществами. Испаряясь, они могут оседать на слизистой оболочке носа и рта;
- при окончании работы необходимо тщательно мыть руки горячей водой с мылом, принимать душ, лучше с хозяйственным мылом. Щелочь, входящая в его состав, не причинит коже вреда, но хорошо удалит возможные вредные вещества.
К своему здоровью нужно относиться с максимальным вниманием. Если есть поводы для беспокойства, нужно немедленно обратиться к врачу.
Что такое острый катаральный риносинусит? Смотрите в статье.
Нужна ли операция при полипозном риносинусите? Читать далее.
Полезные советы
При любой из форм лекарственной токсидермии следует придерживаться следующих рекомендаций:
- на время болезни не следует носить одежду из синтетической ткани. Она будет еще больше раздражать и без того воспаленную кожу. Лучше отдать предпочтение мягким натуральным тканям;
- чтобы лечение было более эффективным, надо правильно питаться. Исключить из своего рациона все аллергенные продукты, такие как цитрусовые и мед;
- мыться во время болезни лучше всего мягкой губкой, она не будет травмировать воспаленные участки;
- стирать одежду хозяйственным или детским мылом, и то и другое гипоаллергенно. Делать это можно не только время болезни, но и всегда. Так можно дополнительно обезопасить себя от обострения.
Основные виды токсидермии: нужно знать врага в лицо
 Токсидермия (или токсикодермия) – это обширное название, объединяющее различные по типу и структуре дерматиты аллергической и токсической направленности, преимущественно вызванные в результате попадания в организм веществ, наделенных острыми аллергическими свойствами, гематогенным или пероральным путем.
Токсидермия (или токсикодермия) – это обширное название, объединяющее различные по типу и структуре дерматиты аллергической и токсической направленности, преимущественно вызванные в результате попадания в организм веществ, наделенных острыми аллергическими свойствами, гематогенным или пероральным путем.
В силу разнообразия клинических проявлений может быть легко спутана с заболеваниями, обладающими схожей симптоматикой, например, корью, розовым лишаем, скарлатиной и прочими, благодаря таким общим сопутствующим признакам, как симметричные высыпания, увеличение лимфоузлов, повышение температуры тела, общее недомогание и неприятное ощущение зуда.
Выделяют три ее основные типы:
Давайте о каждом из данных типов поговорим более детально.
Лекарственная токсидермия: основные причины
Чаще всего развитие заболевания происходит вследствие гиперчувствительной реакции организма и приобретенной сенсибилизации на один из аллергических компонентов, который является непереносимым для организма. К таким препаратам-провокаторам в первую очередь относятся барбитураты, антибиотики, витамины, сульфаниламиды, кортикостероидные гормоны и даже антигистаминные вещества.
Также формирование лекарственной токсидермии возможно в результате долгого применения какого-либо медикамента, и в данной ситуации она развивается по типу парааллергической реакции. Это когда невосприятие организмом того или иного препарата обусловлено присутствием сопутствующих заболеваний, например, ангины или ревматизма, или же когда в результате его передозировки подавляется ферментная система, при которой происходит повреждения сосудов тканей и изменяется реактивность организма.
Иногда развитие болезни происходит вследствие идиосинкразии (реакция на неспецифические агенты-раздражители) к лекарственным компонентам. Проникая внутрь клеток кожи и тканей, аллерген образует соединения со структурами цитоплазмы, после чего попадает в плазму крови, вызывая симптоматику заболевания.
Базовая симптоматика заболевания
Клиническая картина характеризуется различного рода высыпаниями, к которым можно отнести эритематозные, папулезные и везикулярные (буллезные), которые возникают совместно с диффузными эритематозными очагами и эритродермами на коже и слизистых оболочках.
И самый интересный факт, что один и тот же лекарственный компонент может влиять на каждого человека совершенно по-разному, вызывая при этом отличающуюся морфологическую форму токсидермии.
Симптомами на оболочке рта и губах является катаральное геморрагическое проявление пузырно-эрозивного типа. К тому же, болезнь может локализоваться и на языке, деснах, и даже на губах, при этом имея разлитую картину поражения всей слизистой оболочки полости рта.
Для некоторых типов токсидермии, например, йодистой или бромистой (данные виды заболевания обусловливаются большим приемом соли йода или спиртового раствора йода), характерны такие высыпания, как угревая сыпь и туберозная бромодерма – мягкие немного возвышенные бляшки, покрытые гнойными корочками, после удаления которых открываются разрастания в виде бородавок.
Если заболевание было вызвано различного рода антибиотиками или же жаропонижающими препаратами, тогда клиническая картина может предстать в виде эритематозных шелушащихся пятен или волдырей. Пятнистая форма проявляется в виде нескольких или одиночных пятен, которые имеют размер около 3-5 см в диаметре, округлую форму, четкие границы и красноватый (немного позже синевато-багровый) оттенок в центре.
Встречаются случаи, когда медикаментозная токсидермия протекает одновременно с полиморфной экссудативной эритемой, которая характеризуется особыми симптомами, в частности резким лихорадочным состоянием и острыми высыпаниями в виде папул и пузырей на теле, в особенности в области кистей, ладоней, подошв, полости рта, половых органах и изредка на коже головы. Имея при этом ярко-розовый немного отечный оттенок, где центр имеет более синюшный цвет, а оболочка в виде кольца.
Папулезная форма имеет более отечные папулы синюшно-розового оттенка (реже красного) и с немного запавшей серединкой. А вот пузырный вид естественно преобладает наличием пузырей, которые, как правило, окружены зоной гиперемии и более отечные и сопровождаются лихорадочным состоянием, с болями в суставах и мышцах. К тому же, после вскрытия таких пузырей на коже появляются эрозии.
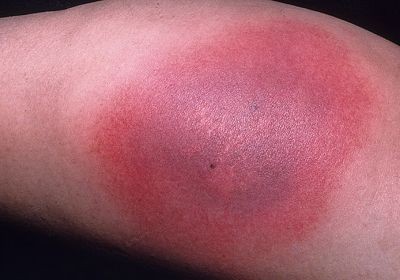
Фиксированная токсидермия — что ее вызывает?
Еще в 1894 году знаменитый французский дерматолог впервые дал название данному виду заболевания. Итак, это сульфаниламидная эритема, которая возникает чаще всего в последствии неконтролируемого приема сульфаниламидов, антипиретиков и анальгетиков, в результате чего на коже человека может появиться один или несколько гиперемированных эритематозных пятен диаметром от 2 см. до 5 см., как правило, имеющие округлые формы синюшно-бурого или даже сиреневого цвета.
Сопровождаются неприятными ощущениями зуда и жжения, иногда повышением температуры тела, и могут продолжаться в течение 20 дней.
После прекращения прием препаратов, провоцирующих данное явление, все воспалительные процессы в течение одной недели постепенно утихают, хотя пятно может оставаться на длительное время, приобретая при этом пигментный характер и коричневый оттенок. При рецидиве симптомы быстро возвращаются.
Симптомы данного типа токсидермии
Могут иметь место локализации, как на гладкой поверхности кожных покровов, так и на слизистых оболочках (рта и даже половых органов), а также в области заднего прохода. Очень редко встречаются случаи, когда она протекает без видимых воспалительных реакций, характеризуясь лишь небольшими пузырями. В таком случае поставить точный диагноз можно лишь тогда, когда врач установит возможную связь между такого рода высыпаниями и приемом возможных аллергенов, а также методом иммунологических проб, которые подтвердят чувствительность организма к возможному раздражителю.
Также к основным симптомам фиксированной токсидермии можно отнести значительные нарушения со стороны нервной системы, то есть сильная раздражительность, непредвиденные депрессивные состояния и прочее. Плюс повышение температуры тела, общая сильная утомляемость, слабость, разбитость, нарушение работы сердечно-сосудистой системы, печени и почек. Как правило, субъективные симптомы сопровождаются ощущениями зуда и неприятными, даже болезненными ощущениями кожи в месте поражения.
Синдром Лайелла: первопричины болезни
Одной из самых тяжелых форм токсикодермии является острый эпидермальный некролиз (состояние обваренной кожи) или синдром Лайелла. Это название еще в 1967 году ему дал английский врач, который исследовал данное заболевание, методом наблюдения за больными людьми и полученными данными других врачей того времени.
Заболевание делится на четыре этиологических группы:
1. Аллергическая реакция на инфекционный стафилококковый процесс, который чаще всего наблюдается у детей.
2. Аллергическая реакция на медицинские препараты.
3. Идиопатическая реакция, которая не имеет конкретных причин развития.
4. Форма, которая возникает вследствие комбинирования инфекции и медикаментозного лечения на фоне измененной иммунологической реактивности.
Ученые пришли к выводу, что данный вид заболевания развивается как определенная реакция организма на воздействие каких-либо лекарственных препаратов, которые больные принимают при различных заболеваниях. И чаще всего виновниками являются сульфаниламиды пролонгированного действия, антибиотики, жаропонижающие, такие как аспирин, анальгин и производные барбитуровой кислоты.
Многие лекарственные препараты, которые люди принимают во время болезней, например ОРВИ или пневмонии, могут оказывать на организм аллергические действия. В процессе исследований было установлено, что больные, которые страдают на такие аллергические реакции, как дерматиты, поллинозы, бронхиальная астма и прочее, имеют повышенную фибринолитическую активность и пониженную свертываемость крови, что способствует развитию сосудистых поражений в рамках данного эпидермального синдрома.
Методом иммуннофлюоресценции было доказано, что антиядерные и антимитохондриальные антитела в эпидермисе отсутствуют, также не было установлено никаких изменений содержания в крови иммуноглобулина. Это говорит о том, что происходит повреждение самих клеток, и данный синдром невозможно интерпретировать, как иммунодефицитный феномен.
Синдром Лайелла: фото проявлений
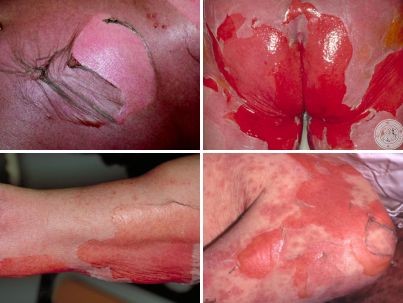
Базовая симптоматика состояния
Это заболевание, как правило, начинается крайне остро в период длительного приема лекарственных препаратов и повышения температуры тела до 40°С. Состояние больного в этот момент может быть крайне тяжелым с симптомами недомогания, сонливости, головной боли и боли в глазах, рвотой и поносом. А кожные высыпания уртикарного коревидного и скарлатиноподобного плана сопровождаются болезненными ощущениями и сильным зудом.
Высыпания в основном возникают на 2 день и имеют вид эритематозных пятен с ярко выраженным отеком, которые через время приобретают коричневатый оттенок и локализуются, как правило, в паховых и подмышечных складках, на шее, откуда быстро перебирается на весь кожный покров. После чего эпидермис кожи имеет свойство отслаиваться даже после легкого прикосновения, открывая при этом болезненную кровоточащую поверхность в виде эрозии. Причем такое сползание может наблюдаться не только на пораженной, но и на первый взгляд вполне здоровой коже.
На тех местах, где образовались такого плана эритемы, в последствии образуются уплощенные пузыри, которые очень легко вскрываются и имеют при этом большие поверхности в виде эрозии, которые в свою очередь ведут к обезвоживанию организма. Они отделяют обильный серозный экссудат, который при подсыхании на некоторых участках тела образует определенные корочки.
При вторичном присоединении инфекции отделяемый экссудат имеет свойство загнаиваться, при этом может возникнуть неприятный запах. Вынужденное положение больного вследствие острой болезненности и большой поверхности тела, покрытой эрозиями, чаще всего приводит к появлению язв в местах сильного давления: на лопатках, локтях и пятках, что соответственно препятствует хорошему заживлению ран.
Аналогичные изменения происходят и на слизистой оболочке губ, рта, которые сопровождаются гиперсаливацией и затрудненным глотанием, а также глаз и даже половых органов, что приводит к нарушению мочеиспускания.
Общее состояние больного крайне тяжелое, которое сопровождается повышенной температурой тела, ярко выраженным токсикозом, высоким показателем СОЭ, нарушением работы сердечно-сосудистой системы, иногда даже коматозным состоянием. Тяжесть течения болезни и ее исход в большей степени определяется характером лечения и сроками клинического диагноза. Также при очень тяжелой форме может наблюдаться отслаивание и отторжение ногтевых пластинок.
Замечено, что в крови отмечается сначала умеренный, а затем нарастающий лейкоцитоз. Если форма болезни переходит в тяжелую, тогда возможно развитие агранулоцитоза или панцитопении, что может закончиться летальным исходом.
Что такое токсикодермия (токсидермия), симптомы, лечение, фото
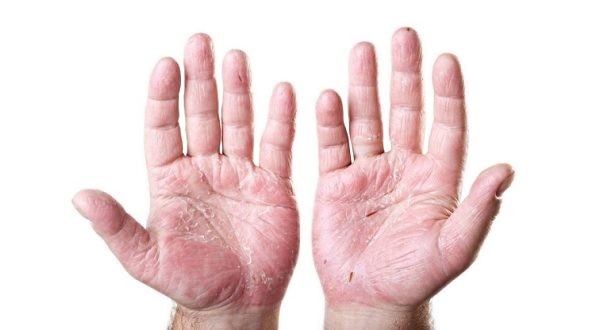
Кожное заболевание токсидермия (его также называют «токсикодермия», «токсический дерматит») по своим симптомам напоминает различные кожные болезни, в том числе и известную многим аллергию, поэтому, не обладая специальными медицинскими знаниями, поставить правильный диагноз очень сложно.
Главной особенностью заболевания считается то, что при аллергии кожа пациента входит в непосредственный контакт с вредным для организма веществом, а при токсидермии опасность подстерегает человека изнутри .
Враг проникает в организм через кровь вместе с лекарствами или через дыхательные пути, пищевод и уже оттуда начинает наступление на кожные покровы человека.
Что такое токсидермия
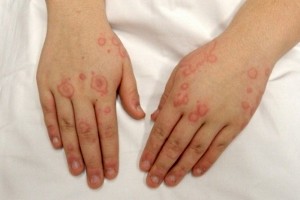 У токсидермии код по МКБ-10 (международной классификации заболеваний) — Т88.7. Болезнь считается острой, воспаление затрагивает как кожу, так и слизистые.
У токсидермии код по МКБ-10 (международной классификации заболеваний) — Т88.7. Болезнь считается острой, воспаление затрагивает как кожу, так и слизистые.
Различные по форме и цвету высыпания (папулы, волдыри и просто пятна), разнообразие участков кожи, захваченных воспалением (на руках, на ногах, на лице), значительно затрудняет диагностику. Разобраться, что это такое, по силам лишь специалисту.
Как следует из названия, главным виновником токсидермии становятся ядовитые вещества (токсины), в большинстве случаев – медикаментозного происхождения и нередко — смешанного.
Опасность ситуации в том, что вспышку болезни способен спровоцировать практически любой фармацевтический или пищевой продукт, находящийся «вне подозрений», а потому усыпляющий бдительность потенциального больного.
Причины возникновения
Аллергические заболевания – одна из примет времени. Число пострадавших от нее особенно быстро растет в крупных городах, так как именно в них больше всего различных рисков, опаснее, чем в других местах, окружающая среда.
Медицинская статистика обобщила основные факторы, провоцирующие болезнь. Это:
 медикаменты (любые – от обезболивающих до антигистаминных);
медикаменты (любые – от обезболивающих до антигистаминных);- продукты питания (в основном опасные для аллергиков шоколад, яйца, орехи, некоторые фрукты, а также продукты, в состав которых входят химические добавки – эмульгаторы, красители);
- средства бытовой химии (порошки и гели для стирки, лак, краски, клей, инсектициды, растворители);
- химические вещества , с которыми человек соприкасается на работе.
Отмечены случаи возникновения токсидермии после установки зубных протезов, на которые в организме пациента возникла реакция отторжения.
У новорожденных развитие заболевания идет, как правило, через органы пищеварения. У грудничка толчком к заболеванию может послужить какое-либо вещество, попавшее в его организм с молоком матери (лекарственное либо продуктовое).
Иногда заболевание развивается в результате использования наружного ряда лекарственных препаратов (не важно, являются они гормональными или нет) – к примеру, гидрокортизоновой мази или Фенистил-геля. Инструкцию по применению гидрокортизоновой мази найдете по ссылке.
О причинах появления и признаках токсидермии следующее видео:
Симптомы болезни
Симптоматика токсидермии довольно разнообразна. Заболевание могут сопровождать:
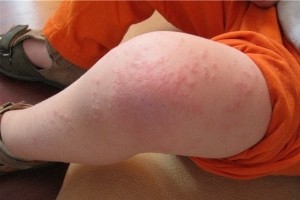 крапивница;
крапивница;- экзантема (так специалисты называют всё многообразие кожных высыпаний – папулы, пятна, изменения пигментации);
- эритема фиксированная (покраснение кожных покровов как результат расширения капилляров, с четко обозначенными границами);
- зуд;
- ухудшение общего состояния – слабость, озноб, высокая температура.
Что касается сыпи , то она начинает свое наступление на больного с туловища, а после переходит на другие части тела. Высыпания характеризуются симметричностью расположения.
Как правило, сделать вывод о том, какие именно лекарства виноваты в произошедшем, очень сложно.
Фото недуга
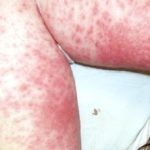
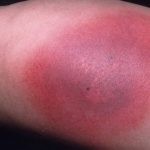
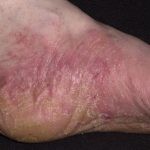
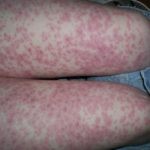
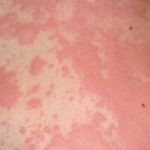
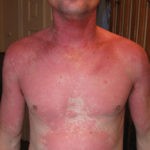
Стадии и формы
Стадии заболевания различают по степени тяжести:
- легкая (зуд и высыпания в виде крапивницы);
- средней тяжести (сильный зуд, эритемы, появление на коже пузырей, повышенная температура тела);
- тяжелая (высокая температура, рвота, высыпания занимают всё большую площадь кожных покровов, появляется угроза анафилактического шока).
Нередко токсидермия развивается как акнеформная, когда внешние ее проявления (угревая сыпь) могут быть признаками сразу нескольких заболеваний. Точный диагноз поставить может только специалист.
В зависимости от тех или иных симптомов различают несколько форм токсидермии:
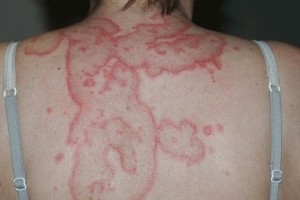 пятнистая – с высыпаниями в виде пятен, имеющих довольно четкие границы, с отеками, зудом, шелушением;
пятнистая – с высыпаниями в виде пятен, имеющих довольно четкие границы, с отеками, зудом, шелушением;- папулезная – с образованием остроконечных папул, сливающихся в бляшки и напоминающих по своей картине опоясывающий лишай (возможны осложнения, серьезное ухудшение состояния больного);
- узловатая – волдыри поднимаются над общей поверхностью кожных покровов в результате отека (для лечения используют негормональные мази);
- везикулезная – поражает ладони и подошвы, развивается как экзема, характеризуется шелушением, мокнутием, отеками;
- пустулезная — при этой форме заболевания образуются пустулы (гнойные прыщи вокруг которых кожа воспаляется, приобретая красный цвет), обычно воспаления сосредоточены возле сальных желез;
- буллезная – может развиться после использования пациентом анальгезирующих препаратов, опасные последствия иногда вызывают антибиотики, транквилизаторы, характеризуется высыпаниями в форме пузырей, длительность лечения – высокая, состояние может быть очень опасным, осложнения — вплоть до отека мозга (наиболее тяжелая форма буллезного дерматита – синдром Лайелла);
- бромодерма и йододерма – возникновение этих форм связывают с попаданием в организм препаратов, содержащих йод и бром (на кожных поверхностях образуются синевато-красные бляшки, которые сопровождают гноящиеся корочки, кожа сильно чешется).
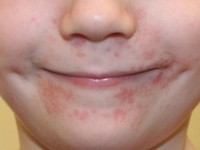 Если вас интересует лечение перорального дерматита на лице, а также его симптомы и профилактика, прочтите нашу статью.
Если вас интересует лечение перорального дерматита на лице, а также его симптомы и профилактика, прочтите нашу статью.
Примерное меню диеты при атопическом дерматите можно найти по ссылке.
Классификация
Виды токсидермии у взрослых пациентов и у детей классифицируются в зависимости от способа проникновения в организм вещества, провоцирующего начало заболевания: воздушным путем, с пищей, в результате инъекций или через кожные покровы.
Лекарственная (медикаментозная) токсидермия
Лекарственная токсидермия (ее также называют «медикаментозная») — наиболее распространенная из существующих видов.
Причиной заболевания становятся самые разные лекарственные средства (сульфаниламиды, кортикостероиды, антибиотики, барбитураты, антигистамины) и даже витамины (чаще всего – группы В и РР).
Абсолютно безобидными в этом плане специалисты называют глюкозу и физраствор.
Женщины подвержены заболеванию больше, чем мужчины, потому что к медикаментозным рискам добавляются еще и косметические – представительницы прекрасного пола красят веки, ресницы, губы и, даже обнаружив первые симптомы заболевания, интересуются (об этом свидетельствуют отзывы в интернете), можно ли красить волосы в подобном состоянии.
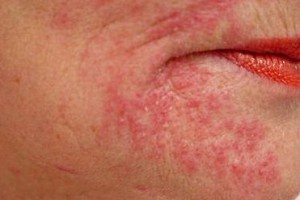 Ответ на такой вопрос может быть только индивидуальным, от лечащего врача, который лучше чем кто-либо знает состояние пациентки.
Ответ на такой вопрос может быть только индивидуальным, от лечащего врача, который лучше чем кто-либо знает состояние пациентки.
Лекарственная токсидермия иногда возникает на один препарат, иногда – сразу на несколько.
Особенно сложно проходит лечение у хроников, которым нельзя прерывать прием назначенных им лекарств, так как это будет представлять реальную угрозу их состоянию.
Профессиональная
Это заболевание диагностируется только у взрослых пациентов, оно наблюдается у людей, работающих с какими-либо химическими препаратами (соединениями никеля, хрома, кобальта).
Рекомендации врача в подобных ситуациях обычно сводятся к смене профессиональной деятельности. Действительно, воспалительные процессы, как правило, прекращаются, после того как исключается контакт с веществами-раздражителями.
В противном случае даже вылечившегося пациента рано или поздно ждет очередной рецидив заболевания. Традиционным способом лечения этого вида токсидермии является негормональная терапия.
Пищевая (ее также называют «алиментарная») токсикодермия является болезненной реакцией организма на различные продукты питания (в основном – на содержащие белки). Таких аллергентов сегодня выявлено более 120.
Если больному поставлен диагноз «пищевая токсикодермия», встает вопрос не только о лечении, но и о пересмотре принципов подбора пищи, о новом меню.
Интересно, что живущие бок о бок с нами братья наши меньшие также не избежали подобных проблем .
Ветеринары выявляют у некоторых из них алиментарный дерматит, виной которому – индивидуальная чувствительность пса к какому-то конкретному корму, и тоже рекомендуют переводить питомца (с целью выздоровления) на другую пищу.
Аутоинтоксикационная (аутотоксическая)
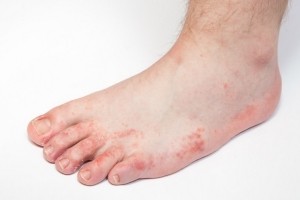 Этот вид заболевания связан с наличием у пациента каких-либо патологий (желудочно-кишечных, легочных и прочих), когда в ходе их лечения больной вместе с принимаемыми препаратами получает порцию веществ, являющихся для него аллергенами.
Этот вид заболевания связан с наличием у пациента каких-либо патологий (желудочно-кишечных, легочных и прочих), когда в ходе их лечения больной вместе с принимаемыми препаратами получает порцию веществ, являющихся для него аллергенами.
В организме нарушаются обменные процессы . История болезни, к сожалению, пополняется новыми страницами. Аутотоксическая токсидермия часто переходит в хроническую форму.
Диагностика
В диагностике токсидермии важное место отводится анамнезу – сбору сведений о том, чем пациент прежде болел, какими лекарственными препаратами и как долго пользовался, как было организовано его питание.
Дело в том, что визуального осмотра бывает недостаточно , да и анализы не гарантируют стопроцентно верного результата. Помимо анамнеза проводятся:
- гистологическое обследование;
- биопсия;
- бактериальный соскоб (чтобы исключить схожие по симптомам инфекции);
- анализ крови;
- анализ мочи;
- при необходимости – УЗИ внутренних органов.
Лечение токсикодермии у взрослых и детей
Лечение токсикодермии может продолжаться от нескольких дней до нескольких месяцев.
Задача № 1 – выявить причину болезни и устранить аллерген из жизни пациента.
Медицинские препараты
Лечение проводится комплексно. Из медикаментозных препаратов используются:
 для лечения легких форм – Солкосерил, Бепантен, Актовегин ;
для лечения легких форм – Солкосерил, Бепантен, Актовегин ;- если заболевание оценивается как среднетяжелое – Оксодолин, Фуросемид, Дюфалак ;
- при сильных воспалениях – средства, содержащие ксероформ, нафталан ;
- против зуда – Фенистил, Эриус (их назначают и детям, у них нет побочных эффектов);
- для санации воспаленных участков – Мирамистин .
При беременности исключительно врач подбирает пациентке лекарства, чтобы они были не только действенными, но и безопасными для будущей мамы и ее ребенка.
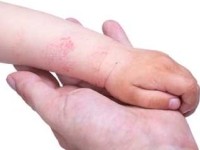 Причины, основные симптомы и признаки, а также фото атопического дерматита у детей представлены в этом материале.
Причины, основные симптомы и признаки, а также фото атопического дерматита у детей представлены в этом материале.
Хотите узнать, как лечить аллергический дерматит правильно? Полезные советы и рекомендации найдете в нашей публикации.
Средства народной медицины
Народные средства позволяют значительно улучшить состояние больного. Главное – согласовать лечение с врачом.
Люди, страдающие токсидермией, часто задают вопрос, можно ли мыться при этом заболевании . В традиционном представлении ванна и растирание полотенцем едва ли принесут облегчение.
Однако, если ее приготовить с использованием отвара из овса (200 г зерен в течение часа томят в литре воды на небольшом огне), вылив целебную жидкость в наполненную теплой водой ванну, это поможет избавиться от зуда.
Такие ванны рекомендуется делать через день при условии, что острая фаза заболевания благополучно пройдена. Ванны можно приготовить также с отваром ромашки или дубовой коры. После ванн кожу требуется увлажнить – лосьоном или кремом.
Для компрессов и аппликаций подойдут отвары зверобоя, крапивы, череды. Против шелушения эффективны масла – оливковое, персиковое.
Дополнит описание заболевания данное видео:
При токсидермии меню должно быть радикально пересмотрено. Из него исключают не только продукты, оказавшиеся «под подозрением» в случаях пищевого дерматита, но и вообще кушанья и напитки, которые могут раздражать слизистые и требуют усиленной работы по их перевариванию со стороны желудка и кишечника. Алкоголь, конечно, тоже под запретом .
 Вот что можно есть с пользой для здоровья:
Вот что можно есть с пользой для здоровья:
- мясо кролика и курицы;
- рыбу нежирных сортов;
- зелень – салат, лук, крапиву.
Из напитков подойдет минералка без газа, соки домашнего приготовления из местных (не экзотических) овощей и фруктов. Не рекомендуются кофе, чай, соки заводского производства и алкогольная продукция, даже самая некрепкая.
У беременных женщин диета еще более строгая, ведь им приходится беспокоиться не только о себе, но и о будущем ребенке.
Что касается грудничков, то для них молоко матери и употребляемые смеси должны быть на 100 процентов безопасны: доктор Комаровский подчеркивает, что в лечении любой формы дерматита диета всегда стоит на первом месте. Лечить токсидермию исключительно медикаментозно невозможно.
Профилактика токсико-аллергического дерматита
Многих проблем удастся избежать, в том числе и вероятности заболеть токсидермией, если пересмотреть свое отношение к лекарственным препаратам. Их доступность, простота в употреблении, надежда на быстрый результат стали причиной больших и маленьких неприятностей.
Приобретя новое лекарство (особенно, если оно рассчитано на длительный курс приема), убедитесь, что ваш организм реагирует на него нормально.
Если вы уже переболели токсидермией , держитесь подальше от выявленного аллергена, будь то какой-нибудь фармацевтический препарат или продукт питания.
 Чтобы оградить от неприятностей ребенка, вводите новые продукты в его меню с большой осторожностью, аккуратно используйте все медикаментозные средства, в том числе и такие, на первый взгляд, безобидные, как йод.
Чтобы оградить от неприятностей ребенка, вводите новые продукты в его меню с большой осторожностью, аккуратно используйте все медикаментозные средства, в том числе и такие, на первый взгляд, безобидные, как йод.
Кроме того, будьте к малышу внимательны: при появлении любой сыпи советуйтесь с доктором – это может быть как незначительным сбоем в работе организма, так и началом серьезного заболевания, которое надо лечить, не затягивая.
Понравилась статья? Поделись ей с друзьями: