Не проходит аллергия у ребенка
Не проходит аллергия у ребенка что делать
Что делать, если не проходит аллергия у ребенка?
Если у ребенка признаки аллергии носят постоянный характер, и симптомы аллергии все время возвращаются, не стоит отчаиваться и впадать в панику. Избавиться от аллергии вполне возможно, если придерживаться нескольких простых правил.
Установите причину аллергии.
Заболевание может не проходить, если аллерген, вызвавший его, изначально установлен неправильно. Выявление причины аллергии – первый шаг к полному выздоровлению.
Для этого необходимо сдать анализы на наличие аллергена и анализ на дисбактериоз. После чего, проконсультироваться с врачом иммунологом или гастроэнтерологом, который подберет правильное лечение и поможет в составление диеты и режима дня ребенка.
Ведите дневник ребенка.
Необходимо составить график введения продуктов в рацион ребенка, после чего тщательно записывать реакцию ребенка на ту или иную пищу.
В дневнике должна быть информация о том, как реагируют кожные покровы, желудочно-кишечный тракт и дыхательные пути на различные продукты, на смену температурного режима и окружающей среды.
У детей до 3 лет целесообразно пересматривать список продуктов-аллергенов 1-2 раза в год, так как с возрастом отношение ребенка к аллергии может меняться.
Следите за окружающей обстановкой.
Если это не пищевая аллергия, внимательно проследите за обстановкой, в которой находится ребенок:
- Постоянно проводите влажную уборку и избегайте накопления пыли. Пылевые клещи, пыльца некоторых растений, шерсть животных могут провоцировать появление аллергических реакций.
- Не допускайте перегрева и потения ребенка. Это способствует распространению кожных высыпаний и может затянуть процесс выздоровления.
- Регулярно проветривайте помещение, в котором находится ребенок, не допускайте в его присутствии курения.Целесообразно для ребенка, склонного к аллергическим реакциям, приобрести ионизатор воздуха.
Обеспечьте необходимый уход.
Ребенка, склонного к аллергическим реакциям, необходимо стараться оберегать от простудных заболеваний. Если же ребенок все таки заболел, необходимо особое внимание уделить дыхательным путям и носоглотке, чтобы не допустить их дальнейшей отечности и усугубления болезни.
При этом рекомендуется также соблюдать специальную диету, чтобы не спровоцировать распространения аллергических реакций.
Внимательно следите за регулярностью опорожнения ребенка, так как задержка стула усиливает проявление дерматических реакций и провоцирует высыпания на коже.
Выявите другие раздражители.
Учтите, что проявления аллергии у ребенка могут быть связаны с косметическими препаратами, используемыми для гигиены малыша, порошками и средствами, в которых стирается детская одежда, с косметикой, которой пользуется мать, и др.
Постарайтесь понемногу заменять такие средства другими (желательно натуральными), при этом наблюдая за реакцией малыша.
Наберитесь терпения!
К сожалению, аллергия не проходит ни за день, ни за неделю. Однако, детский организм способен «перерасти» болезнь и избавиться от неприятных симптомов со временем. Поэтому необходимо запастись терпением и постараться обеспечить для ребенка условия для скорейшего выздоровления.
16 мая, 2013 — 22:18 Автор: Геннадий Боткин
Что делать при аллергии у ребенка
При сильной аллергии обратитесь к пункту 2 статьи. Если вы знаете, что спровоцировало аллергическую реакцию у вашего малыша, сразу переходите к пункту 4. Что делать при аллергии у ребенка в зависимости от ее типа, расписано в нем. Если четкого представления нет, прочитайте весь материал – это инструкция к действию.
1. Определить тяжесть аллергической реакции
Если у ребенка сыпь, зуд наблюдаются на определенных частях тела и они не распространяются дальше; если есть чихание, слезоточивость и зуд глаз, то это легкая степень аллергии. При умеренной наблюдаются те же симптомы (сыпь, зуд), но с одним отличием: они не ограничены конкретными частями тела. При тяжелой аллергической реакции возможно наступление анафилактического шока, для которого характерны отеки глотки и гортани, боли, рвота, судороги, падение давления, потеря сознания.
2. Вызвать скорую помощь – вот что делать при сильной аллергии
До приезда скорой, врач которой сделает необходимый в этой ситуации укол адреналина, можно успокоить ребенка и уложить его так, чтобы все дыхательные пути были освобождены.
3. Выявить аллерген
По признакам аллергии нужно выяснить, что именно вызвало такую реакцию организма. Если основной симптом – сыпь или зуд, то, скорее всего, виноват «бытовой» аллерген, то есть то, к чему ребенок мог прикоснуться: шерсть животного, ядовитое растение, косметическое средство, ювелирное украшение.
Если беспокоят тошнота, боли в животе, газообразование и жидкий стул, аллерген попал внутрь через пищевод, то есть следует вспомнить, что ребенок ел и пил, какие препараты принимал за последние 2 суток (реакция может быть замедленной).
Когда все неприятные ощущения выпадают на долю глаз: зуд, покраснение, слезоточивость, отек – ищите аллерген среди растений (их пыльца аллергенна) или бытовых раздражителей (пыль, например).
Кашель, насморк, першение в горле – следствие аллергической реакции носоглотки и бронхов на ворс животных, пыль, споры, пыльцу.
4. Что делать при аллергии:
- кожной – прервать контакт с аллергеном, смазать место аллергической реакции антигистаминным гелем или мазью («Фенистил » гель. гидрокортизоновая мазь ), показать сыпь врачу;
- пищевой – исключить аллерген из питания ребенка или мамы, если малыш на ГВ, дать антигистаминный препарат («Эдем », «Эриус », «Зодак », «Фенистил ») согласно инструкции, обратиться к врачу;
- глазной – проветрить помещение, закапать противоаллергические глазные детские капли («Кромоглин », «Лекролин », «Опатанол »), посетить врача;
- респираторной – проветрить помещение, закапать в нос спрей («Бексоназе », «Флексоназе ») или дать антигистаминные препарат («Зиртек », «Кларитин », «Диазолин »), обследоваться у врача.
Поделитесь с друзьями!
а вот нам не помогает фенистил и вроде сыпит совсем мало сейчас,но началась жуткая сыпь на попе пятнами,подгузник на улиу только одеваем и то мы ими год одними и теми же пользуемся,а становится хуже,я адвантаном мазала,начало краснеть,я смыла сразу((((а педиатр у нас такая,что сама у меня спрашивает,а она одна у нас в городе,подскажите,что делать(((((
моему малышу 11 месяцев,у нас полторы недели назад по коленкой вылезло пятнышко в виде прыщиков,потом это пятнышко стало разрастаться и распростронятся по всему телу.были у дерматолога,поставила диагноз атопический дерматит, прописала смекту 3 дня фенистил и мазь .АЛергия не проходит уже третью неделю,ребенок на строгой диете,животных нет,через день мою полы,что делать я не знаю,подскажите
Главы книг
Вопрос/Ответ
Аллергия у детей
У моего 10-летнего сына пищевая аллергия на рыбу и мясо курицы и он страдает отеком Квинке. Есть ли надежда, что с возрастом это заболевание у него пройдет? Посоветуйте, пожалуйста, способы лечения.
как правило, можно говорить о том, что аллергическое заболевание пройдет, когда ребенок еще не достиг полового созревания, затем вероятность меньше. Мы рекомендуем проверить работу кишечника (дисбактериоз. глисты), так как чаще всего аллергические проблемы имеют кишечное происхождение.
Мест, где делают аллергопробы, много. Важно помнить, что аллергены надо определять в анализе крови из вены, причем анализ надо делать тогда, когда нет жалоб и признаков аллергии. иначе самый лучший анализ даст ложный результат. Положительным считается анализ, если аллерген дает максимальную реакцию в исследовании (например — 4+). Лучше использовать импортные тест-системы, но они дороги. Однако у детей в возрасте 1 года истинные аллергии встречаются только в 15% случаев. 85% — ложные аллергии, связанные, например, с резким введением прикормов и т.п. Об этом читайте на www.med2000.ru в статье Прикорм. Диатез (а так же, имеет смысл прочитать там же статьи Грязное молоко , Дисбактериоз. Запоры, Глисты ).
Моему сыну 1.9. У него не прекращается аллергия — щеки, лодыжки. В принципе аллергия не сильная, но она уже давно не проходит совсем. Обращались в районную поликлинику — аллерголог сказал аллергия на все коровье. Посоветовал перейти на козье молоко и кроликов, а также прописал курс Задитена. Мы так и сделали, прошел месяц — аллергия не проходит. Посоветуйте, как и где узнать на что у ребенка аллергия и как ее лечить.
Ответ: часто аллергические проявления являются следствием очагов хронической инфекции (глисты, лямблии. хламидии и др.), а также дисбактериоза кишечника. Если обследования на специфические антитела к различным аллергенам (IgE) не выявляет пищевой аллергии. нужно провести исследования, направленные на выявление дисбактериоза кишечника и перечисленных инфекций. Если Вы живете в Москве или Подмосковье можете проконсультироваться с кем-либо из врачей — консультантов сайта (информация — в разделе Наши врачи ).
Моему ребенку 5 месяцев, в полтора месяца она заболела ОРЗ и у нас выступила аллергия (серенькие кружочки с красной каемочкой), педиатр нас долго осматривала и не могла понять что это такое. Это повторилось недавно, когда у нас была температура. Педиатр сказала, что это вирусная аллергия. Что это такое? С чем она может быть связана? Можно ли от нее как-то избавиться? Нужно ли сдавать какие-то анализы? и где это можно сделать?
У ребенка педиатр подозревает глисты, но так как в анализе их не обнаружили, то назначать лечение он не рекомендует. Я читала, в частности и у Вас, что можно провести профилактический курс лечения декарисом и вермоксом, я за такой профилактический курс, но. Помню, в подростковом возрасте мне давали декарис и после этого мне было плохо, да и побочных эффектов там много написано. Не опасно ли будет его применение для ребенка 1,5 лет — 25 мг? Что делать, если ребенку станет плохо от этого лекарства? При применении этого лекарства взрослыми, как долго потом нельзя за руль садиться? И еще вопрос, обнаружили аллергию на молоко, не рекомендуют давать молоко и сыр, а вот про кефир, йогурт и творог я забыла спросить. Можно ли их давать при молочной аллергии?
Анализы на яйца глист и т.п. только в 20% случаев обнаруживают яйца глистов, а в 80%, когда глисты есть — анализ отрицательный. Побочные эффекты, описанные в аннотации, в большей степени имеют отношение к длительным курсам декариса. Однако отмахиваться от Вашего опыта, конечно, не стоит, хотя он может быть связан, например с эффектом — смертью глистов и, как следствие — усилением интоксикации, моторики и т.п. Применение 25мг не опасно однократно с повтором через 2 недели. Еще надо пропить 3 дня вермокс. Побочные эффекты от применения препаратов (боли в животе, тошнота, повышение температуры и т.д. должны пройти в течении суток). Противопоказаний для вождения нет. При аллергии на белок молока давать нельзя никакие молокопродукты, кисломолочные. Другой вопрос — есть ли аллергия, так как анализ надо сдавать в то время, когда нет жалоб, иначе он будет ложноположительный. Об аллергии к молоку, Лактазной недостаточности читайте в одноименных статьях, а так же в статье Прикорм — Статьи
Альтернатива гормональным препаратам в лечении атопического дерматита
Кортикостероиды могут вызывать атрофию кожи, особенно на лице, а применение местных антибиотиков чревато формированием устойчивости бактерий и развитием аллергии. Поэтому специалисты — дерматологи часто рекомендуют негормональный препарат на основе активированного пиритиона цинка — крем «Скин-кап». Его использование для наружного лечения атопического дерматита и диатеза возможно начиная с 1 года, а побочные действия, характерные для гормональных препаратов и местных антибиотиков отсутствуют. При этом противовоспалительный эффект «Скин-кап» не уступает гормональным препаратам, а антибактериальное и противогрибковое действие позволяет нормализовать микрофлору кожи, снизить риск присоединения инфекции.
Болдырева Наталья Вадимовна, кандидат медицинских наук
Аллергические риниты у детей
Энциклопедии. Лекарств | Анализов | Инфекций | Секса | Вопросов | Терминов | Норм | Аллергии | 03 | Другие | Косметология | Рецепты |
Страницу лучше просматривать при среднем размере шрифта
Избранные статьи
Какие каши можно годовалому ребенку
Какие продукты и блюда включать в меню годовалого ребенка? Позади далее.
Почему новорожденные много плачут
Почему новорожденный плачет? Большинство далее.
Ребенок 1год 2 месяца чему надо учить
Развитие ребенка 1 год 2 месяца Физическое развитие далее.
Кашель у ребенка в 4 месяца лечение
Как лечить кашель далее.
Популярные статьи
Сколько по времени кормить грудного ребенка
Сколько по времени кормить ребенка грудью Казалось бы, существует такое огромное количество советов и рекомендаций по грудному вскармливанию, что вопросов.
Шелушение кожи рук ног детей
Шелушение кожи на руках и ногах Кожа рук и ног ежедневно подвергается самым серьезным испытаниями, контактируя с горячей.
Меню малыша в 8 месяцев
Примерное меню ребенка 8 месяцев: какие продукты можно давать малышу в этом возрасте Питание ребенка тесно связано с его развитием. С 8 месяцев ребенка.
Хроническая аллергия у детей и взрослых
Хроническая аллергия — непроходящий тип аллергической реакции с симптоматикой со стороны кожи, слизистых оболочек или дыхательных путей. Отличается не наступлением ремиссии, постоянными проявлениями в вялотекущей форме.
 Опасности для жизни не представляет (если присутствует лечение и нет осложнений), но качество жизни с постоянной зудящей сыпью, заложенным носом, ринитом, кашлем, чиханием оставляет желать лучшего.
Опасности для жизни не представляет (если присутствует лечение и нет осложнений), но качество жизни с постоянной зудящей сыпью, заложенным носом, ринитом, кашлем, чиханием оставляет желать лучшего.
Кроме того, из-за выраженных признаков нарушается сон и пациенту нужно вести определенный образ жизни, чтобы не контактировать с триггером и не нагружать иммунную систему.
Главное, что нужно знать – хроническую аллергию может вылечить только врач, существует множество нюансов и подводных камней, каждый пациент уникален.
Поэтому не стоит пытаться излечиться самостоятельно в такой непростой ситуации, нужно обращаться к специалистам.
Кое-что пациент может сделать сам, об этом наша статья.
Симптомы постоянной аллергии могут появляться со стороны какой-либо одной системы организма или же совмещаться:
- поражения дыхательных путей (аллергический бронхит, ринит). Признаки болезни: заложенность носа, прозрачные слизистые выделения, чихание, кашель, проблемы с дыханием, отек, головная боль;
- кожные дефекты. Сыпь разного характера, зуд, шелушение кожи, покраснение.
При ослабленном иммунитете сопровождается вялостью, быстрой утомляемостью и гипертермией.
Хронические аллергодерматозы
 К этой группе заболеваний относят атопический дерматит, крапивницу, экзему. Заболевание поражает поверхность кожи, причиняя дискомфорт и провоцируя симптоматику со стороны нервной системы.
К этой группе заболеваний относят атопический дерматит, крапивницу, экзему. Заболевание поражает поверхность кожи, причиняя дискомфорт и провоцируя симптоматику со стороны нервной системы.
Атопический дерматит и крапивница чаще всего проявляются в раннем возрасте (с рождения). Проблемы носят наследственный характер и возникают вследствие контакта с пищевым аллергеном.
Для лечения у взрослых и детей применяются антигистаминные, гормональные, абсорбирующие препараты. Дозировка и длительность приема определяются индивидуально.
Также рекомендуют различные не медицинские средства по уходу за кожей, например, липидовосстанавливающие бальзамы. В отдельных случаях, если выражены симптомы со стороны нервной системы и зафиксировано нарушение сна, дополнительно используют седативные препараты.
Дерматиты чаще всего возникают, как результат тактильного контакта с аллергеном или употребления его в пищу. Поэтому следует внимательно относится к выбору таких товаров:
- средства личной гигиены (зубные пасты и щетки, мыло, шампунь, кремы и масла, детские подгузники);
- бытовая химия (стиральные порошки, пятновыводители, кондиционеры для белья, средства для мытья посуды);
- детские игрушки — должны быть сертифицированы и не содержать вредных составляющих;
- одежда и постельное белье (предпочтительно неокрашенные лен и хлопок, не рекомендуют натуральную шерсть и пуховые наполнители).
Рекомендована строгая диета не только исключающая аллергенные продукты, но и запрещающая пищу, сложную для переваривания (жирное мясо, жареные и копченые блюда).
Опасность хронических аллергических дерматитов заключается в том, что при отсутствии должного лечения, болезнь прогрессирует и может стать причиной развития других заболеваний, занесения инфекции через поврежденный кожный покров.
Атопический дерматит, начавшийся в младенческом возрасте, чаще всего проходит в период 3-5 лет, когда детская иммунная система наладится и окрепнет.
Аллергический ринит
 Проблема очень распространена среди взрослого населения и у детей мужского пола после 5-ти лет. В подростковом возрасте наблюдается значительный рост процента заболевших.
Проблема очень распространена среди взрослого населения и у детей мужского пола после 5-ти лет. В подростковом возрасте наблюдается значительный рост процента заболевших.
Аллергия с четко отслеживающимся наследственным фактором. Для лечения проводят применение антигистаминных препаратов и аллергоспецифической иммунотерапии. Облегчить состояние пациента помогут такие советы:
- избегать контакта с аллергеном;
- в период цветения растений носить марлевую повязку и как можно реже находится на улице, особенно в солнечное время суток;
- дома избавится от вещей, накапливающих пыль (мягкие игрушки, ковры), подушек и одеял с натуральным пухом, шерстью;
- ежедневно проводить влажную уборку и проветривание;
- своевременно стирать подушки и одеяла;
- избегать контакта с животными и птицами, зоотоварами для кормления;
- с осторожностью выбирать косметические средства, особенно парфюмерию;
- лекарства принимать только после консультации с врачом;
- после возвращения с улицы мыть открытые части тела (лицо, шею, руки);
- следить за влажностью в помещении.
Курение и жизнь в мегаполисе с сильно загрязненным воздухом провоцируют заболевание, делают симптомы более выраженными. Кроме насморка, отечности слизистой оболочки, чихания, наблюдается головная боль, кашель и заложенность носа.
В особо тяжелых случаях, когда аллергическая природа болезни совмещена с искривлением перегородки носа (30% случаев круглогодичного ринита), прибегают к хирургическому исправлению дефекта.
Заболевание опасно из-за развития таких осложнений (при отсутствии правильного лечения):
- снижение обоняния, аппетита и чувствительности вкусовых рецепторов;
- образование полипов;
- постоянное дыхание через рот, храп;
- нарушение сна;
- хронический отек чреват носовыми кровотечениями;
- распространение на слуховые трубы и носовые пазухи обозначится тугоухостью, заложенностью и шумом в ушах, тупой болью в области лба.
Методы определения аллергена и группы препаратов для лечения
Для того, чтобы терапия была эффективной, необходимо не допустить повторного контакта с аллергеном. Триггер может долгое время оставаться незамеченным и провоцировать обострения. Для выявления причины атипичной реакции применяют такие способы:
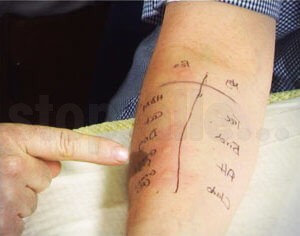
- ведение пищевого дневника. При подозрении на источник аллергии среди продуктов питания, советуют письменно фиксировать съеденные продукты и реакцию на них. Первые 2-3 дня стол очень скудный и состоит из самых безопасных продуктов (рис, кефир, отварная телятина, кролик, фрукты и овощи бледного цвета). Начиная с 3 дня можно по одному вводить другие ингредиенты блюд (1 продукт в 3 дня). Если атипичной реакции нет, продукт закрепляется в меню, если есть — исключается. Начинать стоит с наименее опасной еды;
- аллергопробы:
- скарификационный метод — кожная проба, позволяющая оценить до 20 триггеров одновременно. Поверхность кожи нарушается и заносится аллерген, наблюдения выявляют реакцию иммунной системы или ее отсутствие. Не применяется до 3-х лет;
- прик-тесты — способ аналогичен предыдущему лишь с той разницей, что материал заноситься не на оцарапанную поверхность, а методом прокола;
- аппликационная проба — заключается в прикладывании 2-х повязок из марли: 1-я с нанесенным аллергеном, 2-я — контрольная, с физраствором. Фиксируются на 30 минут и производится осмотр;
- лабораторный анализ крови — проводится с определенной врачом группой реактивов, заключается в исследовании общего количества иммуноглобулинов Е, составлении иммунограммы и определении специфических антител;
- провокационные пробы — метод стационарной диагностики, применяется в последнюю очередь при сложных протеканиях болезни.
 Диагностика непроходящей аллергии очень сложная из-за схожести симптомов с другими кожными или инфекционными заболеваниями.
Диагностика непроходящей аллергии очень сложная из-за схожести симптомов с другими кожными или инфекционными заболеваниями.
Если лечение насморка и кашля противовирусными, антибактериальными средствами не помогает, постоянно заложен нос, чихание не проходит — это подозрение на влияние аллергена и следует обратиться к аллергологу, а не терапевту.
Постоянная аллергия требует длительного лечения и исключения всех факторов риска. Система терапевтических мер будет базироваться на антигистаминных препаратах, а остальные (гормональные, седативные, абсорбенты) назначаются по ситуации и зависят от симптомов, наличия или отсутствия сопутствующих болезней, осложнений.
Хроническая форма аллергии нуждается в строгом выполнении рекомендаций врача и своевременном лечении, лишь при таких условиях можно добиться ремиссии. Нельзя забывать и об изменении способа жизни: здоровое питание и другие профилактические меры — важный компонент системы искоренения болезни.
Сколько длится аллергия у грудничка
Только попав в этот мир, новорождённый обладает слабым и не до конца сформированным организмом, на работу которого могут отрицательно влиять многие внешние факторы. Некоторые детки с рождения обладают сильным иммунитетом, но большинству приходится сталкиваться с различными трудностями, пока их иммунитет не окрепнет. Одной из самых распространённых проблем малышей до года является аллергия.
Аллергическая реакция у новорождённых может возникать на шерсть домашних животных, пыльцу цветов, химические составляющие чистящих средств, средств детской гигиены (шампуней, гелей), компоненты детских кремов, лосьонов, присыпок, парфюмерии и косметических средств мамы и т.п. Но в 95% случаев аллергия у новорождённых появляется из-за пищи.

Если малыш находится на грудном вскармливании, то аллергены могут находиться в той пище, которую употребляет мать. Если он уже на прикорме, то отрицательная реакция у организма может возникнуть из-за компонентов еды, которую дают ребёнку.
Кормящей матери необходимо много полезных витаминов и микроэлементов. Её организм должен в достаточном количестве получать мясо птицы, рыбы, молочные продукты, фрукты, овощи. Но стоит минимизировать потребление или вообще лучше отказаться от фруктов и овощей яркого оранжевого и красного цвета (свёклы, цитрусов, помидор, клубники и др.), рыбьей икры, орехов, шоколада, продуктов с консервантами, красителями и большим содержанием сахара.
Если ребёнок находится на искусственном вскармливании, то аллергеном может выступать белок коровьего молока в составе смеси. В этом случае необходимо заменить смесь специальной гипоаллергенной.
Аллергия во время прикорма может быть следствием, как неправильной дозы продукта, так и его индивидуальной непереносимостью. Так что аллерген необходимо исключить из рациона ребёнка, а через некоторое время попробовать снова ввести его в небольшой дозе, внимательно наблюдая за реакцией детского организма.
Проявление аллергии у грудничка
Основными признаками аллергии являются
- Красные пятна на коже.
- Опрелости в области паха.
- Шелушения.
- Отёчность
- Насморк, чихание, кашель, слезоточивость глаз.
- Срыгивания, рвота.
- Колики, повышенное газообразование.
- Диарея или запор.
- Отёк Квинке.
- Бронхоспазм.
Если у ребёнка стал сиплым голос, появился кашель, а дыхание стало затруднённым – то всё это могут быть признаки опасного заболевания – отёка Квинке, при котором отекают внутренние слизистые оболочки. В такой ситуации ребёнку требуется неотложная помощь врачей. Обязательно обратиться к педиатру нужно в случае, если признаки аллергии долго не проходят, даже если они не беспокоят малыша.
Лечение аллергии
Основа лечения аллергии – выявление и исключение влияния на малыша аллергена. Справиться же с симптомами аллергии помогут специальные таблетки, мази, капли, гели. Не стоит их выбирать по совету знакомых. Любое лекарство грудничку должен назначать педиатр или аллерголог.
При аллергии назначают такие группы лекарств:
- Антигистаминные препараты в виде сиропов и капель, устраняющие внешние симптомы аллергии, снимающие зуд. К ним относятся Фенистил, Зиртек, Зодак, Лоратадин, Диазолин.
- Антигистаминные гели и мази – Псилобальзам, Фенистил. Они уменьшают покраснения, снимают зуд.
- Сорбенты – Энтерсгель, Смекта. Они выводят токсины из организма, борются с диареей.
- Пробиотики (Линекс, Бифиформ) и Ферменты (Креон), предназначенные для налаживания работы желудочно-кишечного тракта.
- Гормональные мази (Флуцинар, Элоком). Их стоит использовать лишь в крайних, тяжёлых случаях.
Через какой промежуток времени проходит аллергия у грудничка
Можно понять тех родителей, которые пытаются вылечить своего ребёнка от аллергии и с нетерпением ждут быстрого исчезновения её симптомов. Каждый родитель хочет уберечь своего малыша от неприятных ощущений, которые приносят дискомфорт, нарушение сна. Но на вопрос «Сколько проходит аллергия у грудничка?» нет однозначного ответа. Каждый организм индивидуален, следовательно, предсказать его реакцию просто невозможно. Длительность исчезновения признаков аллергии зависит от агрессивности аллергена, количества, в которых ребёнок его получил, тяжести аллергической реакции, правильности и своевременности лечения.
Зачастую при лёгкой форме пищевой аллергии на грудном вскармливании, после исключения продукта-аллергена из рациона, дерматит проходит в течение 5 дней. Если он за это время не прошёл, значит аллерген был выявлен неправильно.

Иногда при исключении влияния на ребёнка аллергена признаки аллергии проходят быстро: уже на следующий день они становятся менее заметны и полностью исчезают в течение 7 дней. Если же аллергическая реакция ребёнка долго не воспринималась всерьёз и оставалась без лечения, то проходить она может не менее месяца, иногда приходится ложиться с малышом в больницу. Признаками таких запущенных случаев, помимо красных пятен на лице, опрелостей и шелушения кожи, являются отёки и выделение слизи из носа. Самое главное правило: чем быстрее начать аллергию лечить, тем быстрее она и пройдёт.
Профилактика аллергии
Проявление любого вида аллергии усиливается под воздействием негативных факторов окружающей среды – жаркого сухого воздуха, химических веществ. Для профилактики появления аллергии стоит придерживаться следующих рекомендаций:
- Поддерживать в детской комнате температуру не выше 20 градусов и влажность не менее 50%.
- Регулярно проводить влажную уборку в помещении.
- Стараться не использовать бытовую химию, стирать вещи малыша в специальном детском порошке, тщательно их ополаскивать и утюжить.
- Купать малыша в очищенной от хлора тёплой прокипячённой воде.
- Пользоваться гипоаллергенной косметикой, средствами гигиены, специально разработанными для новорождённых.
- Убрать из комнаты малыша все цветы, толстые и пушистые ковры, собирающие в себя пыль.
- Одевать малыша в одежду из натуральных тканей неярких расцветок.
- Покупать качественные детские игрушки, сделанные из нетоксичных материалов.
- Если давать ребёнку лекарства, то без красителей и подсластителей.
- Организовывать правильное питание кормящей матери или тщательно подходить к подбору молочной смеси.
- Кормить ребёнка качественными продуктами, лучше использовать домашние овощи, фрукты, мясо и самостоятельно их готовить.
- Регулярно проводить плановые обследования малыша у участкового врача.
- Не заводить домашних питомцев, пока ребёнок маленький.
Чтобы дитё выросло не склонным к аллергии и совершенно здоровым, в первые годы его жизни необходимо свести к минимуму контакты с потенциально опасными факторами и продуктами. Регулярное выполнение профилактических мер сведёт к минимуму вероятность появления аллергии у малыша. Но если на его щёчках всё-таки появятся красные пятна, то нужно постараться максимально быстро выявить их причину, чтобы избежать осложнений.
Не проходит аллергия у ребенка
Сыну 2,9, практически не болеет, раньше аллергии не было. Недавно, по совету педиатра, стали давать витамины Кальцинова. На 3й день приёма появилась крапивница, витамины перестали давать. Зиртек не помог, сыпь увеличилась, врач назначила супрастин и лактофильтрум. Пятна начали сливаться, пришлось вызывать скорую, уколы- помогло, но не на долго.
В общем, лечимся уже полторы недели. По идее, уже должно пройти. Последние 2 дня опять всего обсыпало. Супрастин не справляется. Педиатр сказала, что раз это лекарственная аллергия, то и есть можно почти всё, а я заметила реакцию на продукты(яйца, мороженное(мешала супрастин с маленьким кусочком), хлеб), вчера одни каши и творог, а всё равно сыпь усиливается.
Я не была готова к тому, что в случае с разводом мой сын выдаст такую реакцию. Может это и не связанно, но разве бывают такие долгие приступы аллергии? Не знаю, что и делать:((
помогла диета по анализу крови, но на самом деле, я думаю, помогло отношение диетолога и сам факт заботы о себе.
хотя как это применить к ребенку — не знаю.
Это не означает, что нужно дальше терпеть и не разводиться или наоборот — бросить всё и развестись. Нет. Развод — это ж крайняя мера. На инстинкте самосохранения себя и ребёнка.
Я сам был ужасен когда-то. Мне помог текст Ланди Банкрофта, поищите через поисковик — обязательно найдёте. Или у ЖЖ-пользователя gingema
Ребёнок, возможно, говорит болезнью — ну хоть ради моего здоровья и счастья изменитесь оба и свои взаимоотношения.
Кожа это наша личная физическая граница, соответственно символически это граница личного пространства и интимности. Воспалительная реакция на ней — агрессия в этих аспектах и перевозбуждение систем защиты личных границ. Узнаёте свою душевную составляющую? То что происходит в вашей душе?
Так что, чтобы помочь малышу — решайте последовательно и взвешенно проблемы ваших собственных личных границ и их адекватной защиты. Тогда и малыша всё пройдёт, увидите 🙂
Пищевая аллергия у ребенка
Сильные зудящие высыпания возникают при попадании в организм различных аллергенных продуктов. Такое состояние очень опасно развитием неблагоприятных последствий, которые могут сильно ухудшить самочувствие ребенка. Пищевая аллергия у ребенка – это то, на что родителям следует обратить пристальное внимание.
Что это такое?
Развитие аллергических высыпаний, которые появляются на коже после употребления определенных продуктов питания, называется пищевой аллергией. Данное состояние одинаково часто встречается как у мальчиков, так и у девочек.
У каждого третьего ребенка, страдающего аллергией, есть пищевая аллергия. Неблагоприятные симптомы могут проявиться в любом возрасте. Даже в течение 1 года после рождения у грудничков могут возникнуть аллергические проявления.

Как возникает?
Провоцирующими факторами при такой форме аллергии выступают различные продукты, которые оказывают сильное аллергизирующее действие. Попадающие в организм аллергены проходят через желудочно-кишечный тракт и легко всасываются. Попадая в кровеносное русло, чужеродные компоненты распознаются клетками иммунной системы.
Контакт с аллергеном провоцирует начало каскада воспалительных реакций. Во время их развития выделяется огромное количество биологически активных веществ. Специфичным признаком аллергии является повышение уровня иммуноглобулина Е. В норме количество этого вещества всегда одинаково. Повышение уровня иммуноглобулина Е может свидетельствовать о развитии аллергической реакции.
Другими веществами, которые также способствуют воспалению, являются брадикинин и гистамин. Они влияют на тонус и диаметр кровеносных сосудов. Повышенная концентрация таких веществ приводит к сильному спазму периферических артерий, что способствует резкому снижению артериального давления и нарушению сократительной функции сердца.
Биологически активные вещества, образующиеся при аллергической реакции, оказывают неблагоприятное воздействие на органы желудочно-кишечного тракта. Это приводит к нарушениям пищеварения, а также к снижению моторной функции кишечника. При несвоевременном удалении аллергенов из организма неблагоприятные симптомы могут сохраняться в течение длительного времени.

Продуктов, вызывающих пищевую аллергию, достаточно много. Часто провоцирующим фактором, который запускает аллергический процесс, становится какое-то входящее в состав продукта вещество с выраженными антигенными свойствами.
Среди наиболее распространенных причин возникновения пищевой аллергии:
- Цитрусовые и другие тропические плоды. Экстрактивные вещества и фруктовые кислоты обладают выраженными аллергизирующими свойствами. Даже небольшое количество таких экзотических плодов способствует появлению неблагоприятных проявлений аллергии.
- Морепродукты. Многие мамы впервые добавляют их в детский рацион в 3-4 года. Именно в это время чаще всего регистрируются первые признаки аллергии. Очень часто морепродукты вызывают отек Квинке. Зарегистрированы даже случаи возникновения анафилактического шока.
- Шоколад и все сладости, в состав которых входят какао-бобы.
- Белок коровьего молока. У 50% американских детей наблюдается повышенная чувствительность и непереносимость данного продукта. Обычно первые признаки болезни развиваются на первом году жизни ребенка. В это время многие мамочки разводят коровьим молоком адаптированные смеси или варят на нем молочные каши.
- Продукты, содержащие глютен. Этот растительный белок содержится в пшеничной муке, а также во многих злаках. Попадание глютена в кишечник приводит не только к развитию симптомов целиакии, но и к появлению аллергической реакции.
- Ягоды и фрукты красного и желтого цветов. В них содержится много растительных красящих пигментов, которые способствуют развитию аллергии. Эти компоненты обладают высоким аллергенным действием. Даже овощи желтого и красного цветов должны вводиться в рацион ребенка с предрасположенностью к аллергии очень аккуратно и постепенно.
- Еда, изготовленная промышленным способом. Обычно в таких готовых продуктах содержится слишком много дополнительных вкусовых добавок и специй. Эти компоненты оказывают выраженное сенсибилизирующее действие на иммунную систему, провоцируя развитие пищевой аллергии.
- Сладкие газированные напитки. Для придания красивого цвета недобросовестные производители часто добавляют некачественные красители. Такие компоненты не только способствуют появлению аллергических реакций у малышей. При длительном приеме они способны оказывать токсическое воздействие на печень и поджелудочную железу.
- Неправильное питание мамы во время лактации. У грудничков пищевая аллергия может развиться в результате попадания в организм аллергенов вместе с материнским молоком. Если кормящая мама употребляет в пищу продукты с высоким аллергенным действием, то риск развития диатеза или появления у ребенка неблагоприятных симптомов атопического дерматита возрастает в несколько раз.
- Использование неправильно подобранных смесей. Некоторые адаптированные смеси могут вызвать у малыша проявления аллергии. Чем больше ингредиентов входит в состав данных продуктов, тем тяжелее понять, какой из них вызвал аллергию. Наиболее часто неблагоприятные симптомы аллергии вызывают смеси, содержащие в своем составе сухое коровье молоко или глютен.
- Куриные и перепелиные яйца. Если у малыша есть непереносимость курицы, то у него также в 80% случаев будет повышен риск развития аллергических реакций при употреблении в пищу яиц.
- Орехи. Любые виды могут вызывать проявления аллергии. Даже небольшое количество измельченных орехов, входящих в различные готовые каши для завтраков или питательные сладкие батончики, способствует развитию симптомов пищевой аллергии. В Америке обязательно ставится маркировка даже о наличии следов орешек во всех продуктах, которые можно приобрести в супермаркете.
Пищевая аллергия проявляется по-разному. Степень выраженности симптомов зависит от возраста ребенка, исходного состояния иммунитета, а также от наличия сопутствующих хронических заболеваний.
Наиболее характерные признаки пищевой аллергии:
- Красные зудящие пятна или волдыри по всему телу. У малышей раннего возраста этот симптом проявляется довольно ярко. Кожа выглядит воспаленной и с множественными следами от расчесов.
- Нестерпимый зуд. Возникает как в дневное время суток, так и ночью. Может усиливаться после принятия ванн или при попадании воды на кожу. В ночное время зуд немного уменьшается.
- Выраженная слабость. Постоянный зуд сильно выматывает малыша. Он становится более вялым, отказывается от еды. У ребенка ухудшается аппетит. При длительном течении пищевой аллергии малыши начинают терять в весе.
- Боли в животе. Встречаются не всегда. Болевой синдром возникает при наличии сопутствующих заболеваний желудочно-кишечного тракта.
- Нарушение работы кишечника. Часто проявляется появлением жидкого стула. У некоторых малышей наблюдается чередование поносов и запоров.
- Быстрая утомляемость. Ребенок меньше играет в подвижные игры, чаще отдыхает. В связи с выраженным зудом и нарушенным сном может возникать снижение активности в дневное время.
- Отеки. Часто возникают на лице и шее. Наиболее характерны для отека Квинке. Этот симптом весьма неблагоприятный. При появлении отеков на лице и опухании глаз следует незамедлительно показать малыша врачу. Лечение в домашних условиях в этом случае может быть опасным.
Диагностика
Чтобы точно выявить, какой продукт является для малыша аллергеном, требуется провести дополнительные обследования. Для назначения таких тестов родителям следует показать малыша врачу-аллергологу. Доктор проведет осмотр ребенка, а также выполнит диагностические исследования, которые помогут установить все провоцирующие аллергию причины.
В настоящее время для диагностики пищевой аллергии используются следующие методы:
- Общий анализ крови. При аллергии повышается количество лейкоцитов и увеличивается СОЭ. В лейкоцитарной формуле увеличивается количество лимфоцитов и эозинофилов. Эти клетки ответственны за развитие аллергических реакций в организме.
- Биохимия крови. Позволяет установить сопутствующие патологии, которые протекают со сходными симптомами. Для проведения дифференциальной диагностики определяется уровень билирубина, печеночных трансаминаз, щелочной фосфатазы и амилазы. Эти показатели характеризуют работу печени, желчного пузыря и поджелудочной железы.
- Определение уровня иммуноглобулина Е. В каждом возрасте существуют определенные нормы данного вещества. Все лаборатории также предлагает свои нормальные значения показателя (исходя из применяемых для выполнения анализов реагентов). Во время аллергических реакций уровень иммуноглобулина Е увеличивается в несколько раз.
- Определение панелей аллергенов. Такие виды исследования помогают установить все возможные аллергенные вещества, которые могут вызвать аллергические проявления. Материал для выполнения исследования — венозная кровь. Срок готовности анализа — от трех дней до недели. Этот лабораторный тест очень информативный и достоверный.
- Скарификационные пробы. Проводятся для малышей школьного возраста. В раннем детском возрасте проведение данного теста затруднительно и не имеет высокой достоверности результата. Специальным инструментом врач делает насечки на коже ребенка, вводя диагностические аллергены, которые соответствуют конкретным продуктам. При появлении яркого красного пятна в области определенных насечек можно говорить о наличии высокой чувствительности к данному аллергенному веществу.
- Бакпосев кала. Назначается в случае наличия стойких нарушений стула. Анализ выполняется в течение 7-14 дней. С помощью этого теста можно установить наличие дисбактериоза в кишечнике, который часто развивается при длительном течении пищевой аллергии.
Для терапии пищевой аллергии используется сразу несколько методов. Полностью избавиться от такого заболевания невозможно. Пищевая аллергия останется у ребенка на всю оставшуюся жизнь. Контроль за развитием новых обострений болезни должен быть постоянным.
При выявлении пищевой аллергии у малыша врачи рекомендуют:
- Соблюдать гипоаллергенную диету. Все продукты, которые обладают сильными аллергенными свойствами, полностью исключаются из детского рациона. Выполнять рекомендации по питанию следует в течение всей жизни.
- Назначение гастроинтестинальных средств. Такие лекарства помогают устранять неблагоприятные симптомы, которые возникают в желудке или кишечнике после употребления аллергенных продуктов. Препараты могут назначаться как на курсовой прием (для снятия неблагоприятных симптомов обострения), так и на постоянный. Такие лекарственные средства помогают нормализовать моторную функцию кишечника и улучшить пищеварение.
- Нормализация режима дня. Полноценный и качественный сон очень важен для быстрого восстановления детского организма. Малыши обязательно должны отдыхать днем не менее 2-3 часов. Ночью ребенок должен спать около 9 часов.
- Назначение антигистаминных средств. Помогает устранить неблагоприятные симптомы зуда кожных покровов и улучшить самочувствие малыша. Применяются только в острый период аллергии.
- Общеукрепляющая терапия. Прием поливитаминных комплексов, активные прогулки на свежем воздухе, ограничение подвижных игр в острый период болезни способствуют более быстрому восстановлению организма.
- Отказ от искусственного кормления и переход на другие адаптированные смеси. В составе таких продуктов обычно очень много различных компонентов. При развитии пищевой аллергии следует выяснить, на какой компонент смеси у малыша возникла пищевая аллергия. В дальнейшем это поможет выбрать более подходящий по составу продукт.
Медикаментозная терапия
Для устранения неблагоприятных симптомов, которые приносят ребенку выраженный дискомфорт в острый период болезни, доктора рекомендуют следующие группы лекарственных средств:
- Антигистаминные. Могут использоваться в виде таблеток, мазей, кремов, а также посредством уколов. Назначаются обычно на 5-7 дней – для снятия дискомфортных симптомов. Помогают устранять выраженный зуд и нормализуют сон. Применяются обычно 1-2 раза в день. Для лечения пищевой аллергии можно использовать следующие средства: «Кларитин», «Супрастин», «Лоратадин», «Зиртек», «Эриус» и многие другие.
- Гормональные. Часто используются при тяжелом течении болезни и для устранения зудящих кожных высыпаний. Лечить неблагоприятные проявления аллергии с помощью гормонов можно в любом возрасте. Эффект от таких средств держится, как правило, долго. При длительном приеме могут возникать системные побочные действия. При их появлении гормональные средства отменяют.
- Успокаивающие. Помогают нормализовать сон, а также способствуют уменьшению повышенной тревожности, возникающей в результате длительного и мучительного зуда. Для детей предпочтительнее отвары и настои, приготовленные из лекарственных растений в домашних условиях. В более старшем возрасте можно использовать капли, содержащие растительные экстракты. Седативным действием обладают мелисса, мята, душица.
- Лечебные кремы и мази. Содержат в своем составе активные компоненты, обладающие антигистаминным, а также противовоспалительным действием. Применяются местно, на область воспаленных участков кожи. Могут использоваться длительно. Помогают устранять зудящие кожные элементы, а также способствуют смягчению и увлажнению кожи.
- Поливитаминные комплексы. Помогают восстановить работу иммунной системы, а также укрепляют ослабленный в период обострения аллергии детский организм. Назначаются на 1-2 месяца. Допускается курсовой прием поливитаминных средств два раза в год – для укрепления иммунитета.
- Препараты, влияющие на моторику кишечника. При выраженном жидком стуле назначаются сорбенты. Обычно для достижения результата достаточно 2-3 дней приема. Во время употребления сорбентов следует пить много жидкости. Это способствует лучшей работе препаратов и быстрому достижению эффекта.

Рацион малыша с пищевой аллергией должен быть тщательно спланирован. Нельзя допускать попадания в детскую тарелку даже небольшого количества аллергенных продуктов. Любое нарушение диеты способствует развитию новых неблагоприятных симптомов аллергии.
Лечебное питание ребенка с пищевой аллергией предполагает вполне разнообразное и вкусное меню. Мамам следует помнить о том, что все продукты, которые допускается использовать, можно готовить самыми разными способами. Многие овощи прекрасно дополняют друг друга, можно создавать очень вкусные и разнообразные комбинации.
Для малышей, имеющих пищевую аллергию, следует полностью исключить высокоаллергенные продукты. К ним относятся красное мясо и птица, яркие ягоды и фрукты, морепродукты и рыба, цитрусовые, орехи, шоколад, а также тропические плоды. Оранжевые овощи также могут вызвать у ребенка неблагоприятные симптомы.

Наиболее безопасны кабачки, патиссоны, брокколи, цветная капуста, огурцы, белые сорта рыбы, грудка курицы, зеленые яблоки и груши. В этих продуктах практически нет аллергенов. Их можно смело добавлять в детский рацион – не опасаясь того, что может развиться аллергия. На данные продукты аллергические реакции возникают очень редко.
Для приготовления каш можно использовать козье молоко. Такое решение будет отличным вариантом, если привычные варианты невозможны. Каши и кисломолочка, приготовленные на козьем молоке, нравятся большинству малышей. Такие продукты станут отличным дополнением меню ребенка в 1-2 года.
Если у малыша есть непереносимость глютена, то следует полностью исключить из меню все продукты, которые могут его содержать. Обычная пшеничная выпечка может вызвать у ребенка сильную аллергию. Лучше отдавать предпочтение альтернативным злакам и крупам, в составе которых нет глютена. Кушать кашу из овсянки таким малышам не следует, так как это может привести к появлению у них аллергических высыпаний.
Как вести дневник питания?
Чтобы выявить все возможные аллергены, которые могут вызвать пищевую аллергию, следует тщательно контролировать все, что оказывается у малыша на тарелке. Упростить такой контроль может дневник питания. В него следует записывать все продукты, которые входят в состав приготовленных ежедневных блюд.
Такие записи помогут выявить все продукты, которые вызывают у ребенка появление симптомов аллергии. При их возникновении делайте отметки в дневнике питания, указывая, какие именно симптомы появились. Такие записи также помогут врачу-аллергологу составить подробные рекомендации по питанию.
Вести дневник следует постоянно. Ведение подобных записей особенно актуально в первые три года жизни ребенка. В это время происходит окончательное формирование пищевого поведения, а также в рацион малыша вводятся практически все базовые продукты. Ведение дневника в более старшем возрасте позволит выявить другие аллергены, которые могут вызвать у ребенка развитие неблагоприятных симптомов.

Неотложная помощь
При появлении первых симптомов аллергии следует показать ребенка педиатру. Зачастую аллергические проявления бывают сходными с подобными симптомами, которые встречаются при различных заболеваниях органов желудочно-кишечного тракта. Доктор осуществит осмотр и назначит анализы, которые помогут точно установить причину возникновения расстройств.
Для устранения аллергена из организма следует промыть полость рта обычной кипяченой водой. В условиях больницы прибегают к промыванию желудка. Обычно такая процедура выполняется только при выраженных симптомах болезни. Если у малыша есть боль в животе и сильное расстройство стула, то можно использовать сорбенты. Они вполне эффективно помогают все вылечить.

Для устранения зуда следует дать ребенку антигистаминный препарат. Обычно перед осмотром врача не следует давать больше одной таблетки. Такой дозировки вполне достаточно для уменьшения неблагоприятных симптомов. В некоторых случаях врачи рекомендуют поставить ребенку клизму. Это также способствует выведению аллергенов из организма.
Для улучшения самочувствия следует давать малышу как можно больше жидкости.
При пищевой аллергии лучше поить ребенка обычной кипяченой водой, остуженной до комнатной температуры. При нарастании симптомов аллергии следует обязательно вызвать врача или бригаду скорой помощи. При развитии отека Квинке или анафилактического шока может потребоваться экстренная госпитализация малыша в стационар, где ему помогут специалисты.
Профилактика
Чтобы не было неблагоприятных симптомов пищевой аллергии, следует соблюдать профилактические меры. Все правила должны выполняться неукоснительно, без всяких исключений. Любое попадание даже самого небольшого количества аллергена в организм может способствовать ухудшению самочувствия.
Чтобы избежать пищевой аллергии, следует:
- Контролировать рацион питания. Соблюдение гипоаллергенной диеты способствует хорошей работе иммунной системы и отличному пищеварению. Исключение аллергенных продуктов помогает сохранять привычный образ жизни и избегать появления неблагоприятных симптомов.
- Укреплять иммунитет. Полноценное питание, 9-часовой сон, игры на свежем воздухе и закаливания помогают нормализовать работу иммунной системы.
- Исключать высокоаллергенные продукты из рациона во время беременности и лактации. Даже небольшие поблажки могут привести к развитию у ребенка выраженного атопического дерматита или диатеза. Будущие мамы (а также женщины, кормящие грудью) должны обязательно вести дневник питания. В нем будут указаны все продукты, которые употреблялись в течение дня. Такие записи помогут мамочкам легче определить, что способствует развитию пищевой аллергии у малышей.

Регулярно наблюдаться у аллерголога. Все малыши с пищевой аллергией должны пройти обследования на выявление панели аллергенов. Такой тест позволит выявить все возможные и даже скрытые аллергенные продукты, способные привести к развитию пищевой аллергии.
- Следить за увлажненностью кожи. В период обострения пищевой аллергии кожные покровы становятся очень сухими. После ванночек или душа сухость может заметно усилиться. Для увлажнения кожи можно использовать специальные увлажняющие средства — эмоленты. Применять их следует 2-3 раза в день. Эти средства можно использовать долго.
- Ограничение гигиенических процедур. Во время обострения аллергии малыш не должен долго находиться в воде. Обычно достаточно 10-15 минут. Более длительные гигиенические процедуры могут способствовать усилению зуда и появлению на коже новых высыпаний. После ванны или душа на воспаленные участки следует нанести лечебные средства или мази и оставить их до полного впитывания.
Регулярный контроль за течением пищевой аллергии позволяет предотвратить развитие заболевания. Соблюдение диеты и укрепление иммунитета позволят существенно снизить риск возникновения обострений в будущем.
О том, почему возниает пищевая аллергия , смотрите объяснение от доктора Комаровского в следующем видео.
Все права защищены, 14+