Пузырчатый дерматит
Буллёзный дерматит
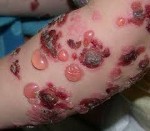
Буллёзный дерматит — это воспалительное поражение кожи с образованием на ней заполненных жидкостью пузырей. Чаще всего буллёзный дерматит возникает в результате контакта кожи с каким-либо агрессивным фактором внешней среды. Однако он может быть симптомом других дерматологических заболеваний, следствием метаболических и эндокринных нарушений или проявлением генетических аномалий. В диагностике буллёзного дерматита имеет большое значение определение воздействующего на кожу внешнего фактора, выявление сопутствующей патологии, лабораторная диагностики и биопсия.
Буллёзный дерматит
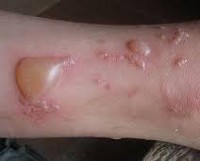
При буллёзном дерматите пузыри располагаются под эпидермисом (субэпидермально) или непосредственно в нем (интраэпидермально). Субэпидермальная локализация пузырей характерна для буллёзного пемфигоида, буллёзной формы системной красной волчанки, буллёзного эпидермолиза. Интраэпидермальные пузыри появляются при буллёзной эритродермии, болезни Хейли-Хейли. При размере более 5 мм пузыри называют буллами, менее 5 мм — везикулами.
Причины буллёзного дерматита
К внешним факторам, вызывающим контактный буллёзный дерматит относится воздействие солнечных лучей и искусственных источников ультрафиолетового излучения, низких и высоких температур, агрессивных химических веществ (скипидар, урсол, краска для волос и т. п.), некоторых растений и лекарственных средств. При этом буллезный дерматит бывает обусловлен прямым воздействием фактора (простой контактный дерматит) или спровоцированной им аллергической реакцией (аллергический контактный дерматит).
Буллёзный дерматит может быть проявлением инфекционных заболеваний: герпес, буллёзная дерматофития, импетиго; воспалительных дерматозов: пузырчатка, буллёзная системная красная волчанка, буллёзный пемфигоид; метаболических нарушений: порфирия, пеллагра, диабетический буллёз, энтеропатический акродерматит; генетических аномалий: врожденная буллёзная эритродермия, болезнь Хейли-Хейли, буллёзный эпидермолиз.
Симптомы буллёзного дерматита
Буллёзный дерматит от воздействия низкой температуры — это отморожения. Они характеризуются первоначальным спазмом сосудов. Затем сосуды расширяются и на коже возникает покраснение, сопровождающееся чувством жжения и боли. Присоединяется отечность и появляются вялые пузыри с серозным или кровянистым содержимым. Эрозии, образующиеся после вскрытия пузырей, при заживлении покрываются корочками. Воздействие на кожу высокой температуры вызывает ожоги. Их клиническая картина сходна с отморожениями, но пузыри образуются сразу же после воздействия. Буллёзный дерматит возникает при отморожении или ожоге II степени.
Солнечный буллёзный дерматит развивается в течение нескольких часов после слишком длительного пребывания под прямыми лучами солнца. После покраснения кожи на ней образуются пузыри разного размера. При солнечном дерматите отмечается зуд, болезненность и жжение, возможно повышение температуры и нарушение общего самочувствия. После заживления эрозий на коже остаются участки гиперпигментации.
Буллёзный дерматит от химических факторов, возникая на участке кожи, контактировавшем с химическим веществом, может затем принимать генерализованный характер. Так, при контакте с урсолом излюбленное расположение пузырей при генерализации — это лицо и шея. Возникающий отек может захватывать веки с полным закрытием глазной щели.
Метаболический буллёзный дерматит развивается на фоне существующих эндокринных заболеваний или обменных нарушений. Диабетический буллёз возникает при сахарном диабете любого типа. При нем напряженные пузыри находятся на дистальных отделах ног или рук. Энтеропатический акродерматит связан с недостатком цинка и характеризуется локализацией пузырей на дистальных отделах конечностей, во рту, на губах и вокруг глаз.
Наследственный буллёзный дерматит обычно развивается сразу после рождения. Для буллёзного эпидермолиза характерно самопроизвольное внезапное появление пузырей и их образование в местах незначительного травмирования кожи. Болезнь Хейли-Хейли имеет клиническую картину пузырчатки, но передается наследственным путем.
Диагностика буллёзного дерматита
В первую очередь проводится оценка клинической картины буллёзного дерматита. Имеет значение расположение пузырей, их характер, размер, количество и стадии развития, симметричность поражения, вовлечение слизистых оболочек.
В диагностике буллёзного дерматита контактной природы большое внимание уделяют выявлению провоцирующего фактора. При подозрении инфекционной природы пузырьков проводят бактериоскопию и посев содержащейся в них жидкости.
Одним из информативных методов диагностики буллёзного дерматита является биопсия с последующим гистологическим изучением. В качестве биопсийного материала берут свежий неповрежденный пузырь, немного захватывая расположенную вокруг него кожу. Для подтверждения аллергической природы дерматита в дополнение к гистологическом исследованию проводят реакции прямой и непрямой иммунофлуоресценции (РИФ).
Диагностику наследственных буллёзных дерматитов проводят с применением электронно-микроскопического исследования. При подозрении на порфирию исследуют мочу на наличие порфиринов, при подозрении на энтеропатический акродерматит в крови определяют концентрацию цинка.
Лечение буллёзного дерматита
В лечении контактного буллёзного дерматита основное — это устранение провоцирующего фактора. Если дерматит является проявлением или осложнением других заболеваний, то в первую очередь проводят лечение основного заболевания. При наследственных формах буллёзного дерматита проводится симптоматическое лечение.
Местно могут применяться кортикостероидные и антибактериальные мази, противовоспалительные смеси, средства способствующие заживлению эрозий, остающихся после пузырей. При необходимости производят вскрытие пузырей с тщательным соблюдением условий стерильности.
Буллёзный дерматит — лечение в Москве
Cправочник болезней
Кожные болезни
Последние новости
предназначена только для ознакомления
и не заменяет квалифицированную медицинскую помощь.
Виды буллезного дерматита
Буллезный дерматит является острым воспалительным заболеванием, характеризующимся шелушащихся пузырей. Заболевание имеет аллергическое происхождение.
Что это такое?
Буллами называют пузыри, которые наполнены жидкостью серозного или геморрагического характера. Если их сравнивать с обычными пузырьками, то они разнятся лишь по размерам.
В случае ожогов и обморожений, такие пузыри могут достигать больших размеров.
Любая булла состоит из таких частей:
- покрышка, которая состоит из верхнего слоя кожных покровов. Покрышка очень тонкая, через нее даже можно легко увидеть содержимое буллы;
- полость, которая наполнена жидкостью;
- дно, которое образовано из глубоких слоев кожных покровов.
Места локализации буллы могут быть различными: в эпидермисе или под дермой.
Когда буллу вскрывают, на ее месте образовывается эрозивная поверхность, которая затем покрывается коркой и постепенно заживает.
Существует огромное количество причин, вызывающих буллезный дерматит, из разделяют на: внешние и внутренние.
Для начала поговорим о внешних факторах:
- низкие и высокие температуры;
- влияние ультрафиолетового излучения;
- сильные медикаментозные препараты;
- бытовая химия;
- краски для волос.
К внутренним факторам относят такие:
- аномалии генетического развития;
- нарушения обмена веществ;
- воспалительные процессы со стороны кожных покровов;
- заболевания инфекционного характера.
Виды и их симптомы
Клиническая картина заболевания может отличаться в зависимости от того, какой вид буллезного дерматита присутствует.
Пузырчатый
Буллезный и пузырчатый дерматит проявляется в виде расслоения кожных покровов, которое возникает в результате скопления жидкости.
Заболевание клинически проявляется в виде пузырей, которые имеют тонкие стенки. Пузыри могут появляться не только на кожных покровах, но и даже на слизистых оболочках.
Места локализации высыпаний имеют характерные особенности. К примеру, в случае опоясывающего лишая пузырьки будут появляться в области межреберья.
При чесотке поражаются фаланги пальцев, в частности области промежутков между пальцами. Часто такие пузыри лопаются и образовываются эрозии.
Следует незамедлительно обратиться к специалисту в следующих случаях:
- дерматит усугубляется гипертермией;
- пузыри сменяются гнойничками;
- клиническая картина сохраняется больше недели, независимо от начатого лечения.
Герпетиформный
Герпетиформный буллезный дерматит является хроническим заболеванием кожи, которое характеризуется появлением высыпаний, имеющих полиморфический характер.
Специалисты утверждают, что данный вид буллезного дерматита является аутоиммунным заболеванием.
На кожных покровах появляются такого рода высыпания:
Также могут возникать вторичные элементы: корочки, чешуйки, эрозии.
Как правило, высыпания сгруппированы и отличаются симметричным характером. Буллы приобретают хронический характер, а рецидивы появляются довольно часто.
Сыпь усугубляется зудом, жжением, а также болезненностью.
У больных периодически может повышаться температура, а так в основном общее состояние не ухудшается.
Аллергический
Аллергический дерматит является заболеванием, возникающим вследствие реакции иммунной системы на проникновение чужеродного вещества.
Организм приобретает повышенную чувствительность к каким-то определенным веществам либо к веществам, имеющим одинаковое химическое строение.
Клинические симптомы данного вида напоминают острую фазу экземы. В самом начале появляются красные пятна крупных размеров, после чего появляются мелкие пузыри.
Таких пузырьков очень много, они начинают лопаться и в результате этого образуются кожные дефекты с мокнущим характером.
Главным местом локализации сыпи является место непосредственного контакта с аллергеном.
Вторичные очаги могут появляться абсолютно на любом участке человеческого тела, потому что заболевание является системным и затрагивает организм в целом, а не какой-либо конкретный орган.
Больных может беспокоить сильный зуд, который делает невыносимой повседневную жизнь, а также нарушает сон.
Геморрагический
Геморрагический дерматит имеет сосудистое и аллергическое происхождение.
Поражение затрагивает не только кожные покровы, но также сосуды и внутренние органы.
Заболевание развивается с нарушением общего состояния больного и сопровождается повышением температуры.
Диагностика
В диагностических целях специалисту понадобятся такие данные:
- данные о клиническое картине;
- количество образований;
- размер булл;
- расположение пузырей.
По ходу обследования первостепенной задачей для больного становится выяснение фактора, который непосредственно спровоцировал развитие патологии.
Если специалист подозревает инфекционное происхождение заболевания, тогда необходимо сделать посев жидкости, которая находится в каждой булле, а также проводится ее бактериоскопическое исследование.
Из всех диагностических исследований наиболее информативными методами являются: биопсия и гистология. Для проведения гистологического исследования берут содержимое буллы, а также кожу, которая находится вокруг.
Иммунофлуоресценция помогает определить природу происхождения патологического процесса.
Если же заболевание имеет наследственный фактор, тогда следует проводить электронно-микроскопические исследования.
Способы лечения буллезного дерматита
Современная медицина изобилует самыми различными способами, избавляющими от проблемы. Также есть альтернатива традиционным методам – народная медицина. Поговорим детальнее об этих способах.
Медикаментозное
Лечение заболевания имеет общие принципы и задачи:
- буллы маленького размера следует обрабатывать средством, которое способно подсушить их и дать образоваться корочки. К ним можно отнести: зеленку или раствор калия перманганат;
- буллы больших размеров должны быть вскрыты, но так, чтобы дно высыпания не было повреждено, иначе это приведет к образованию эрозий;
- в том случае, если дно было повреждено, образованную рану следует вести согласно общехирургической практике.
Основу лечения буллезного дерматита составляет гормональная терапия. Гормональные препараты назначаются в больших дозах.
Также специалисты назначают цитостатики и иммунопрессивные препараты. Данные группы лекарственных средств способствуют уменьшению дозировки гормональных средств, а также удлиняют ремиссию.
Препараты продолжают назначать даже после исчезновения клинической симптоматики, в противном случае может появиться обострение заболевания.
Кроме того, не обойтись и без следующих лекарственных средств:
- антигистаминные;
- седативные;
- противовоспалительные;
- антибактериальные препараты.
При вскрытии буллезных высыпаний требуется придерживаться правил асептики и антисептики.
Может понадобиться физиотерапевтическое лечение: ультразвук, магнитное поле, лазер, электрический ток.
Видео: Популярные методы терапии
Народные рецепты
Народная терапия при буллезном дерматите проводится пол строгим контролем специалисты. Из лекарственных растений готовятся отвары, настойки, мази, которые способствуют скорейшему заживлению эрозивных ран.
Поговорим о популярных рецептах народной медицины:
- тимьян. Из этого растения готовят как настойки, так и мази. Для приготовления натурального лекарственного средства берут щепотку тимьяна и заливают его стаканом воды. Уваривать жидкость следует до уменьшения размера примерно в два раза. После того, как отвар остынет, в него можно добавить любую масляную основу, после чего можно смазывать пораженные участки кожи;
- зверобой. Из зверобоя также можно приготовить эффективный крем, только в отличие от предыдущего рецепта, берется не засушенное растение, а свежевыжатый сок. Зверобой аналогичным образом уваривают на огне с водой до уменьшения в жидкости размерах. Затем в качестве масляной основы берут сливочное масло из расчета, чтобы по количеству оно превышало в четыре раза. Смазывать натуральным кремом пораженную кожу на протяжении суток, а хранить лекарственное средство можно в холодильнике;
- отвары. Можно приготовить отвар из таких растений: ромашка, кора дуба, череда, березовые почки. После того, как отвар остыл, им смачивают тампоны и протирают кожу;
- овощные и фруктовые соки способствуют устранению сыпи, а также препятствуют повторному их появлению. Можно делать соки из следующих продуктов: яблоко, картофель, огурец. Свежевыжатым соком можно промокнуть тампон и смазывать им пораженную кожу;
- продукты пчеловодства. Если у человека нет аллергической реакции, тогда можно использовать: мед, маточное молочко, воск, прополис. Если же в анамнезе имеется сенсибилизация, то применять эти продукты следует с большой осторожностью. Из прополиса берут масло и с помощью него делают аппликации. Масло будет способствовать скорейшему заживлению ран.
Что делать при мокнущем дерматите? Подробности тут.
Профилактические меры
Учитывая большое количество мазей и кремов, которые имеют высокую эффективность, терапевтические методы практически всегда имеют хороший результат.
В первую очередь следует устранить контакт с раздражающим веществом.
Поэтому следует придерживаться правил техники безопасности при использовании таких вещей:
- химические раздражители;
- высокие и низкие температуры;
- аллергенные растения;
- лаки;
- краски.
Если не избежать контакта с этими раздражителями, тогда следует пользоваться защитными перчатками, спецодеждой, специальными средствами защиты.
В случае появления первых признаков заболевания, незамедлительно прекратите контакт с антигеном и постарайтесь оценить степень тяжести процесса.
Если проблема связана с ожоговым поражением или обморожением, тогда следует сразу же обратиться к врачу.
Если же причиной всему послужили такие растения, как: ядовитый плющ, волчья ягода, ядовитый дуб, следует незамедлительно помыть кожные покровы чистой водой с обычным мылом.
В качестве профилактических мер следует придерживаться следующих рекомендаций:
- использовать гипоаллергенные и щадящие стиральные порошки;
- следует приобретать одежду из натуральных тканей;
- не следует длительно находиться на морозе или солнце;
- следует исключить стрессовые ситуации.
При правильно проведенном лечении специалисты прогнозируют благоприятный исход.
Когда и к какому специалисту обращаться за помощью
Больному следует обратиться к дерматологу уже при появлении первых симптомов, указывающих на наличие заболевания.
Помимо дерматолога следует посетить таких врачей:
Выбор врача связан с природой заболевания, а его характером.
Какие причины появления себорейного дерматита на голове, читайте далее.
Чтоб узнать о себорейном дерматите на лице, перейдите сюда.
Что запрещено делать
Ни в коем случае нельзя заниматься самолечением. Буллезный дерматит может протекать под маской других заболеваний. Только специалист сможет провести дифференциальную диагностику и поставить точный диагноз.
Кроме того, нельзя выдавливать буллы. Это может только усугубить ситуацию, вплоть до инфицирования и увеличения объема пораженных участков кожи.
Также запрещено подвергать свою кожи воздействию ультрафиолетового излучения. В летнее время важно пользоваться кремами с защитой от ультрафиолетового облучения, одевать солнцезащитные очки и шляпы.
Как видно, буллезный дерматит – это серьезное заболевание, требующее профессионального подхода. Уже при первых же признаках обращайтесь к специалисту.
Пузырчатый дерматит: описание заболевания
Пузырчатый дерматит – это воспаление кожи с образованием на ней пузырей разного размера. Такое состояние может быть вызвано разными причинами, что важно учитывать при диагностике и последующем лечении пациента.
Содержание
Почему появляются пузыри
Пузырчатый дерматит характеризуется расслоением кожи вследствие скопления жидкости. Ее выход (экссудация) может происходить из мелких кровеносных и лимфатических сосудов и из межклеточных пространств. Образующиеся при этом пузыри могут располагаться под верхним слоем кожи (субэпидермально) или внутри кожи (интрадермально). Их содержимое бывает прозрачным (серозным), геморрагическим (с примесью крови) и гнойным.
Основными причинами этого состояния являются:
- ожоги после воздействия ультрафиолета при пребывании на солнце или искусственном облучении;
- химические ожоги, в том числе вызванные соком некоторых растений;
- обморожения и термические ожоги;
- аутоиммунное поражение кожи;
- наследственные заболевания;
- токсидермия (аллергическая реакция после приема внутрь лекарств), синдром Лайелла;
- бактериальные и вирусные инфекции с прямым повреждением клеток или воздействием токсинов (ветряная оспа, простой герпес, опоясывающий лишай, стафилококковое поражение кожи), экзема и импетиго;
- чесотка;
- механическое повреждение с образованием мозоли;
- потница;
- некоторые внутренние болезни и эндокринная патология.
к содержанию ↑
Что происходит в коже
При воздействии на кожу повреждающих факторов или антител происходит акантолиз – дегенерация слоев дермы и разрушение связей внутри ее шиповидного слоя. Вирусы же приводят к изменению самих клеток, превращая их в некую фабрику по производству новых возбудителей. В итоге клетки становятся вакуолями (пузырьками) и разрушаются.
Появляющиеся щели или полости заполняются жидкостью и расширяются с возникновением пузырей. Пузыри менее 5 мм считаются везикулами, а образования большего размера – буллами. Поэтому дерматит с формированием больших пузырей называют также буллезным.
Клиническая картина
Пузырчатый дерматит характеризуется появлением на коже пузырей с достаточно тонкими стенками. Они могут возникать и на слизистых оболочках. Некоторые заболевания имеют характерную локализацию этих высыпаний. Например, при опоясывающем лишае (Herpes zoster) группы пузырьков располагаются вдоль межреберий. При чесотке парные везикулы обнаруживаются в межпальцевых промежутках. А мозоли чаще появляются на стопах в местах трения об обувь или на ладонях (после гребли, работы лопатой).
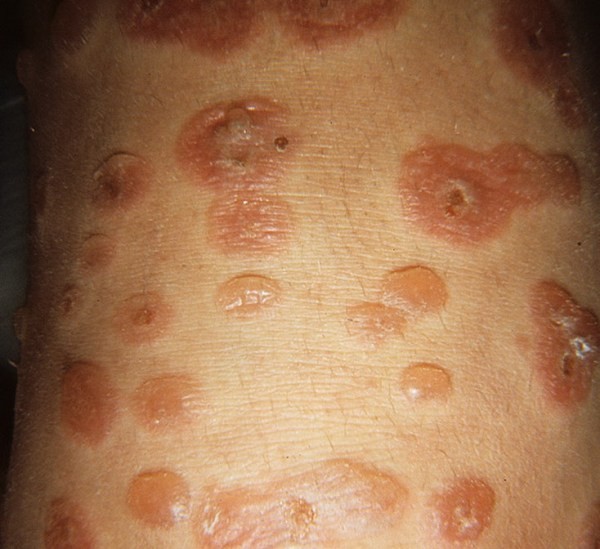
Пузыри подвергаются обратному развитию или лопаются с образованием эрозий. На их месте формируются корочки, под которыми идет регенерация кожи. На обширных корках при движениях возникают болезненные, нередко кровоточащие трещины. Иногда беспокоит зуд. При вегетирующей форме пузырчатки на месте вскрывшихся пузырей происходит разрастание ткани (вегетация).
Бактериальная инфекция приводит к нагноению содержимого пузырей, при этом вокруг булл появляется воспалительный отек и инфильтрация кожи, возможно поражение глубоких слоев дермы и подкожной клетчатки. Мелкие нагноившиеся пузырьки называются пустулами. Инфекционный процесс зачастую сопровождается интоксикацией с повышением температуры тела.
Массивное буллезное поражение представляет опасность для жизни. Может развиться острая почечная недостаточность из-за закупорки почечных канальцев освобождающимися при разрушении клеток белковыми молекулами. При образовании пузырей в пищеварительном тракте возникает отслоение слизистой оболочки с кровотечением. В случае генерализации инфекции вероятен сепсис (заражение крови).
Принципы лечения
Лечение должно быть направлено на причину заболевания, облегчать основные симптомы и препятствовать распространению инфекции. В зависимости от выраженности процесса назначают только местную терапию или дополняют ее парентеральным лечением. Применяют антибактериальные и противовирусные препараты, глюкокортикостероиды, противовоспалительные и ранозаживляющие средства. При аутоиммунном процессе показаны иммуносупрессанты и цитостатики. Иногда рекомендуют физиотерапию.
Пузырчатый дерматит способен протекать по-разному. При обширных и рецидивирующих поражениях, инфицировании необходимо как можно быстрее обратиться за врачебной помощью, а не заниматься самолечением.
Похожие статьи:
- Аллергия 325
- Аллергический стоматит 1
- Анафилактический шок 5
- Крапивница 24
- Отек Квинке 2
- Поллиноз 13
- Астма 39
- Дерматит 245
- Атопический дерматит 25
- Нейродермит 20
- Псориаз 63
- Себорейный дерматит 15
- Синдром Лайелла 1
- Токсидермия 2
- Экзема 68
- Общие симптомы 33
- Насморк 33
Полное или частичное воспроизведение материалов сайта возможно только при наличии активной индексируемой ссылки на источник. Все материалы, представленные на сайте, носят ознакомительный характер. Не занимайтесь самолечением, рекомендации должен давать лечащий врач при очной консультации.
Дерматит буллезный
Эксклюзивное интервью с главным аллергологом-иммунологом России: как правильно лечить экзему, псориаз, дерматит, зуд в носу, насморк и другие виды аллергии. Подробнее читайте на этом сайте.
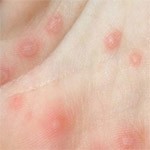 Существует форма аллергии, которая сопровождается воспалением кожных покровов с образованием на них пузырей, заполненных жидкостью. Возникнуть буллезный дерматит может в результате воздействия на кожные покровы химических раздражителей. Достаточно часто выступает симптомом эндокринных и метаболических нарушений или же других дерматологических болезней.
Существует форма аллергии, которая сопровождается воспалением кожных покровов с образованием на них пузырей, заполненных жидкостью. Возникнуть буллезный дерматит может в результате воздействия на кожные покровы химических раздражителей. Достаточно часто выступает симптомом эндокринных и метаболических нарушений или же других дерматологических болезней.
Особенностью, которой характеризуется буллезный и пузырчатый дерматит, является субэпидермальное или интераэпидермальное расположение пузырей. Высыпания называют буллами, если их размер превышает 5 мм и везикулами, если меньше 5 мм.
Причины и симптомы
- воздействие солнечных лучей;
- ультрафиолетовое излучение;
- агрессивные вещества (урсол, скипидар, краска для волос и другие);
- перепады температур;
- наружное лечение агрессивными лекарственными препаратами.
- инфекционные заболевания (импетиго, буллезная дерматофтия, герпес);
- воспаленные дерматозы (буллезная системная волчанка, пузырчатка, буллезный пемфигоид);
- метаболические нарушения (пеллагра, порфирия);
- генетические аномалии (буллезный эпидермолиз, врожденная эритродермия, болезнь Хейли-Хейли).
В зависимости от причин, повлиявших на развитие недуга, выделяют несколько типов буллезного дерматита:
- температурный. Возникает при воздействии низких или высоких температур, проявляется при ожогах и отморожениях 2 степени;
- солнечный. Причиной возникновения является длительное пребывание на солнце, сопровождается гипертермией кожных покровов, жжением, зудом, ухудшением общего самочувствия;
- химический. Локализуется, как правило, на лице и шее, характеризуется отеком тканей;
- диабетический. Пузыри локализуются на дистальных отделах рук и ног;
- наследственный. Образуется в местах незначительного травмирования кожи, характер появления — самопроизвольный;
- энтеропатический. Связан с недостатком цинка, высыпания появляются на дистальных отделах конечностей, губах, вокруг глаз, во рту.
Лечение и профилактика
Главным принципом, на котором основывается лечение буллезной формы дерматита, вызванного внешними причинами, является устранение провоцирующих факторов. Если появление дерматита связанно с другими заболеваниями, проводится комплексная терапия.
Как правило, пузырчатый дерматит у ребенка является следствием эндокринных нарушений или генетической предрасположенности, в таком случае следует проводить симптоматическую терапию.
Для облегчения состояния больного применяют антибактериальные и кортикостероидные наружные средства, противовоспалительные крема и мази, заживляющие препараты. Иногда возникает необходимость производить вскрытие пузырей. Вскрытие проводит специалист и только в стерильных условиях.

Дерматит перианальный – кожное заболевание, которое локализовано в области вокруг ануса. Симптомы поражения кожи следующие: покраснение; болезненность; ощущение мокнутия; зуд, на фоне которого течение заболевания .

Современный образ жизни – это борьба за выживание, а значит — хронический стресс. В результате нервных перегрузок, появилась целая плеяда .
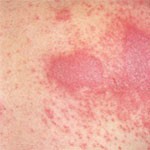
Человеческая кожа подвержена воздействию внутренних и внешних раздражителей. Различают несколько видов аллергических заболеваний, имеющих одно общее название — дерматит. Самыми .
Москва, Мосфильмовская улица, 35с2
ИНФОРМАЦИЯ ПРЕДОСТАВЛЕНА В ОЗНАКОМИТЕЛЬНЫХ ЦЕЛЯХ И НЕ ЯВЛЯЕТСЯ РУКОВОДСТВОМ К ДЕЙСТВИЮ.
НЕ НУЖНО СТАВИТЬ СЕБЕ ДИАГНОЗ И ЗАНИМАТЬСЯ САМОЛЕЧЕНИЕМ. ПОЛУЧИТЕ КОНСУЛЬТАЦИЮ У СВОЕГО ЛЕЧАЩЕГО ВРАЧА.
Как лечить буллёзный дерматит
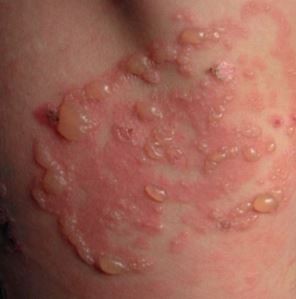 Буллёзный или пузырчатый дерматит – воспалительное заболевание кожи, при котором на кожном покрове образуются заполненные серозной жидкостью пузырьки. Если размер таких пузырьков меньше 5 мм, их называют везикулами, если больше – буллами. От этого заболевание и получило свое название. Везикулы и буллы могут вскрываться с образованием на коже изъязвления. Заболевание может иметь различную природу, но чаще всего болезнь возникает при поражении кожи химическими веществами, экстремальными температурами и при аллергической реакции. Однако дерматит может иметь аутоиммунную природу и возникнуть как следствие нарушения обмена веществ. Часто предрасположенность к дерматиту предопределена генетически.
Буллёзный или пузырчатый дерматит – воспалительное заболевание кожи, при котором на кожном покрове образуются заполненные серозной жидкостью пузырьки. Если размер таких пузырьков меньше 5 мм, их называют везикулами, если больше – буллами. От этого заболевание и получило свое название. Везикулы и буллы могут вскрываться с образованием на коже изъязвления. Заболевание может иметь различную природу, но чаще всего болезнь возникает при поражении кожи химическими веществами, экстремальными температурами и при аллергической реакции. Однако дерматит может иметь аутоиммунную природу и возникнуть как следствие нарушения обмена веществ. Часто предрасположенность к дерматиту предопределена генетически.
Лечение буллезного дерматита проводят при помощи народных средств. В терапии применяют наружные средства, которые уменьшают воспалительный процесс, предотвращают присоединение бактериальной инфекции и оказывают заживляющее действие. Также в терапии принимают отвары целебных трав, улучшающие работу иммунной системы и общее состояние организма.
Причины заболевания
 У большинства больных заболевание вызвано воздействием внешних факторов, к которым относят:
У большинства больных заболевание вызвано воздействием внешних факторов, к которым относят:
- длительное нахождение под ультрафиолетовым излучением;
- воздействие низких и высоких температур;
- воздействие химических веществ;
- применение некоторых медикаментов;
- нанесение на кожу косметики и средств по уходу;
- применение изделий из латекса (презервативы, медицинские перчатки, некоторые детские игрушки);
- контакт с никелем, который используется при чеканке монет и в ювелирной промышленности.
Буллезный дерматит может иметь аллергическую природу, и развитие заболевания связано с нарушением нормальной работы иммунитета. Такой дерматит характерен для людей с индивидуальной чувствительностью к некоторым веществам.
Существуют внутренние факторы, которые могут спровоцировать буллезный дерматит:
- хронические вирусные инфекции, в частности, вирус простого герпеса;
- аутоиммунные болезни;
- нарушения обмена веществ, в частности, порфирия, сахарный диабет;
- различные кожные заболевания.
Таким образом, в зависимости от природы болезни выделяют:
- контактный дерматит, который вызван химическими ожогами;
- аллергический – развивается аллергическая реакция на определенное вещество;
- фототоксический – вызван облучением ультрафиолетом;
- механический дерматит развивается при трении кожи и возникновении мозолей;
- температурный, причиной которого может стать ожог или обморожение.
Симптомы заболевания
Клинические проявления буллезного дерматита зависят от вида недуга.
- Отморожение и ожог второй степени.
Если буллезный дерматит возник как следствия воздействия низких температур, говорят об отморожениях. Под воздействием холода вначале происходит спазм сосудов, и кожа бледнеет. Затем сосуды расширяются, развивается гиперемия и отек. На кожных покровах человека появляются вялые пузыри, заполненные серозной или кровянистой жидкостью. Эти пузырьки могут вскрываться с образованием эрозий, которые в ходе заживления покрываются корочками. Сходным образом проявляются и ожоги, но пузыри при ожогах появляются сразу. Человек испытывает боль и жжение.
Буллезный дерматит такого плана развивается через несколько часов после слишком длительного нахождения обнаженной кожи под прямыми солнечными лучами. Вначале развивается гиперемия, затем на этом месте образуются пузыри. Размер их может варьировать. Обожженная кожа болит. Дополнительные симптомы этого состояния: повышение общей температуры тела, озноб, слабость, тошнота, головная боль.
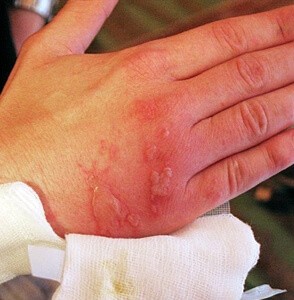
При буллезном дерматите, вызванном контактом кожи с химическими веществами, пузыри в большинстве случаев возникают в месте контакта. В некоторых случаях может происходить генерализация процесса, и пузыри развиваются по всему телу. Такая реакция характерная при дерматите, вызванном аллергией на химическое вещество.
При сахарном диабете у больного на нижних частях рук и ног образуются вялые пузыри, заполненные жидкостью. При нарушении обмена цинка пузыри образуются на конечностях, коже лица и в ротовой полости.
Если заболевание детерминировано генетически, признаки такого дерматита проявляются в большинстве случаев сразу после рождения ребенка. В зависимости от типа заболевания, пузыри могут образовываться в местах повреждения кожных покровов или по всему телу малыша.
Диагностика
Если у человека развивается буллезный дерматит, очень важно выявить причину этого состояния. В некоторых случаях причина заранее известна, и в ходе диагностики определяют степень поражения кожи и наличие сопутствующих осложнений.
Чтобы определить, нет ли у больного аутоиммунного процесса, проводят биопсию образца кожи с дальнейшим гистологическим процессом. При возникновении аллергического буллезного дерматита важно определить, к какому именно веществу у больного развивается гиперчувствительность.
 Дополнительно проводят лабораторные исследования крови. Биохимический анализ выявляет обменные нарушения в организме человека. Информативным станет иммунологическое исследование сыворотки крови. Такая диагностика позволит выявить наличие аутоантител и антител к тем или иным аллергенам.
Дополнительно проводят лабораторные исследования крови. Биохимический анализ выявляет обменные нарушения в организме человека. Информативным станет иммунологическое исследование сыворотки крови. Такая диагностика позволит выявить наличие аутоантител и антител к тем или иным аллергенам.
Лечение дерматита
Терапия болезни зависит от типа дерматита. В любом случае, главное в лечении – устранить провоцирующий фактор. После этого применяют терапию, направленную на восстановление кожи и заживление ран. В лечении используют народные средства. Наружные народные снадобья оказывают противовоспалительное, противомикробное и ранозаживляющее действие. Такая терапия является безопасной, не вызывает побочных эффектов и способствует скорейшему заживлению кожи. В лечении применяют народные мази, настои и отвары целебны трав.
Очень важно применять средства, оказывающие антибактериальное действие. На поврежденной коже сразу начинают размножаться бактерии и грибки. В тяжелых случаях процесс может стать генерализированным, у больного может развиться бактериемия и сепсис. Особенно подвержены гнойным кожным процессам люди с обменными нарушениями.
 Принципы лечения:
Принципы лечения:
- При дерматите, вызванном химическим, термическим или солнечным ожогом или отморожением применяют наружные народные средства, оказывающие заживляющее действие.
- Для лечения буллезного дерматита аллергической природы в первую очередь определяют аллерген и, по возможности, избегают контакта с ним. Кроме наружных средств применяют травяные отвары с противовоспалительным действием, уменьшающие проявления аллергии.
- Если заболевания спровоцировано обменными нарушениями, в первую очередь проводят терапию системных болезней. Также проводят местную терапию с целью предотвращения развития инфекционного процесса и заживления ран.
- Лечение генетически детерминированных заболеваний симптоматическое и нацелено на улучшение состояния кожи и общего состояния здоровья организма.
Наружные народные средства:
- Тимьян. Готовят мазь из этого растения 1 ст. л. сушеного растения заливают 200 мл кипятка, кипятят на медленном огне, пока объем не уменьшится на половину, затем фильтруют. Такой отвар смешивают с расплавленным сливочным маслом или нутряным жиром. На 400 мл жиры берут 100 мл отвара. Мазь переливают в стеклянную емкость, остужают и хранят в холодильнике. Используют для смазывания поврежденной кожи два раза в день.
- Зверобой. Аналогичным способом готовят мазь из листьев зверобоя.
Подорожник и тысячелистник. Листья этих растений берут в равном количестве, измельчают в кашицу и используют в качестве компрессов.

Снадобья для приема внутрь:
- Череда и хмель. В 400 мл кипятка запаривают по 1 ст. л. шишек хмеля и травы череды, настаивают в термосе час, затем фильтруют. Принимают по 100 мл 3–4 раза в день. Такое средство уменьшает симптомы болезни и оказывает противовоспалительное действие.
- Крапива. В стакане кипятка запаривают 4 ч. л. цвета крапивы глухой, настаивают полчаса и процеживают. Пьют по 100 мл снадобья два раза в день.
- Кровохлебка. 2 ст. л. корней этого растения заливают 200 мл кипятка, кипятят на медленном огне 10 минут, затем остужают и фильтруют. Пьют по 1 ч. л. такого отвара 6 раз в день после приема пищи.

- Одуванчик. Листья и корни этого растения измельчают. В стакане кипятка запаривают 1 ст. л. растительного сырья, настаивают полчаса и процеживают. Пьют по 1/3 стакана три раза в сутки.
- Травяной сбор. Смешивают по три части цвета календулы и ромашки, корня девясила, листьев шалфея и подорожника и четыре части травы зверобоя. В стакане кипятка запаривают 1 ст. л. такой смеси, настаивают четверть часа и фильтруют. Пьют по 1/3 стакана три раза в день перед приемом пищи.
Прогноз и профилактика
Прогноз в большинстве случаев благоприятный. Если устранить действие повреждающего фактора и своевременно начать лечение, восстановление будет полным. Осложнением болезни может стать вторичная бактериальная и грибковая инфекция. В случае обширного повреждения кожных покровов происходит потеря белка и электролитов с серозной жидкостью, скапливающейся в пузырях. В этом случае важно провести заместительную терапию, следить за питанием больного и достаточным количеством питья.
Для профилактики заболевания следует соблюдать технику безопасности в работе с химическими веществами, избегать ожогов, длительного нахождения на холоде и под прямыми солнечными лучами. В случае развития аллергии необходимо избегать контакта с аллергеном. Предотвратить развитие генетически обусловленного дерматита невозможно, поэтому рекомендуется следить за своим здоровьем, проводить симптоматическую терапию. Полезно раз в полгода пить курсы снадобий на основе целебных растений, укрепляющих иммунитет.
Напишите в комментариях о своём опыте в лечении заболеваний, помогите другим читателям сайта!
Поделитесь материалом в соцсетях и помогите друзьям и близким!