Солнечный дерматит фото
Ваш дерматолог

Классификация, диагностика и лечение
Большая медицинская энциклопедия
на косметические средства
ДЕРМАТИТЫ (dermatitis, греч. derma, dermat[os] кожа+ -itis) — воспалительные поражения кожи, развивающиеся на месте непосредственного воздействия физических и химических факторов окружающей среды. Термин «дерматит» применялся ранее также для обозначения некоторых болезней кожи, не имеющих отношения к дерматитам; иногда им продолжают пользоваться например, «герпетиформный дерматит» (Дюринга болезнь), «дерматит пигментный прогрессирующий» (Шамберга болезнь), «дерматит атопический» и др.
Неправильно называть дерматитом поражения кожи, возникающие от общего воздействия на организм различных хим. веществ, в частности лекарственных — принятых внутрь, вводимых внутривенно, внутримышечно или подкожно (например, дерматит висмутовый, дерматит сальварсанный), или вырабатывающихся в организме при наличии к ним повышенной чувствительности. Такие поражения кожи называют токсидермиями. В целях уточнения понятия «дерматит» воспалительные поражения кожи, вызванные факторами окружающей среды, в отличие от других поражений кожи называют также контактными дерматитами.
Дерматиты, в частности возникающие на фоне сенсибилизации организма, являются одной из частых форм проф. болезней кожи. Наиболее часто они возникают у рабочих, занятых в химической, текстильной, нефтеперерабатывающей, фармацевтической, полиграфической промышленности. Среди всех форм профессиональных дерматозов дерматиты составляют от 25% до 62%.
Общая патология и клиника дерматитов
Этиология и патогенез дерматитов.
К физическим агентам, вызывающим дерматиты, относятся механические раздражители, высокая и низкая температура, электрический ток, ультрафиолетовые лучи, ионизирующая радиация; к химическим — разнообразные хим. вещества, широко распространённые на производстве и в быту, в т. ч. медикаменты, а также содержащиеся в растениях. В одних случаях причиной дерматита являются облигатные раздражители, которые вызывают воспалительную реакцию у каждого человека, возникает простой дерматит; в других случаях — факультативные раздражители, которые вызывают воспалительную реакцию кожи только у людей с повышенной к данным факторам чувствительностью, обусловленной сенсибилизацией организма, — возникает аллергический дерматит.
Простой дерматит возникает сразу в результате непосредственного токсического воздействия раздражителя на клетки эпидермиса, при этом в них развиваются некробиотические изменения. Аллергический дерматит развивается в промежуток от 5-7 дней до нескольких недель после повторного раздражения, необходимый для развития сенсибилизации. Возникновение дерматита в этих случаях определяется реакцией замедленного типа, обусловленной сенсибилизированными лимфоцитами.
Большинство химических веществ, вызывающих сенсибилизацию и затем развитие аллергического дерматита, являются гаптенами, т. е. становятся полными антигенами лишь при соединении с белками кожи (конъюгат). Функциональная активность лейкоцитов при развитии аллергического дерматита повышается (увеличивается содержание пероксидазы).
Экспериментальное моделирование аллергического дерматита производят обычно на морских свинках; в качестве аллергена часто используется 2,4-динитрохлорбензол, обладающий выраженными аллергизирующими свойствами. В эксперименте различные воздействия (например, ионизирующая радиация, цитостатические средства), уменьшающие содержание в крови лейкоцитов и особенно лимфоцитов, подавляют развитие аллергического дерматита Существует мнение, что в развитии сенсибилизации имеет значение функциональное состояние кожных рецепторов, однако нарушение периферической иннервации путём создания денервированного кожного лоскута не препятствует сенсибилизации всего кожного покрова.
Распространённость и тяжесть аллергического процесса в значительной степени определяются выраженностью нарушений иммунологической реактивности организма: в крови увеличивается количество эозинофилов, гамма-глобулинов различных классов, понижаются общая иммунологическую реактивность, комплементарная активность сыворотки, гистаминопектический индекс и содержание серотонина, функция коры надпочечников. В очаге аллергического дерматита и несколько меньше в перифокальной зоне падают болевая и тепловая чувствительность, сопротивление кожи постоянному электрическому току, резистентность капилляров, устойчивость к щелочам, возрастает проницаемость рогового слоя. Важную роль играет также общее состояние организма: нарушения функционального состояния нервной системы и эндокринных желез, болезни желудочно-кишечного тракта и печени, глистная инвазия, нарушения углеводного обмена, повышение в крови содержания холестерина, активности альдолазы, трансаминаз. Иногда появлению дерматита предшествуют различные болезни (грипп, тонзиллит и др.), снижающие защитные реакции организма и изменяющие его реактивность в отношении аллергенов (дерматит развивается быстрее, протекает острее). Способствует развитию сенсибилизации также и наследственная предрасположенность к аллергическим реакциям, нарушение целости рогового слоя эпителия, ощелачивание поверхности кожи, нарушающее её барьерную функцию и повышающее проницаемость электролитов, а также высокая температура и повышенная влажность воздуха.
Несмотря на то, что воздействие факультативного раздражителя происходит на ограниченном участке кожи, состояние сенсибилизации развивается на всем кожном покрове. Это подтверждается положительным результатом кожных проб с соответствующими аллергенами. Особо важное значение для выявления повышенной чувствительности кожи в отношении предполагаемых аллергенов хим. природы имеют кожные пробы, как метод специфической диагностики. По данным А. А. Антоньева и С. М. Лок, наиболее чувствительными являются скарификационно-компрессные пробы, менее чувствительны камерные, компрессные, капельные.
Патогистология недостаточно характерна для выделения отдельных форм дерматитов. Как правило, гистологически можно установить лишь наличие острого, подострого или хронического воспаления. При простом остром дерматите наблюдаются внутри- и внеклеточный отёк, внутриэпидермальные полости; при большом количестве полостей и выраженном внутриклеточном отеке, а также вследствие деструкции эпидермиса полости оказываются разделенными только тонкой перегородкой из сохранившихся эпидермальных клеток, в результате чего образуется единая многокамерная полость. Экссудат содержит небольшое количество лимфоцитов, а также единичные эозинофилы, нейтрофилы и клетки эпидермиса. В клетках рогового слоя иногда сохраняются ядра. В верхней части дермы — расширение сосудов, отёк и преимущественно периваскулярный инфильтрат из лимфоцитов, эозинофилов и нейтрофилов. При остром дерматите, возникающем от непосредственного воздействия резко повреждающих факторов, могут формироваться подэпидермальные полости, эпидермис над ними некротизирует ся, иногда развивается некроз сосочкового слоя дермы.
Острый аллергический дерматит морфологически отличается большей выраженностью воспалительного отека и наличием в составе клеточного инфильтрата значительного количества эозинофилов.
Подострый дерматит характеризуется внутри- и внеклеточным отёком и образованием внутриэпидермальных полостей, которые обычно не достигают таких размеров, как при остром дерматите Имеется умеренный акантоз и различной выраженности паракератоз. Воспалительный инфильтрат в дерме выражен отчётливо, в нем преобладают лимфоциты, встречаются эозинофилы, нейтрофилы и гистиоциты. Нередко нейтрофилы и лимфоциты мигрируют в эпидермис.
При хроническом дерматите — межсосочковый акантоз и гиперкератоз, очаги паракератоза, возможен небольшой межклеточный отёк эпидермиса, но без образования полостей. В верхней части дермы наблюдается умеренно выраженный инфильтрат, состоящий преимущественно из лимфоцитов, среди которых встречаются гистиоциты, фибробласты, отдельные эозинофилы.
Хронический аллергический дерматит отличается, по Миллеру (С. S. Miller, 1947), образованием на фоне акантоза мелких интраэпидермальных полостей; в дерме обнаруживаются периваскулярные лимфоцитарные инфильтраты, в волокнистых структурах отмечается повышение содержания нейтральных и кислых мукополисахаридов.
Клиническая картина и выраженность воспалительного процесса позволяют подразделить простые и аллергические дерматиты на острые, подострые и хронические.
Острый простой дерматит может проявляться в зависимости от степени повреждения тремя стадиями: эритематозной — более или менее выраженная краснота и отёчность, умеренный зуд и жжение; буллёзной — образование на эритематозном фоне пузырей, подсыхающих в корки с последующим шелушением; некротической — образование струпа и дальнейшее изъязвление, заживающее рубцеванием. Все три стадии развития дерматита необязательны, и на любой из них процесс может остановиться. Для аллергического острого дерматита характерно образование большого количества мелких везикулярных элементов, подсыхающих в тонкие, легко отторгающиеся корочки-чешуйки, что создает экземоподобную клиническую картину; такой дерматит иногда называют аллергическим экзематозным дерматитом или контактной экземой.
При подостром дерматите наблюдаются те же стадии, что и при остром простом дерматите, но воспалительные явления отличаются меньшей выраженностью.
Для простого хронического дерматита, возникающего под влиянием длительного воздействия относительно слабых раздражителей, характерно развитие застойной гиперемии, инфильтрации, лихенизации, гиперкератоза; иногда процесс заканчивается атрофией кожи. Патологический процесс при простом дерматите ограничивается участком кожи, на который воздействовал раздражитель, без тенденции к периферическому увеличению очага и его диссеминации; по прекращении воздействия агента воспалительный процесс стихает и в большинстве случаев самостоятельно разрешается полностью.
У заболевших аллергическим дерматитом в случае продолжающегося контакта с аллергеном клинические проявления постепенно трансформируются и развивается экзема: усиливается полиморфизм, теряется чёткость границ патол. процесса, который распространяется по периферии, очаги поражения начинают возникать не только в местах контакта с раздражителем, но и на других участках кожи, прежде всего симметрично; на отдаленных от первичного очага участках кожи нередко развиваются вторичные аллергические высыпания, процесс принимает торпидное, хроническое рецидивирующее течение. Рецидивы экзематозного процесса могут возникать и после прекращения действия сенсибилизирующего вещества, вызвавшего заболевание.
Классификация дерматитов.
Общепринятой классификации дерматитов нет; целесообразно классифицировать дерматиты по этиологическим признакам.
I. дерматиты от физических факторов.
1. дерматиты механические, или травматические:
2. дерматиты от актинического (лучевого) воздействия:
а) дерматит солнечный,
б) дерматит от искусственных источников света,
в) дерматит от ионизирующей радиации (синонимы: лучевой дерматит, рентгеновский дерматит, радиационный дерматит ).
3. дерматиты от электрического тока.
4. дерматиты от высокой и низкой температуры:
II. дерматиты от химических факторов.
III. дерматиты от растений.
Дерматиты от физических факторов
К физическим факторам, вызывающим дерматиты, относятся механические раздражители, актинические воздействия, электрический ток, высокая или низкая температура окружающей среды.
Дерматиты от механических факторов. К дерматитам этого происхождения относят потертость, омозолелость, некоторые формы опрелости, а также трещины сосков у кормящих женщин (травматический дерматит).
Потертость развивается на ограниченном участке кожи вследствие длительного трения или давления, в частности плохо подогнанной обувью, накрахмаленным или шерстяным бельем, бандажом, протезом, веслами и др. Острая форма потертости может выражаться только ограниченной краснотой и отёчностью, сопровождающимися жжением и небольшой болезненностью. Если повреждающий фактор продолжает действовать, то в очаге гиперемии образуются округлые или неправильной формы пузыри, величиной до нескольких сантиметров в диаметре, выполненные серозным или серозногеморрагическим экссудатом, так называемая водяная.
Омозолелость — ограниченное, несколько возвышающееся утолщение рогового слоя и дермы, возникающее при частом травмирующем воздействии; образуется на ладонях от длительного давления инструментов (у землекопов, портных, сапожников, парикмахеров), на ногах от ношения плохо пригнанной обуви.
Опрелость возникает в складках кожи, между пальцами стоп и характеризуется гиперемией, мацерацией, поверхностными трещинами. У новорожденных в первые дни жизни может развиться так называемый пеленочный дерматит, обусловленный трением пеленки, раздражающим действием мочи и кала; процессе локализуется на внутренней поверхности бедер, ягодицах, в области промежности, возникая первоначально как дерматит; очаг поражения далее, как правило, инфицируется.
Лечение умеренно выраженного травматического дерматита (в эритематозной стадии) заключается в применении индифферентных присыпок. При резко выраженных эритеме и отеке — примочки или влажно-высыхающие повязки (2-4% раствор борной кислоты, свинцовая вода) или кортикостероидные мази. При наличии пузырей их покрышку прокалывают, смазывают спиртовым раствором анилинового красителя, накладывают стерильную повязку, при нагноении покрышку пузыря удаляют; в случае развития лимфангита или лимфаденита показаны антибиотики. На эрозивную поверхность накладывают дезинфицирующую повязку, а по прекращении мокнутия -эпителизирующую мазь (борно-нафталановую, дерматоловую). При хроническом дерматите рекомендуются тепловые процедуры, кератолитические, кератопластические средства.
Дерматиты от актинических факторов (лучевые) обусловлены воздействием на кожу естественных и искусственных лучевых факторов; в эту группу входят дерматит солнечный, дерматит от ионизирующей радиации.
Дерматит солнечный возникает в результате воздействия на кожу солнечных лучей, главным образом коротковолнового спектра: голубых, фиолетовых и особенно ультрафиолетовых. Его развитие зависит также от продолжительности воздействия лучей, индивидуальной чувствительности и участка кожи. Наибольшей чувствительностью к солнечным лучам обладает кожа живота, груди, спины; менее чувствительна кожа плеч, шеи, лба, бедер; наименее чувствительна кожа голеней, ладоней и подошв; пигментированная кожа менее чувствительна к свету, чем слабопигментированная (кожа блондинов).
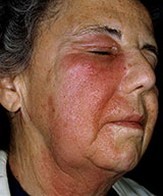
Клиническая картина острого солнечного дерматита характеризуется появлением на открытых участках кожи после скрытого периода в течение 2-4 час. диффузной яркой эритемы и отёчности, сопровождающихся чувством стягивания и жжения. В тяжёлых случаях на воспаленной коже возникают пузыри с серозным или серозно-геморрагическим содержимым, часть которых, вскрываясь, образует болезненные эрозии. Процесс заканчивается крупнопластинчатым шелушением и усиленным образованием пигмента — меланина (так называемый загар). Солнечный дерматит может развиваться и зимой из-за воздействия отраженных от снега солнечных лучей при сравнительно непродолжительном пребывании в заснеженных горах (так называемый глетчерный ожог). Острый солнечный дерматит может сопровождаться общей слабостью, повышением температуры, головной болью, тошнотой, потерей аппетита.
Хронический солнечный дерматит развивается чаще у лиц, которые подвергаются повторной и длительной инсоляции, особенно при неблагоприятных метеорол. условиях (ветер, дождь). Вслед за воспалительной стадией кожа открытых участков тела приобретает бронзовый цвет, становится сухой, утолщенной, кожный рисунок усиливается (кожа моряков, земледельцев). С годами развиваются гиперпигментированные и депигментированные участки, преждевременная возрастная дистрофия кожи, в тяжёлых случаях — бородавчатые разрастания, на почве которых может возникать рак кожи. У пожилых. людей (чаще мужчин) может развиваться так называемый ромбовидная гипертрофическая кожа шеи (дистрофия кожи).
Солнечный дерматит входит в группу фотодерматозов, к которым относят также поражения кожи, обусловленные повышенной чувствительностью к солнечным лучам, врождённой или вызванной так называемыми фотосенсибилизаторами — веществами, вырабатывающимися в самом организме (порфиринами), поступающими извне через пищеварительный тракт или органы дыхания или попавшими на кожу (Hydroa vacciniforme, Ксеродерма пигментная, Порфирия кожная поздняя).
Дерматит от искусственных источников света по существу не отличается от солнечного дерматита и его выраженность также зависит от интенсивности облучения. На промышленных предприятиях рабочие могут подвергаться облучению от различных источников УФ-излучения: свет от электросварки, электропечей, карбидкальциевых печей, при процессе бессемерования стали, в литейных цехах, плавильных печах. В этих условиях, кроме дерматита, могут возникать конъюнктивит, кератит, общетоксические симптомы.
При действии на кожу теплового раздражителя небольшой интенсивности (грелки, компрессы, жар печи и др.) возникает ограниченная кратковременная эритема (erythema caloricum); при повторных воздействиях кожа постепенно приобретает бурый оттенок и сетчатый рисунок за счет стойкого расширения сосудов на обогреваемых участках (dermatitis calorica reticularis).
Лечение при остром солнечном дерматите — обтирание кожи спиртом, одеколоном, охлаждающие примочки, взвеси, кремы; крупные пузыри прокалывают. Дерматит от искусственных ультрафиолетовых лучей лечат так же, как дерматит от солнечных. Если УФ-облучение применяют с лечебной целью, то профилактически перед началом облучения нужно определить биологическую дозу УФ-лучей для данного больного. На промышленных предприятиях и для предупреждения хронических дерматитов особое значение имеют профилактические меры, в частности применение фотозащитных веществ.
Дерматит от ионизирующей радиации (синонимы: радиационный дерматит, рентгеновский дерматит, лучевой дерматит). Дерматит может возникать от рентгеновских лучей, а также от альфа-, бета-, гамма- и нейтронного излучения. Различные виды ионизирующей радиации обладают в основном одинаковым патогенетическим действием и вызывают по существу идентичные поражения тканей. Степень и характер лучевого поражения кожи зависят от проникающей способности излучения, величины дозы, её мощности, распределения дозы по времени, размера облучаемой площади и индивидуальной чувствительности организма в целом и разных участков кожи. Кожа детей более, чем кожа взрослых, чувствительна к ионизирующей радиации, кожа женщин чувствительнее кожи мужчин; на лице и груди кожа повреждается в меньшей степени, чем на шее, в подмышечных и паховых складках.
Дерматит, вызванные радиоактивными веществами, локализуются, как правило, на открытых участках тела, а также на тех закрытых участках, которые подверглись смачиванию проникшей через одежду радиоактивной водой.
Острый лучевой дерматит возникает обычно после однократного действия больших доз ионизирующей радиации, в ряде случаев — после многократного облучения кожи «жесткими» и фильтрованными лучами в терапевтических дозах. Рентгенологи такие поражения называют радиоэпидермитом. Острому лучевому дерматиту может предшествовать ранняя лучевая реакция кожи, к-рая наблюдается в течение нескольких часов в первые-вторые сутки после облучения (иногда в течение нескольких дней) и характеризуется отёчной эритемой, сопровождающейся ощущением легкого зуда и напряженности кожи. Острый лучевой дерматит развивается и в первый день и через два месяца после облучения; чем интенсивнее облучение, тем раньше развивается дерматит и тем длительнее его течение.
При воздействии ионизирующей радиации на волосистую часть кожи развивается лучевая алопеция. Выпадение длинных волос начинается чаще на 2-3 неделе после облучения, нередко этому предшествует болезненность кожи волосистой части головы; волосы бровей, ресниц, бороды, а также на лобке и в подмышечных ямках выпадают не всегда. Выпадение волос продолжается в течение нескольких дней — 1-2 недель, рост возобновляется через 6-10 недель после облучения и заканчивается к 12-14 неделе, в более тяжёлых случаях — к 4-5-му месяцу. У некоторых больных новые волосы вырастают более тонкими и мягкими, иногда наблюдается гиперпигментация облысевших участков кожи.
Под влиянием ионизирующей радиации изменяются ногти: замедляется их рост, развивается сине-коричневая пигментация, появляется поперечная бороздка, время образования которой совпадает с моментом облучения, или становится отчётливо заметной граница между повреждённой, желтоватого цвета дистальной частью и здоровой проксимальной частью ногтевой пластинки.
Лучевое поражение кожи может проявляться эритематозной, буллёзной и некротической стадией. Острая эритематозная стадия характеризуется появлением отёчной застойной эритемы, имеющей фиолетовый или голубоватый оттенок, ощущением покалывания, зуда, жжения, боли (так называемая поздняя, или вторичная, эритема). Иногда на фоне эритемы проявляются точечные кровоизлияния, которые свидетельствуют о большой глубине поражения и являются плохим прогностическим признаком.
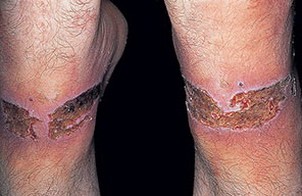
При острой буллёзной стадии вслед за появлением эритемы развивается значительный отёк, возникают различной величины пузыри, резко усиливается боль. Пузыри имеют многослойную покрышку. Серозный или серозно-геморрагический экссудат, содержащий фибрин, находится не только в пузыре, но и между слоями эпидермиса; экссудат, как правило, стерилен. По вскрытии пузырей отёчная жидкость, находившаяся под давлением, просачивается из глубоких слоёв кожи наружу, повязки при этом быстро промокают. Иногда пузыри достигают размеров куриного яйца, в частности на ладони экссудат может отслоить эпидермис на всей её поверхности, что приводит к образованию огромного сплошного пузыря с очень толстой покрышкой. В тяжёлых случаях поверхностные слои эпидермиса могут как бы сползать с подлежащих, образуя обширную мокнущую эрозию без предшествующих видимых пузырей. Разрешение глубоких пузырей заканчивается рубцовой атрофией.
Острая некротическая стадия представляет собой язвенное поражение кожи. После сравнительно короткого латентного периода в области облучения появляются пузыри на фоне багрово-синюшной гиперемии. Одновременно с высыпанием пузырей (или минуя буллёзную стадию) в связи с резкими изменениями кровеносных сосудов развивается некроз тканей, образуется язва с грязно-серым или грязно-желтоватым дном и гнойным отделяемым, сопровождающаяся регионарным лимфаденитом. Общее состояние больного тяжёлое; отмечается слабость, высокая температура, озноб, бессонница, мучительные боли. Язва может существовать много месяцев и даже лет, в ряде случаев не заживает вовсе. На образовавшихся рубцах под влиянием незначительных травм часто возникают поверхностные трофические язвы и болезненные точечные кровоизлияния, которые в свою очередь служат причиной поверхностных очагов некроза.
После лучевой эритемы характерно развитие гиперпигментации; глубокие пузыри, наоборот, оставляют после себя депигментацию; нередко после разрешения дерматита кожа приобретает пестрый вид (участки гипер- и гипопигментации). На атрофических рубцах пестрота кожи усиливается за счет постепенного развития телеангиэктазий.
Хронический лучевой дерматит развивается в результате многократного облучения кожи в сравнительно малых дозах, как правило, на кистях, чаще на пальцах у людей, которые по роду своей работы подвергаются действию в основном «мягких» лучей и бета-частиц радиоактивных веществ (профессиональный лучевой дерматит рентгенологов). Хронический лучевой дерматит характеризуется поначалу атрофическим процессом; кожа приобретает слаборозовый цвет (сплошь или очагово), утрачивает эластичность, становится тонкой, сухой, блестящей, шелушится и растрескивается. Появляются участки гипер- и депигментации, телеангиэктазии, повышается чувствительность к наружным раздражителям, возникают зуд и ощущение покалывания. Кожа легко травмируется, образующиеся трещины причиняют сильную боль; постепенно присоединяются гиперпластические процессы — образуются бородавчатые разрастания, очаги гиперкератоза, которые рассматривают как предраковые состояния.
В лечении больные с ранней лучевой реакцией кожи и лучевой алопецией обычно не нуждаются. Для лечения в эритематозной стадии, а также при резко выраженной и затянувшейся на несколько дней начальной эритеме достаточны противовоспалительные средства: повязки с измельченным льдом, примочки, пасты, кортикостероидные мази и кремы, линол, линетол. В буллёзной стадии из пузырей следует периодически отсасывать шприцем жидкость, после чего накладывается слегка давящая повязка. При нагноении экссудата необходимо удалить покрышку пузыря, наложить повязку с дезинфицирующей примочкой или мазью и назначить антибиотики. Хорошим дезинфицирующим и обезболивающим действием обладают примочки из 0,5% раствора нитрата серебра. После ликвидации острых воспалительных явлений показано применение повязок, пропитанных стерильными растительными маслами. Поражённые нижние конечности рекомендуется иммобилизировать и придать им приподнятое положение в постели.
Лечение в язвенно-некротической стадии представляет большие трудности. При ограниченном очаге поражения лучшим методом является иссечение очага в пределах здоровых тканей. В других случаях терапия должна быть направлена на поднятие защитных сил организма, предупреждение инфекции и ликвидацию дистрофического поражения тканей. С этих позиций по индивидуальным показаниям применяют следующее: питание, богатое белками и витаминами, капельные гемотрансфузии (до 200 мл через каждые 4-6 дней), аутогемотерапию, антиретикулярную цитотоксическую сыворотку Богомольца и цитозин, экстракт из листьев алоэ, стекловидное тело, ФИБС; назначают также аскорбиновую кислоту с рутином, тиамин, витамин Е, викасол, хлорид кальция, пахикарпин, антигистаминные средства, кортикостероидные препараты, антибиотики, в т. ч. нистатин; в ряде случаев показаны внутриартериальное введение 0,25-0,5% раствора новокаина, местная новокаиновая блокада, при сильных болях — анальгетики, снотворные, наркотики. Имеются сведения о благоприятном действии на лучевые язвы ультразвука. Для наружного лечения рекомендуются средства, стимулирующие регенеративные процессы, в частности листья или эмульсии алоэ, облепиховое масло, плазма и сыворотка крови, фибринная пленка, мази «Солкосерил», «Вулназан», 5-10% метилурациловая мазь и др. В упорных случаях производят пластическую операцию. При крайне тяжёлом повреждении тканей с поражением глубоких сосудов приходится прибегать к ампутации конечности.
Лечение дерматита, вызванного радиоактивными веществами, следует начинать с тщательного удаления этих веществ с поверхности кожи, т. к. радиоактивные вещества проникают в роговой слой. Волосы, за исключением пушковых, рекомендуется сбрить, а ногти как можно короче обрезать.
Лечение хронического лучевого дерматита при отсутствии язв проводится индифферентными, слабыми кератолитическими, кортикостероидными мазями. В случае образования бородавчатых разрастаний, папиллом и очагов гиперкератоза применяют диатермокоагуляцию или криотерапию. Лечение хронических язвенных форм не отличается от лечения соответствующих форм острого лучевого дерматита.
Дерматит от электрического тока встречается как бытовая или производственная травма. При поражении электрическим током наблюдается два вида электротравмы: контактная электротравма — результат контакта поверхности тела с проводником электрического или гальванического тока (электродиатермия определенной силы и напряжения) и электротравма — результат действия пламени электрической дуги, при этом очень высокая температура является причиной тяжёлых термических ожогов.
При контактной электротравме на коже в месте входа и выхода электрического заряда возникают электрометки, или «знаки» тока, представляющие собой твёрдый, иногда хрящевой консистенции струп серовато-белого или серовато-желтого цвета, несколько более тёмный в центральной западающей части, реже — поверхностную резаную рану или точечное кровоизлияние. Форма электрометок соответствует форме проводника; в большинстве случаев они округлые, диаметром от нескольких миллиметров до 2-3 см. Характерно отсутствие реактивной геперемии вокруг поражённого участка кожи, безболезненность и потеря чувствительности в очагах поражения; волосы обычно сохраняются, но иногда они опалены, несколько скручены, по длине волос на более или менее равных расстояниях могут образовываться перетяжки; вокруг струпа иногда развивается отслойка эпидермиса. От искр развиваются ограниченные ожоги. Разряд атмосферного электричества на теле может оставить «фигуру молнии»- древовидно ветвящиеся гиперемические полосы, обусловленные параличом сосудов кожи. При очень высоком напряжении (1000 в и более) с образованием высокой температуры (3000-4000° и выше) очаги поражения теряют черты, свойственные электротравме, и развиваются тяжёлые термические ожоги III — IV степени. Кроме ожогов от электротока, могут быть ожоги и от воспламенившейся одежды.
Морфологические изменения при электротравме отличаются от таковых при других дерматитах и подразделяются на местные и общие (поражение кожи и внутренних органов). Характерным для электротравмы является внедрение в кожу металла, превращенного под влиянием высокой температуры в газообразное состояние (так называемая металлизация эпителия).
Гистологически в области электрометки наблюдается гомогенизация рогового слоя эпидермиса, в котором отмечаются небольшие отверстия (так называемые микропробоины); под эпидермисом, а также в шиповидном и базальном слоях образуются различной величины сотообразные полости, частично сливающиеся в более крупные. Вследствие возникновения электрического поля клетки базального слоя вытягиваются, принимая форму длинных нитей, и располагаются пучками перпендикулярно или наклонно к поверхности кожи (симптом «щеток», «снопиков»). Вытянутую форму принимают также эпителиальные клетки волосяных фолликулов и выводных протоков потовых желез. Явлений вакуолизации клеток и спонгиоза не отмечается. Вследствие сглаживания и редуцирования сосочков граница между эпидермисом и дермой выравнивается почти до прямой. Коллагеновые волокна становятся гомогенизированными, утолщенными, базофильными, разделяются друг от друга щелевидными полостями. Резко изменяются также эластические волокна. Ядра соединительнотканных клеток деформируются. Кровеносные сосуды не расширены, ядра эндотелия удлиняются и интенсивно окрашиваются; в верхних слоях дермы сосуды могут быть тромбированы. Значительные изменения наступают в нервах кожи, обычно сразу же после прохождения электрического тока; вначале они резко утолщаются, гомогенизируются, затем отдельные волокна становятся неразличимыми, распадаются на глыбки и зернышки, исчезают полностью; такой же процесс в нервах возникает и перифокально.
Дерматиты от химических факторов
Дерматит простой от контакта с химическими веществами
Дерматит, обусловленные непосредственным попаданием на кожу различных хим. веществ, а также влиянием на кожу хим. веществ, входящих в состав, например, пластических масс, искусственных волокон, красок, лекарств и др., обычно возникают в производственных условиях и имеют поэтому наибольшее клиническое и санитарно-гигиеническое значение как профессиональные болезни кожи. Дерматит этого же генеза наблюдаются иногда и в бытовых условиях. Тяжёлые формы простого дерматита возникают при попадании на кожу химических отравляющих веществ кожно-резорбтивного действия.
Профессиональные дерматиты могут быть острыми и хроническими простыми, но часто являются следствием сенсибилизации организма (аллергические дерматиты ). По этиол. и клиническим признакам их можно условно разделить на следующие группы.
1. Дерматит, вызываемый концентрированными неорганическими кислотами (серная, соляная, азотная, плавиковая) и органическими (муравьиная, карболовая, уксусная), щелочами (едкий натр, едкое кали), солями щелочных металлов и кислот (кальцинированная сода), является простым дерматитом. При воздействии указанных веществ наблюдается разной степени коагуляционный некроз в форме струпа, по отделении которого выявляется язва, заживающая рубцом. При попадании щелочей, минеральных кислот, карбида кальция, хлористого и сернистого цинка и других прижигающих веществ в трещины, ссадины кожи образуются так называемые прижоги — небольшие, от 2 до 10 мм в диаметре, язвы, довольно глубокие, овальной или округлой формы, с ровными, слегка подрытыми краями, окруженные валиком воспалительного инфильтрата, покрытые плотно держащейся несколько вдавленной чёрного цвета корочкой. Через 2-3 недели язва заживает с образованием рубчика. В запущенных случаях при распространении некроза в глубину возможно на ограниченном участке разрушение сухожилия, кости (тыл кистей, пальцы, реже — ладони, предплечья).
Длительное воздействие растворов слабой концентрации кислот и щелочей вызывает хронический дерматит, характеризующийся различной степенью инфильтрации кожи, лихенизацией.
2. Дерматит от длительного воздействия на кожу органических растворителей (ацетон, бензин, керосин, бутанол, хлороформ, толуол, ксилол и др. ) проявляется сухостью, шелушением, образуются трещины. Как правило, это простой дерматит, иногда происходит сенсибилизация организма; сильным аллергеном является скипидар. Длительное загрязнение кожи продуктами перегонки каменного угля и нефти (преимущественно средние и тяжёлые фракции углеводородов — карболовые масла, нафталины, антрацен, пек) и продуктами высокотемпературной переработки нефти (смолы, смазочные масла, мазут, гудрон) приводит к хроническом фолликулитам, особенно у предрасположенных лиц, причем поражение кожи держится и после прекращения контакта. Чаще поражается кожа предплечий, бедер, на ягодицах. В волосяных фолликулах образуются чёрные пробки, состоящие из масла, пыли и спущенного эпидермиса; со временем вокруг них развиваются как следствие реактивного воспаления папулы и пустулы, окруженные лиловатым венчиком — так называемые масляные фолликулиты.
3. Аллергический дерматит, возникающий при работе с цементом, обусловлен наличием в цементе 6-валентного хрома; характерна быстрая трансформация дерматита в экзему («цементная экзема»). Дерматит при работе с хромовой кислотой наблюдается редко. Соединения никеля, особенно его сернокислые соли, обладают выраженными сенсибилизирующими свойствами; некоторые из них (азотный и углекислый никель, закись никеля) являются облигатными раздражителями. Профессиональные дерматиты у рабочих гальванических цехов, возникающие при работе с никелем, развиваются обычно через 2-5 месяцев после начала контакта с никелем, их провоцирует травматизация и обезжиривание кожи; поражение кожи сопровождается сильным зудом — так называемая никелевая чесотка, появление которой возможно и при ношении цепочек для часов, покрытых никелем.
4. Дерматит при работе с синтетическими полимерами (эпоксидные, фонолформальдегидные, мочевиноформальдегидные, полиэфирные, полиамидные синтетические смолы и изготовленные на их основе лаки, краски, клеи), пластическими массами, синтетическими волокнами и тканями, искусственным каучуком, в меньшей степени — с натуральными полимерами (натуральный каучук, канифоль, некоторые бальзамы и смолы) клинически характеризуется признаками как острого, так и хронического воспаления в зависимости от силы и длительности воздействия раздражителя, являющегося сенсибилизатором организма (аллергические дерматиты).
5. Ароматические амино- и нитро- соединения (урсол, динитрохлорбонзол, и др. ) нередко вызывают аллергический дерматит, характеризующийся воспалительной реакцией различной степени.
6. Медикаментозный дерматит при наружном применении некоторых фармакол. средств у больных, а также у медперсонала и у лиц, занятых на производстве медикаментов, чаще аллергического характера, иногда в силу резорбции некоторых лекарств сочетается с токсидермией. При парентеральном и пероральном применении антибиотиков наблюдаются уртикарные сыпи, а при местном — контактный дерматит. В отдельных случаях дерматит от антибиотиков имеет тяжёлое течение, иногда — характер эритродермии, крапивницы, сопровождаясь зудом; возможен анафилактический шок. Дерматит могут вызвать новокаин, ртуть (в форме белой преципитатной мази, ртутного пластыря, раствора сулемы — дерматит ртутный), хинин и его производные, сульфаниламиды, аминозин, альдегиды (раствор формальдегида, гексаметилентетрамин), хризаробин, псориазин, антипсориатикум. Препараты дёгтя вызывают обычно фолликулит, реже диффузную эритему. От йода чаще возникает простой дерматит, (йодистый ожог) в результате повторных смазываний йодной настойкой участка кожи. При приёме внутрь препаратов йода может возникать йододерма. Реже дерматит вызывают анестезин, лактат этакридина, резорцин, карболовая кислота, йодоформ, сера, фенилсалицилат, кортикостероиды, препараты пчелиного и змеиного яда, липкий пластырь, вазелин, анилиновые красители.
7. При употреблении косметических средств и предметов парфюмерии — краска для волос и губная помада (тетра- и дибромфлуоресцеин, азорубин, родамин и др.), театральный грим, тушь для ресниц, лак для ногтей, некоторые сорта одеколона — возможны воспалительные, чаще аллергические, поражения кожи — так называемый брелковый дерматит.
8. Инсектофунгициды (хим. вещества, применяющиеся для защиты растений от вредных насекомых и паразитических грибов), в частности хлорорганические соединения (дихлордифенилтрихлорэтан, гексахлоран, хлоридан, симазин, пропазин), вызывают проф. аллергический дерматит главным образом у работников сельского хозяйства. Характерно появление эритемы различной степени выраженности, отёчности, экссудации; при неоднократном контакте с одними и теми же раздражающими агентами дерматит может перейти в экзему; при острой экземе наблюдаются полиморфные высыпания, при хронической экземе превалируют инфильтрация, лихенификация, шелушение кожи, трещины.
Лечение и профилактика дерматитов от химическихческих факторов.
В первую очередь необходимо исключить контакт больного с хим. веществом, являющимся повреждающим фактором. При хим. ожогах, возникающих при попадании на кожу кислот и щелочей, — промывание поражённых участков текущей водопроводной водой в течение 5-10 мин., а в более поздние сроки — 30-40 мин. без перерыва. После этого накладывают повязку, смоченную раствором борной кислоты (при ожоге щелочью) или с содовой кашицей (при ожоге кислотой). Далее лечат открытым способом. При ожоге фосфором обожженный участок погружают в воду или смывают фосфор водой и 5% раствором медного купороса, после чего присыпают тальком (нельзя применять мази).
Дерматит от наружного применения лекарственных веществ обычно стихают после отмены этих средств. Профилактика заключается в осторожном применении при заболеваниях кожи лекарственных средств, в частности антибиотиков, могущих вызвать дерматит: не применять длительно местно, при признаках обострения кожного поражения немедленно отменять их. Во избежание развития проф. дерматитов с антибиотиками следует работать в резиновых перчатках, иногда бывает необходимо перейти на другую работу.
При аллергическом дерматите назначают десенсибилизирующие средства (хлорид кальция, тиосульфат натрия, антигистаминные препараты). По данным ряда авторов, при аллергическом дерматите удается путём специфической десенсибилизации достичь подавления или снижения гиперчувствительности по отношению, например, к хрому, никелю, кобальту.
Профилактика профессиональных дерматитов включает общественные и личные меры защиты. Технол. мероприятия: автоматизация, механизация и герметизация производственных процессов, установка специальных щитков и других приспособлений на станках для защиты кожи от вреднодействующих веществ; замена раздражающих и сенсибилизирующих кожу веществ или уменьшение их концентрации. Сан. -техн. и санитарно-гигиенические мероприятия: обеспечение предприятий душевыми и умывальниками с подачей горячей воды, своевременная смена спецодежды, влажная уборка производственных помещений; содержание рабочего места в надлежащей чистоте и применение индивидуальных средств защиты, в частности защитных паст, и тщательная обработка микротравм.
Проф. отбор особенно важен при работе с нефтяными и минеральными маслами; например, профилактически нельзя допускать на эти производства лиц с выраженной себореей и страдающих угревой сыпью, кератозом.
Периодические медосмотры необходимы для выявления ранней стадии дерматитов и диспансеризации больных; иногда рекомендуется перевод заболевшего на другую работу.
Во всех случаях дерматитов от красок, применяемых как в промышленности, так и в косметических целях, в профилактическом отношении крайне важно вовремя установить причину заболевания кожи и устранить соприкосновение больного с аллергеном, а при массовых поражениях поставить в известность сани-тарно-промышленный надзор.
Дерматиты от растений
Дерматит аллергический на контакт с Сумахом ядоносным
Нередко дерматит от растений возникает от сочетания воздействия на кожу вещества, содержащегося в них, и физических факторов — солнечного света и трения. Хим. вещества в таких растениях, как крапива, едкий лютик, молочай, ядовитый бадьян, ясенец, кротон, являются облигатными раздражителями, в других растениях, например в примуле, ядовитом сумахе, герани, рододендроне, чесноке, инжире, высоком прангосе — факультативными, вызывающими дерматит только при наличии сенсибилизации. Ряд растительных хим. веществ (в осоке, сладком борщевике, пастернаке, дикой рябине, тысячелистнике и др.) являются фотосенсибилизаторами, вызывающими так называемые фотофитодерматиты. Чаще всего дерматит возникает от соприкосновения с примулой, ядовитым сумахом, лютиковыми, борщевиком, ясенцом кавказским, паспалумом, гинго билиба, инжиром.
В клинической картине таких дерматитов много общего. Обычно поражения имеют эритематобуллёзный или везикулёзный характер. Высыпания появляются, как правило, через некоторое время после контакта с растением, сопровождаясь сильным зудом и жжением; образовавшиеся расчесы приводят к вторичному инфицированию. У некоторых больных, помимо возникновения очагов в местах соприкосновения с растением, возможно распространение поражения за счет переноса токсического вещества пальцами, одеждой. Часто наблюдаются лихорадка, недомогание, головная боль. Иногда фитодерматит возникает как профессиональный (у цветоводов, ботаников, огородников и др.). Дерматит от облигатных раздражителей растительного происхождения в большинстве случаев напоминает картину ожогов I — II степени.
Дерматит от примулы (первоцвета) — распространённого декоративного комнатного растения — возникает часто, как правило, в весенне-летнее время; аллерген примулы содержится в железистых волосках, покрывающих стебли и листья примулы, причем сохраняет свою активность и в засушенном растении. Дерматотропным действием обладают комнатная и китайская примула; от аптечной примулы дерматит не наблюдается. Дерматит развивается у сенсибилизированных лиц через несколько часов или суток после контакта с примулой. Чаще поражается кожа кистей, предплечья, лица; ладонная поверхность кисти обычно остается свободной от высыпаний; в случаях если цветы держали во рту, наблюдается стоматит.
Клинически процесс характеризуется гиперемией и отёчностью кожи с последующим возникновением на этом фоне везикулёзной или мелкоузелковой сыпи; могут наблюдаться буллёзные формы болезни. Субъективно — сильный зуд и жжение; в тяжёлых случаях отмечаются головная боль, недомогание, озноб, конъюнктивит. Индивидуальная чувствительность к примуле сохраняется очень долго, повторное соприкосновение с растением дает обычно более тяжёлую вспышку.
Дерматит от ядовитых сумахов также аллергического характера. В семействе сумахов насчитывают 100-150 разновидностей, произрастающих главным образом в Северной Америке и Восточной Азии. В России ядовитые сумахи растут в субтропической зоне, на Сахалине, Курильских островах. Первое место по токсичности занимает японское лаковое дерево, далее — ядовитый сумах и восковое дерево; сенсибилизирующими свойствами обладают восточный токсикодендрон, укореняющийся сумах, неравнолистный сумах, гуал степной, гуал береговой. Аллерген находят в соке листьев растения. Все виды ядовитых сумахов содержат одно и то же ядовитое вещество — токсикодендрон (синонимы: лакол, токсикодендритическая, или урушиновая, кислота), который является производным катехола. При гидратации оно превращается в гидроурушиол — вещество, которое может применяться как диагностический тест. Дерматит от сумаха обычно наблюдается летом, однако сухие листья некоторых видов сумаха, например лакового дерева, сохраняют свою токсичность в течение нескольких лет.
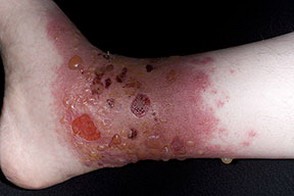
Выделяют следующие клинические формы поражения ядовитым сумахом: ожоги поверхностные и глубокие, ограниченный аллергический дерматит, распространённую экзематозную форму (наиболее частая), отёчную форму.
Дерматит возникает через несколько часов или суток после соприкосновения с растением, наблюдались случаи переноса яда москитами, собаками. На местах контакта развивается прогрессирующий отёк кожи, сопровождающийся сильным зудом, микровезикулярная сыпь; реже наблюдаются папулёзные или уртикарные высыпания. В тяжёлых случаях отёк кожи резко увеличивается, появляются пузыри; жидкость пузырей активного действующего вещества не содержит. При поражении лица отёк бывает настолько сильным, что больные не могут открыть глаз или рта. Часто отмечается недомогание, слабость, головная боль, повышение температуры тела, лейкоцитоз, альбуминурия; возможен летальный исход.
Естественный иммунитет к ядовитому сумаху при неоднократном контакте с растением обычно исчезает. Дети от 1 до 8 лет болеют редко, однако они легко сенсибилизируются; дети до 1 года обычно не сенсибилизируются. Продолжительность болезни от 1,5 до 6 недель.
Дерматит от луговых растений возникает через 1-2 дня после купания в водоемах с последующим отдыхом на прибрежной траве на солнце. Купание не обязательно для возникновения дерматита, хотя оно так же, как интенсивное потоотделение и механическое давление растения на кожу, ускоряет появление дерматита. Непосредственной причиной дерматита являются солнечные лучи, к которым кожа приобретает повышенную чувствительность в результате попадания на нее и втирания сока травы, содержащего фотосенсибилизаторы; главную роль среди них играют, повидимому, производные фурокумарина (ксантотоксин и бергаптен, выделенные из пастернака, клевера, борщевика, смоковницы).
Поражение кожи возникает на местах контакта с травой, обычно на ягодицах, животе, наружной и боковой поверхности бедер, в области коленных суставов. На фоне эритемы, сопровождающейся сильным зудом, жжением, иногда болезненностью, появляются пузыри и пузырьки, наполненные серозным или серозно-геморрагическим содержимым. Очаги поражения имеют форму, отражающую очертания травы и листьев. При обширных поражениях наблюдается умеренно выраженное недомогание, головная боль, слабость, субфебрильная температура. Дерматит от луговых трав может возникать сразу у многих людей. Продолжительность болезни обычно 7-8 дней, после чего воспалительный процесс разрешается; на несколько лет остается пигментация.
Диагноз дерматита от растений устанавливают на основе анамнеза (контакт со свежим или высохшим растением), локализации очагов поражения (тыл пальцев и кистей, отсутствие их на ладонях и др.), характерной формы очагов поражения и расположения высыпных элементов асимметрично в виде полос, цепочек и т. п.; он может быть подтвержден кожной пробой с листьями растения.
Лечение и профилактика дерматитов от растений:
Прекращение контакта с растением ведет к быстрому излечению; кроме того, назначают десенсибилизирующие средства, наружно — противовоспалительные и дезинфицирующие средства. При дерматите от луговых трав — прокол пузырей и смазывание спиртовым раствором анилинового красителя. Профилактика повторного лугового дерматита — избегать соприкосновения с данным растением, а в случае контакта протереть эти участки кожи бензином или спиртом.
Большая медицинская энциклопедия 1979 г.
«Диагностика кожных болезней»
Руководство для врачей.
Кафедра дерматовенерологии СПбГМА
О. Л. Иванов, А. Н. Львов
Кафедра дерматологии СПбГМА
проф. Студницин и др.
«Кожные и венерические болезни». Атлас
Вельтищев Ю. Е. и др.
«Справочник практического врача»
«Справочник по кожным и венерическим болезням»
«Дифференциальная диагностика кожных болезней»
Руководство для врачей.
О. Л. Иванов, А. Н. Львов
Конспект лекции для студентов лечебного факультета.
Кафедра дерматологии СПбГМА
О. Л. Иванов, А. Н. Львов
Реклама, размещённая на сайте «Ваш дерматолог», является одним из источников его финансирования.
Наличие рекламы медицинских центров, лекарств, методов лечения, нельзя расценивать как рекомендацию владельца сайта к их посещению, приобретению или применению.
Последнее обновление страницы: 11.12.2014 Обратная связь Карта сайта
Представленная на сайте информация не должна использоваться для самостоятельной диагностики и лечения
и не может служить заменой очной консультации врача — дерматолога.
Классификация. Современные методы коррекции морщин, применяемые в косметологии.
Как лечить солнечный дерматит: симптомы и лечение (фото)
Если вы аллергик и думаете, что можно находиться под палящим солнцем долгое время и оно вам никак не навредит – вы ошибаетесь, скорее всего у вас вылезет солнечный дерматит. Фото, которые мы выложили, дадут вам возможность сравнить недуг со своими высыпаниями, после чего предпринять правильное лечение. Узнайте, как лечить и побороть самые неприятные симптомы.
Кстати, а вы уже читали это:
Симптомы и лечение солнечного дерматита (фото)
Вследствие воздействия лучей солнца на кожу, проявляется солнечный дерматит. Такая реакция возникает не у всех людей. Страдают от недуга те, у кого наблюдается повышенная чувствительность к ультрафиолету. Под его влиянием кожа начинает выделять биологически активные вещества, которые и вызывают покраснения, неприятную сыпь, зуд и шелушения.
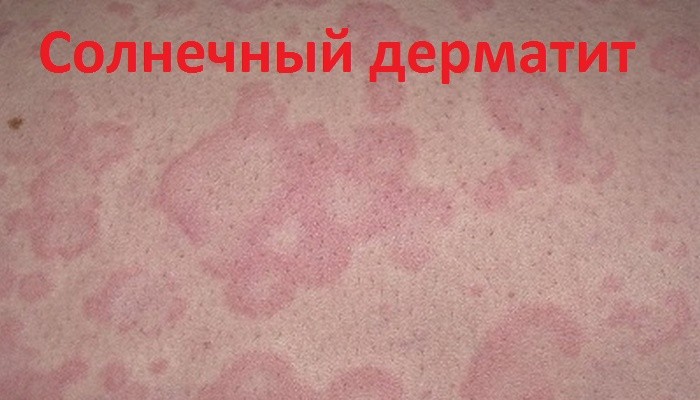
Распознать солнечный аллергический дерматит не сложно. После продолжительного пребывания на улице в летний день на некоторых частях тела образуется ярко-красные пятна.
Кроме них можно отметить следующие признаки:
- припухлость;
- сильный зуд;
- отечность;
- болезненность при прикосновении;
- ухудшение общего самочувствия.
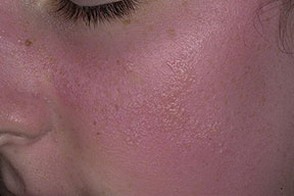
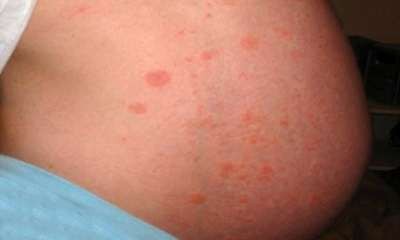
На фото видны основные симптомы – характерная сыпь ярко-красного цвета с отечностью.
Дерматит от солнца может развиваться у взрослых и детей. Чаще всего наблюдается на руках, в области живота, груди, на спине (что видно по фото). Менее распространен на ногах, бедрах, плечах и шее. Больше всего страдают пациенты, у которых основные симптомы проявляется на лице.
Причины развития аллергической реакции разные. Часто проявлению дерматита способствует не только природная особенность кожи выделять антитела при контакте с лучами солнца.
Причинами могут быть ослабление иммунитета или нанесение косметики перед выходом днем на улицу. А после продолжительного пребывания в жаркий день на улице даже у взрослого человека, особенно у ребенка, могут развиться симптомы аллергии.
Особенно чувствительны к воздействию ультрафиолета люди со светлой кожей, которые намного чаще страдают от аллергии, чем смуглые и темнокожие жители планеты.
Вам желательно знать когда должна пройти желтуха у новорожденных: http://helsbaby.ru/zheltukha-u-novorozhdennykh-kogda-dolzhna-projjti.html, ведь сколько длится физиологическая желтуха у младенцев знают многие.
Как лечить солнечный дерматит
Лечение аллергии от воздействия солнечных лучей в первую очередь должно быть своевременным. Главная задача – сократить и в будущем предупреждать контакт пациента с возбудителем аллергической реакции.
Помогут специальные солнцезащитные крема, головные уборы, очки. Не помешает использование увлажняющей косметики, которая питает и успокаивает.
Но что делать, если сыпь уже проявилась? Как лечить пятна с раздражениями после контакта с лучами небесного светила?
Распространенные методы терапии следующие:
- прием антигистаминных препаратов;
- на раздраженные места наносят мази, гели, которые помогут убрать воспаление, снимут зуд и шелушение;
- средства для укрепления иммунитета;
- антибактериальные примочки, если помимо высыпания появились пузырчатые образования;
- охлаждающие примочки при сильной сыпи.
Проводится лечение в домашних условиях, но список препаратов и правила их приема должен назначать врач. Доктор подберет оптимальные лекарственные средства в соответствии с формой заболеваний и характером высыпаний.
Но какой бы дорогой и продуманной ни была бы терапия, основная задача – устранить причинный фактор. Профилактика заболевания поможет долгие годы наблюдать рецидив.
Читате полезные статьи:
Добавить комментарий Отменить ответ
Внимание! Информация, опубликованная на сайте, предназначена только для ознакомления. Описанные методы диагностики, лечения, рецепты народной медицины и т.д. самостоятельно использовать не рекомендуется.
Обязательно проконсультируйтесь со специалистом, чтобы не нанести вред себе и здоровью вашего ребенка!
Дерматит у взрослых симптомы фото
В этой заметке поговорим про дерматит у взрослых симптомы фото, разберем симптомы и как проявляется аллергический дерматит у взрослых фото, а так же узнаем, как выглядит атопический дерматит у взрослых фото.
Группа нозологических кожных заболеваний объединена общим термином – дерматит. У взрослых симптомы каждого проявления недуга часто отличаются от общепринятых. Это связано с условиями работы, здоровьем. Дерматит у взрослых довольно часто является продолжением детского, перешедшего в хроническую форму. Поэтому дерматит у взрослых лечение требует особенно тщательное.
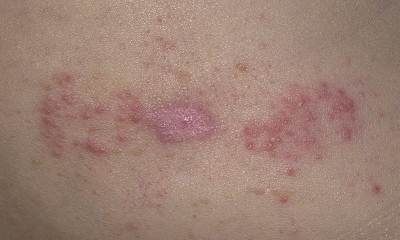
Симптомы дерматита у взрослых
Воспалительные процессы дермы развиваются поэтапно. Дерматит у взрослых (см. фото 2), каждый в своей стадии, характерен особым визуальным проявлением. Правильно определив внешне стадию, на которой находится дерматит у взрослых, лечение можно провести более эффективно. Острая стадия отличается ощущением сухости, жжения. Затем на смену приходит отек тканей, проявление пузырьков. При подострой стадии формируются гнойные папулы, язвочки. Они особенно хорошо видны, если имеется дерматит на руках, в области между пальцами. На третьей стадии дерматит у взрослых симптомы имеет в виде синюшного оттенка и ороговевших бляшек.
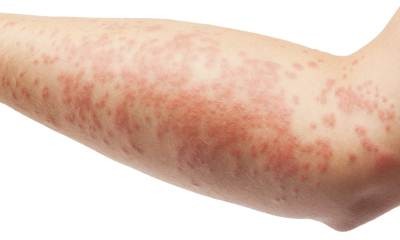
Атопический дерматит у взрослых
Инфантильная экзема, имеющая достаточно масштабное распространение, не что иное, как атопический дерматит у взрослых (см. фото 3). Небывалые химические атаки, действующие на организм, стоят во главе факторов, вызывающих атопический дерматит у взрослых. Не являясь заразным заболеванием, атопический дерматит носит хронический характер. Атопический дерматит у взрослых симптомы проявляет в наиболее излюбленных местах своей локализации: складки тела, ноги, руки. Шелушащиеся папулы плотно покрывают участок. Известны случаи, когда атопический дерматит у взрослых лечение не требовал вовсе, так как самопроизвольно ликвидировался.
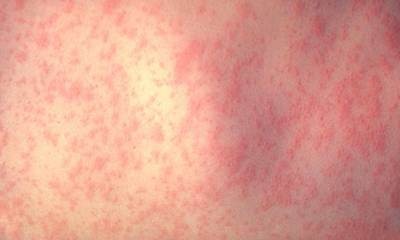
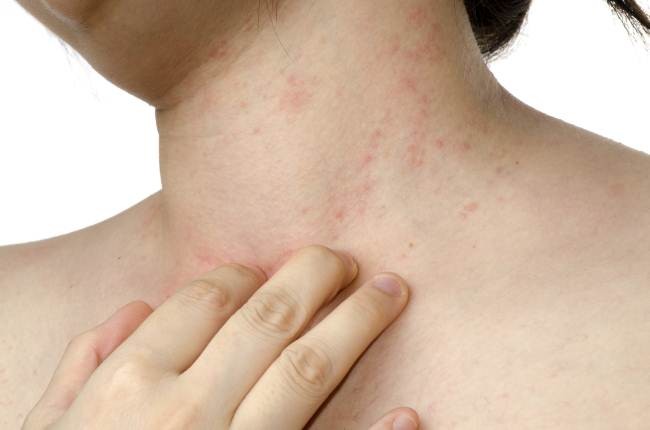
Аллергический дерматит у взрослых
Различные элементы сыпи на кожном покрове указывают на аллергический дерматит у взрослых (см. фото 4). Вызывается он веществами, имеющими общетоксический и раздражающий эффект. В этом случае большую роль играет индивидуальность организма. Аллергический дерматит у взрослых носит контактный характер, пищевой и бесконтактный. Единожды проявившись, аллергический дерматит преследует человека всю жизнь. Аллергический дерматит у взрослых симптомы имеет агрессивного характера: нестерпимый зуд, обильная сыпь. Аллергический дерматит у взрослых лечение требует с момента первого проявления.
Разновидности дерматита у взрослых
Существует довольно много различных кожных проявлений. Разновидности дерматита у взрослых (фото 5) разделяются на аллергические и простые. Естественный раздражитель (температура, щелок, крапива) вызывает реакцию, относящуюся группе простых, тем самым вызывая дерматит у человека (фото в гал.) в виде обморожений, мозолей, ожогов. Наиболее популярные виды дерматитов у взрослых: солнечный, атопический, герпетиформный, розацеаподобный, инфекционный, аллергический. В зимнее время головные уборы могут спровоцировать себорейный дерматит волосистой части головы, так как часто происходит перегрев, когда человек находится в помещениях.
Дерматит при беременности
Согласно статистике, более половины беременных имеют проблемы с кожей. Дерматит у беременных (фото 6) доставляет немало дискомфорта, так как обычное лечение может навредить малышу. Дерматит при беременности (см. фото ниже) может проявиться совершенно новыми формами: папилломами, стриями. У беременных довольно часто возникает дерматит на лице в виде герпеса. На последнем триместре отмечается присутствие сильнейшего зуда на животе, возникновение полиморфного дерматоза. Аллергический дерматит у беременных часто отражается на здоровье плода, поэтому выбор продуктов, одежды должен происходить особо тщательно.
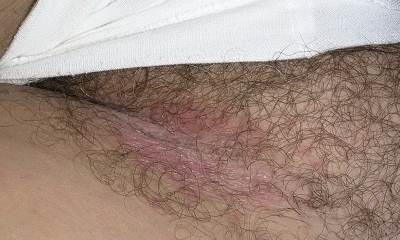
Паховый дерматит
Заболевание возникает в виде воспалений либо раздражений. Дерматит на лобковой части представлен обширным покраснением и зудом. Паховый дерматит (см. фото 7), пораженный грибками, размещается в складках. Имеет вид розовых шелушащихся пятен. Достаточно четкий контур поражения имеет дерматит на попе у взрослого, расположенный в зоне ануса. По характеру высыпаний можно визуально определить виды дерматита на половых органах. Дерматит на члене (фото в гал.) способен проявляется от синтетического белья, химических веществ, находящихся в порошках, воде.
Аллергия на солнце или основная проблема курортника
Собираясь в отпуск к морю или проводя его под открытым небом в любом другом месте, люди не подозревают, что их отдых может испортить солнечный дерматит. Это заболевание характеризуется появлением аллергической реакции на коже при попадании на нее лучей солнца и может быть вызвано разными причинами.
Причины аллергии на солнце
Сам солнечный свет не вызывает аллергию, но под его воздействием в коже человека образуются вещества, выступающие в роли антигенов. На вероятность и скорость образования таких веществ влияют некоторые факторы. Основными причинами, из-за которых появляется солнечный дерматит, можно назвать:
- Длительное воздействие ультрафиолетовых лучей на открытые участки кожи. Особенно это касается любителей долго нежиться на пляжах или проводить время в солярии.
- Химические элементы, входящие в средства бытовой химии. То есть дерматит может появиться после использования мыла, солнцезащитного крема, лосьона для загара и прочих косметических средств.
- Вещества, находящиеся в соке растений. Контакт с такими растениями способен спровоцировать солнечный дерматит.
- Заболевания, из-за которых в организме накапливаются ядовитые вещества, превращающие солнечный свет в мощный аллерген. К ним относятся: сахарный диабет, ожирение, цирроз печени, хронический гепатит, почечная недостаточность, запоры и прочие.
- Ослабление иммунитета после тяжелых инфекционных болезней. Обычно такой дерматит появляется у детей даже на фоне перенесенной ангины и может причинять неудобства долгие годы.
- Наследственность.
- Подверженность аллергическим реакциям (если до этого больной страдал любыми другими аллергическими болезнями).
Проявления заболевания
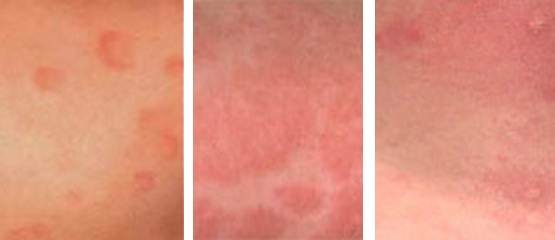
Солнечный дерматит проявляется высыпаниями на коже, вид которых можно посмотреть на фото:
Выглядит эта сыпь так же, как и любая другая аллергическая реакция. Разница лишь в том, что дерматит проявляется уже через несколько минут после того, как солнечный свет начнет воздействовать на кожу.
Основные симптомы заболевания:
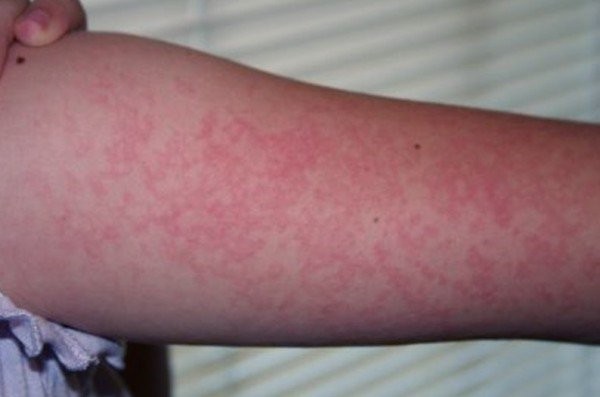
- Мелкая сыпь красного цвета, похожая на крапивницу (сыпь, изображенную на фото, легко перепутать с пищевой аллергией или крапивницей, поэтому солнечный дерматит не всегда быстро диагностируют). Эта сыпь может распространяться и на те участки тела, которые были закрыты от солнечных лучей.
- Зуд.
- Жжение.
- Отечность кожи.
- Шелушение.
- Появление сыпи с гнойным содержимым. На фото можно рассмотреть пузырьки с гноем.
- Ухудшение общего самочувствия.
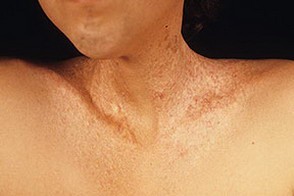
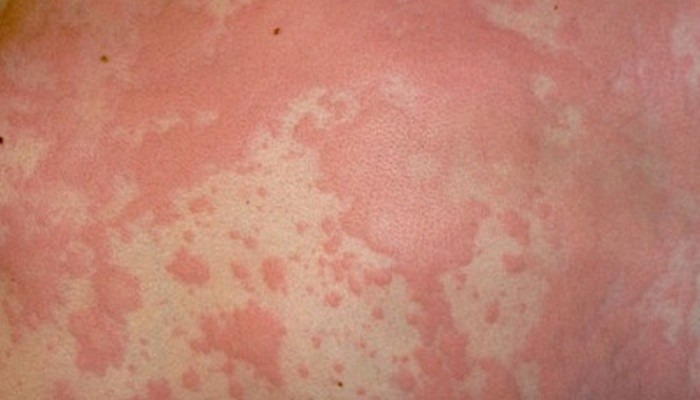
Часто вместо сыпи дерматит у пациента проявляется в виде покраснения участков кожи и их бугристости, как это показано на фото:
Отдельных пузырьков при этом нет, но заметна припухлость и ощущаются зуд и жжение.
Иногда больной не понимает, что дерматит у него возник из-за ультрафиолетового облучения. Он не лечится и не защищает кожу от солнца, поэтому солнечный свет постепенно способствует развитию хронической формы болезни. При хронической форме у пациента наблюдаются такие симптомы:
- уплотнения кожи;
- усиление кожного рисунка;
- сухость;
- гиперпигментация;
- появление сосудистых звездочек.
Лечение обострений
Солнечный дерматит в острой форме лечится по определенной схеме, однако самым важным в этой схеме является устранение воздействия солнца на кожу. Если солнечный свет и дальше будет попадать на пораженные участки, ситуация только ухудшится, а лечение не принесет результатов. Поэтому требуется выполнить ряд действий:
- Постараться не выходить на улицу в солнечную погоду, если после загара появились симптомы, как на фото выше. Это не значит, что больному всю жизнь придется в летние дни сидеть дома. Такие ограничения требуются только до устранения воспаления. Если обострился дерматит, но нет возможности не выходить на улицу, лучше воспользоваться закрытой одеждой, чтобы солнечный свет не попадал на кожу.
- Лечить заболевание гормональными средствами. Но эти препараты имеют побочные эффекты, поэтому назначить необходимое лекарство и его дозировку должен врач.
- Использовать противоаллергические средства. После их применения сыпь, изображенная на фото, быстрее исчезнет, а зуд — уменьшится.
- Принимать противовоспалительные средства внутрь, чтобы устранить остальные симптомы заболевания.
- Обязательно выявить возможную внутреннюю причину, из-за которой появился дерматит. Если это хроническая патология какого-то внутреннего органа, надо заняться лечением данной болезни. Без устранения заболевания лечение аллергии, которую вызывает солнечный свет, невозможно. Ее признаки будут проходить, а затем появляться снова при каждом удобном случае.
- Заняться укреплением иммунитета. Ослабленная иммунная система способствует появлению такого заболевания, как дерматит. Для ее укрепления назначаются витамины, в том числе и витамины группы В, а также никотиновая кислота.
Проведя все необходимые процедуры, можно избавиться от проявлений болезни, изображенных на фото. Однако важно не только ликвидировать их, но и предупредить возможность повторных высыпаний.
Профилактика обострений
Людям, уже перенесшим солнечный дерматит, лечение которого прошло успешно, не стоит забывать о профилактике. При восприимчивости организма к аллергенам заболевание может возвращаться при каждом появлении на улице в солнечную погоду. Поэтому надо:
- Стараться меньше находиться под прямыми солнечными лучами.
- Смазывать открытые участки тела кремом, защищающим от воздействия ультрафиолета.
- Заботиться об увлажнении кожи после загара и после душа. Для этого надо наносить на нее питательный крем. Желательно, чтобы это был специальный противовоспалительный крем, предназначенный для применения после загара.
- Не использовать декоративную косметику перед походом на пляж.
Если придерживаться этих правил, дерматит, с такими неприятными проявлениями, как на фото выше, больше не вернется.
Статья представлена в ознакомительных целях. Назначение лечения должно производиться только врачом!

Кожные заболевания
Аллергический дерматит: разновидности заболевания, признаки и профилактика
Солнечный дерматит фото и лечение
Солнечный дерматит: лечение
Солнечный дерматит представляет собой заболевание кожи, относящееся к группе фотодерматозов. Основным фактором, провоцирующим развитие патологического состояния в данном случае, является воздействие солнечных лучей. Такое состояние, несомненно, значительно снижает качество жизни, не позволяя наслаждаться летним солнцем, и требует обращения за медицинской помощью.
Во время консультации врач-аллерголог обязательно проведет дифференциальную диагностику между солнечным дерматитом и ожогом. При развитии дерматита проявления в виде покраснения, зуда, жжения, отека кожи и мелких прыщиков возникают уже через несколько минут после пребывания на солнце. Появление характерной клинической симптоматики обусловлено активным высвобождением гистамина и ацетилхолина, провоцирующих расширение капилляров кожи, отек эпидермиса и образование пузырьковых высыпаний.
Солнечный дерматит фото
Как лечить солнечный дерматит?
Важно помнить, что солнечные лучи провоцируют появление аллергической реакции только при наличии других факторов риска. Обычно симптомы дерматита проявляются при нанесении на кожу определенных косметических средств (духов, кремов, эфирных масел и т.д.). Гораздо чаще подвергаются данному заболевания люди с эндокринными и обменными нарушениями, заболеваниями печени и кишечника.
Ограничение солнечного воздействия
Конечно же, основой лечения солнечного дерматита является резкое ограничение времени инсоляции или пребывания на солнце. В острый период течения заболевания следует больше находиться дома и носить как можно более закрытую одежду. По мере стихания патологического процесса и в период ремиссии загорать также следует дозировано и осторожно, обращая внимание на появление малейших симптомов заболевания. Бесконтрольное же пребывание на солнце для людей с фотодерматозом может обернуться выраженной сухостью и пигментацией кожного покрова. Со временем заболевание приобретает хроническое течение и у пациента развивается солнечная экзема.
Крема и мази
В активную фазу болезни пациентам с солнечным дерматитом показано использование лекарственных препаратов, подавляющих воспаление и аллергическую реакцию кожи. Прежде всего, это глюкокортикоидные кремы и мази, например, фторокорт и бета-метазон. Такие средства эффективно устраняют основные симптомы дерматита, однако имеют достаточно высокий риск развития побочных эффектов. Именно поэтому препараты с гормональными компонентами лучше использовать точечно, непродолжительным курсом и только по назначению врача.
Противовоспалительные средства для приема внутрь
В некоторых случаях эффективным методом устранения симптомов фотодерматоза является системный прием противовоспалительных лекарственных средств. Такие препараты как ацетилсалициловая кислота, индометацин принимаются в терапевтической дозировке после еды. Во избежание развития побочных эффектов, связанных с поражением желудочно-кишечного тракта, во время использования нестероидных противовоспалительных средств нелишним будет прием препаратов из группы ингибиторов протонного насоса, например, омепразола.
Антигистаминные препараты
В том случае, когда проявления солнечного дерматита сопровождаются выраженным зудом, показан прием антигистаминных средств. Совместно со специалистом из всего многообразия лекарственных препаратов данной группы каждый больной может выбрать подходящее ему средство. Лишь при особо тяжелом течении фотодерматоза врачи рекомендуют применение иммуносупрессивной терапии. Цитостатические лекарственные средства, например, хлорохин при грамотном применении эффективно подавляют проявления воспаления и вызывают минимум побочных эффектов.
Укрепление иммунитета
Кроме того больным с солнечным дерматозом показано использование неспецифических средств, направленных на поднятие иммунитета. В курс противорецидивного лечения может входить прием витаминно-минеральных комплексов. Особую пользу пациентам, страдающим от солнечного дерматита, принесут витамины группы В, никотиновая кислота. Кроме того важным моментом комплексной программы лечения является восстановление микрофлоры желудочно-кишечного тракта. Для этого следует провести курс лечения с применение пре- и пробиотиков.
Гипертония это не приговор. Просто нужно за собой следить — блог актера Олега Табакова.
Профилактика
Важным моментом лечения солнечного дерматита является предупреждение повторного появления высыпаний. С этой целью больным с таким диагнозом следует в обязательном порядке пользоваться солнцезащитными средствами с фактором защиты spf не менее 30-40. Кроме того немаловажным является достаточное увлажнение кожи после принятия солнечны ванн. Для этого необходимо приобрести специальный крем для кожи после загара. Хорошо, если в его состав будут входить не только увлажняющие, но и успокаивающие компоненты, например, пантенол. И, конечно же, собираясь на пляж, во избежание повторения симптомов заболевания не стоит использовать декоративную косметику и парфюмерию.
Аллергия на солнце или основная проблема курортника
Собираясь в отпуск к морю или проводя его под открытым небом в любом другом месте, люди не подозревают, что их отдых может испортить солнечный дерматит. Это заболевание характеризуется появлением аллергической реакции на коже при попадании на нее лучей солнца и может быть вызвано разными причинами.
Причины аллергии на солнце
Сам солнечный свет не вызывает аллергию, но под его воздействием в коже человека образуются вещества, выступающие в роли антигенов. На вероятность и скорость образования таких веществ влияют некоторые факторы. Основными причинами, из-за которых появляется солнечный дерматит, можно назвать:
- Длительное воздействие ультрафиолетовых лучей на открытые участки кожи. Особенно это касается любителей долго нежиться на пляжах или проводить время в солярии.
- Химические элементы, входящие в средства бытовой химии. То есть дерматит может появиться после использования мыла, солнцезащитного крема, лосьона для загара и прочих косметических средств.
- Вещества, находящиеся в соке растений. Контакт с такими растениями способен спровоцировать солнечный дерматит.
- Заболевания, из-за которых в организме накапливаются ядовитые вещества, превращающие солнечный свет в мощный аллерген. К ним относятся: сахарный диабет, ожирение, цирроз печени, хронический гепатит, почечная недостаточность, запоры и прочие.
- Ослабление иммунитета после тяжелых инфекционных болезней. Обычно такой дерматит появляется у детей даже на фоне перенесенной ангины и может причинять неудобства долгие годы.
- Наследственность.
- Подверженность аллергическим реакциям (если до этого больной страдал любыми другими аллергическими болезнями).
Проявления заболевания
Солнечный дерматит проявляется высыпаниями на коже, вид которых можно посмотреть на фото:
Выглядит эта сыпь так же, как и любая другая аллергическая реакция. Разница лишь в том, что дерматит проявляется уже через несколько минут после того, как солнечный свет начнет воздействовать на кожу.
Основные симптомы заболевания:
- Мелкая сыпь красного цвета, похожая на крапивницу (сыпь, изображенную на фото, легко перепутать с пищевой аллергией или крапивницей, поэтому солнечный дерматит не всегда быстро диагностируют). Эта сыпь может распространяться и на те участки тела, которые были закрыты от солнечных лучей.
- Зуд.
- Жжение.
- Отечность кожи.
- Шелушение.
- Появление сыпи с гнойным содержимым. На фото можно рассмотреть пузырьки с гноем.
- Ухудшение общего самочувствия.
Часто вместо сыпи дерматит у пациента проявляется в виде покраснения участков кожи и их бугристости, как это показано на фото:
Отдельных пузырьков при этом нет, но заметна припухлость и ощущаются зуд и жжение.
Иногда больной не понимает, что дерматит у него возник из-за ультрафиолетового облучения. Он не лечится и не защищает кожу от солнца, поэтому солнечный свет постепенно способствует развитию хронической формы болезни. При хронической форме у пациента наблюдаются такие симптомы:
- уплотнения кожи;
- усиление кожного рисунка;
- сухость;
- гиперпигментация;
- появление сосудистых звездочек.
Лечение обострений
Солнечный дерматит в острой форме лечится по определенной схеме, однако самым важным в этой схеме является устранение воздействия солнца на кожу. Если солнечный свет и дальше будет попадать на пораженные участки, ситуация только ухудшится, а лечение не принесет результатов. Поэтому требуется выполнить ряд действий:
- Постараться не выходить на улицу в солнечную погоду, если после загара появились симптомы, как на фото выше. Это не значит, что больному всю жизнь придется в летние дни сидеть дома. Такие ограничения требуются только до устранения воспаления. Если обострился дерматит, но нет возможности не выходить на улицу, лучше воспользоваться закрытой одеждой, чтобы солнечный свет не попадал на кожу.
- Лечить заболевание гормональными средствами. Но эти препараты имеют побочные эффекты, поэтому назначить необходимое лекарство и его дозировку должен врач.
- Использовать противоаллергические средства. После их применения сыпь, изображенная на фото, быстрее исчезнет, а зуд — уменьшится.
- Принимать противовоспалительные средства внутрь, чтобы устранить остальные симптомы заболевания.
- Обязательно выявить возможную внутреннюю причину, из-за которой появился дерматит. Если это хроническая патология какого-то внутреннего органа, надо заняться лечением данной болезни. Без устранения заболевания лечение аллергии, которую вызывает солнечный свет, невозможно. Ее признаки будут проходить, а затем появляться снова при каждом удобном случае.
- Заняться укреплением иммунитета. Ослабленная иммунная система способствует появлению такого заболевания, как дерматит. Для ее укрепления назначаются витамины, в том числе и витамины группы В, а также никотиновая кислота.
Проведя все необходимые процедуры, можно избавиться от проявлений болезни, изображенных на фото. Однако важно не только ликвидировать их, но и предупредить возможность повторных высыпаний.
Профилактика обострений
Людям, уже перенесшим солнечный дерматит, лечение которого прошло успешно, не стоит забывать о профилактике. При восприимчивости организма к аллергенам заболевание может возвращаться при каждом появлении на улице в солнечную погоду. Поэтому надо:
- Стараться меньше находиться под прямыми солнечными лучами.
- Смазывать открытые участки тела кремом, защищающим от воздействия ультрафиолета.
- Заботиться об увлажнении кожи после загара и после душа. Для этого надо наносить на нее питательный крем. Желательно, чтобы это был специальный противовоспалительный крем, предназначенный для применения после загара.
- Не использовать декоративную косметику перед походом на пляж.
Если придерживаться этих правил, дерматит, с такими неприятными проявлениями, как на фото выше, больше не вернется.
Статья представлена в ознакомительных целях. Назначение лечения должно производиться только врачом!
Причины солнечного дерматита и его лечение
При воспалении кожного покрова под воздействием ультрафиолетовых лучей развивается солнечный дерматит. Появление заболевания напрямую зависит от порога индивидуальной чувствительности и длительности лучевого воздействия. Кожа спины, живота, груди обладает наибольшей чувствительностью.
Известно, что слабопигментированный кожный покров более восприимчив к свету, поэтому блондины, альбиносы, белокожие люди сильнее подвержены этому заболеванию.
Прежде чем лечить солнечный дерматит, стоит выяснить причины его возникновения. Солнечные лучи не вызывают аллергию. Опасно воздействие фотосенсибилизаторов, которые увеличивают чувствительность кожного покрова к ультрафиолету.
Из-за действия УФ-лучей выделяются свободные радикалы, начинающие взаимодействовать с белками организма, что вызывает новые соединения. Именно они становятся антигенами, провоцируют аллергическую реакцию. Существуют внутренние и внешние причины заболевания кожи.
К экзогенным (внешним) причинам относятся фотосенсибилизирующие вещества, которые попали на кожные покров. К примеру:
- бытовая химия;
- наружные лекарственные средства;
- косметические препараты (бензофенон солнцезащитных мазей, бензокаин в геле или мыле, лосьоны против бритья);
- сок растений (борщевик, различные луговые травы).
Эндогенными (внутренними) причинами солнечного дерматита, фото которого можно посмотреть в медицинской энциклопедии, являются вещества, накапливающиеся в организме при:
- регулярном лечении антибиотиками;
- нарушенной работе внутренних органов, выводящих и обезвреживающих токсические вещества (почечная недостаточность, хронический запор, цирроз печени, хронический гепатит);
- метаболических отклонениях (например, сахарный диабет или ожирение).
Симптомы кожного заболевания
Данный вид дерматита может начать развиваться даже после кратковременного пребывания под солнцем или, к примеру, в солярии.
Симптомы солнечного дерматита следующие:
- отечность и покраснение кожного покрова, которые напоминают легкий ожог;
- больной чувствует жжение, сопровождающееся ярко выраженным зудом;
- в скором времени на покрасневших участках развивается мелкая сыпь, похожая на крапивницу;
- в некоторых случаях высыпания распространяются на участки кожи, не подвергавшиеся воздействию ультрафиолетовых лучей.
Читайте также: Блошиный дерматит и его лечение
Симптомы у детей и взрослых ничем не отличаются друг от друга.
Обычно высыпания исчезают максимум через три недели, однако, часто появляются снова при воздействии солнца.
Если в организме будет находиться причинное фотосенсибилизирующее вещество, то УФ-лучи могут привести к появлению хронической формы заболевания. Тогда возникают сосудистые звездочки, гиперпигментация, усиливается кожный рисунок, кожи сильно сохнет. Фото дерматита у детей и взрослых наглядно покажет симптомы заболевания.
Стойкая солнечная эритема является клинической формой заболевания. Сыпь и покраснение держатся несколько месяцев, а иногда лет.
При устранении фотосенсибилизирующего фактора симптомы продолжают проявляться, усиливаются под воздействием УФ-лучей. При этом лечение заболевания в домашних условиях редко бывает эффективно. Необходима помощь специалиста.
Лечение детей и взрослых
Часто родители ищут фото солнечного дерматита и методы лечения заболевания. Но лучше всего обратиться к педиатру, который назначит эффективные препараты, ведь кожа малышей требует особого подхода. Существует несколько мазей, которые не нанесут вред ребенку.
Источники: http://www.infmedserv.ru/stati/solnechnyy-dermatit-lechenie, http://allergyall.ru/dermatit/solnechnyi-lechenie-prichiny-profilaktika.html, http://ugripryshi.ru/ektima/solnechnyj-dermatit-u-detej-i-vzroslyh
Комментариев пока нет!
Избранные статьи
Тахикардия и высокое давление что принять
Высокий пульс при нормальном давлении: что делать Причины возникновения далее.
Перекись водорода при лечении кашля
Полоскание горла перекисью водорода Большинство людей еще с далее.
Опухшее ухо у собаки как лечить
Болезни уха у собак У собак бывают различные болезни далее.
Популярные статьи
Новые статьи
Заложенность сухость и жжение в носу
Сухость в носу Сухость в носу может сопровождаться: образованием корок в носу; зудом в носу; носовыми кровотечениями ; заложенностью носа; болью в носу; неприятным запахом из
Зеленые выделения из носа заложенность
По каким причинам сопли из носа становятся коричневыми Выделения из носа могут многое рассказать не только о здоровье человека, но и об обстановке, в которой
Зуд в глазах чихание заложенность носа
Зуд в носу В том случае, когда попутно появляется отечность, стоит консультироваться у специалиста, назначающего сосудосуживающие препараты. Но таковыми
Заложенность в носу и ушах
Что нужно делать, если заложило нос и уши? Если заложило нос и уши, что делать? Данная проблема имеет серьезный характер. Устранять ее нужно как