Стафилококковый дерматит
Нейродермит атопический дерматит у взрослых. Лечение
Лечение атопического дерматита у взрослых широко проводится с помощью фитотерапии. Это проверенный прием по снятию воспаления кожи, нормализации иммунологического статуса.
Фитотерапии и фитооздоровление прекрасно подходят для комплексной терапии сопутствующих заболеваний, а также для профилактики осложнений атопического дерматита.
Индивидуальные сборы применяют при неэффективности синтетических лекарств и наличии противопоказаний к препаратам.
Причины атопического дерматита.
Атопический дерматит (нейродермит — устар.) связан с генами человека, протекает как хроническая патология. Термин «атопический» введен в начале 20 века. Он указывал на неизвестность и непредсказуемость причины, вызывающей патологию кожи.
Кожа больного нейродермитом человека краснеет, отекает, мокнет, зудит, чешется, утолщается. Расчесы кожи обостряют ситуацию. Часто рецидивы атопического дерматита протекают с крайне неприятными осложнениями.
Основным механизмом повреждения кожи при атопическом дерматите является воспаление. Воспаление при дерматите поддерживается иммунными и неиммуными механизмами.Реакции иммунитета обусловлены генным набором человека. Это объясняет наследственную предрасположенность к атопическому дерматиту и другим реакциям гиперчувствительности.
Распространенное вещество, безвредное для большинства людей, «вдруг» проявляет антигенные свойства, на него вырабатывается клон специфических IgE. Аллерген осаждается на слизистых оболочках или проникает через кожу. Слизистые и кожа — барьерные органы. Они чрезвычайно богаты иммунными защитными клетками и антителами.
В крови больного атопическим дерматитом почти всегда повышен титр иммуноглобулина класса Е (IgE), который отвечает за гиперчувствительность. То есть за реакцию воспаления, за непереносимость какого-либо компонента окружающей среды. Иммуноглобулин связывает молекулы вещества, которые ему «не нравятся», и вызывает воспаление. Воспаление призвано вывести патологический агент из организма.
Почти всегда такие иммунные комплексы АнтиГен-АнтиТело обладают токсическим действием на ткани. Например, если они обладают сродством к какому-либо роду клеток, фиксируются на них и тогда воспалятся ткань, орган (дерматит) или даже целая система (вегето-сосудистая дистония, ВСД).
Воспаление кожи при атопическом дерматите у взрослых (нейродермите)
Гипекератоз – утолщение рогового слоя эпителия
Паракератоз – нарушение процессов орговения
Акантоз – утолщение эпидермиса с удлинением межсосочковых отростков
Дистрофичекие явления в эпидермисе – акантолиз, спонгиоз.
В результате воспаления кожи образуются утолщенные клетки эпидермиса (акантолитические) с крупным ядром и узким ободком цитоплазмы, подвергающиеся затем разрушению. За счет разницы в осмотическом давлении между эпидермисом и дермой в межклеточном пространстве скапливается серозная жидкость, образуются щели, разрушаются межклеточные связи-мостики, идет дальнейшее разрушения ядер клеток. Выраженность того или иного компонента может быть различна. В дерме происходит накопление и инфильтрация лимфоцитами, лейкоцитами, фибробластами. Нарушается микроциркуляция в дерме. Расширяются поверхностные венозные сосуды, пролиферативные и экссудативные изменения в области волосяных фолликул. Также периневральный фиброз и демиелинизация нервных волокон.(Кунгуров В.Н.)
Отличия атопического дерматита у взрослых и детей.
Атопический дерматит у взрослых людей и подростков чрезвычайно зависит от нервно-эмоциональных потрясений, стрессовых ситуаций, обострения хронических заболеваний, приема медикаментов, которые могут нести токсическую угрозу тканям тела.
Этим атопический дерматит у взрослых отличается от атопического дерматита у младенцев. У грудных детей атопический дерматит в основном связан с нарушением кишечника, дисбактериозом и постпрививочными осложнениями. В маденческом возрасте атопический дерматит носит распространенный характер и в основном это покраснение, отек и мокнутие. С возрастом проявления дерматите становятся более локализованными, поражения кожи меняются в сторону шелушения, сухости, затвердевания и огрубления очагов.
Осложнения атопического дерматита у взрослых.
При нейродермите на фоне длительного воспаления кожи значительно усугубляется тяжесть и других внутренних болезней. Ухудшается иммунный статус – появляется угроза аутоиммунных заболеваний, расширения спектра аллергенов, на которые реагирует организм. На фоне тяжело протекающего дерматита появляется депрессия.
Психическая депрессия в свою очередь способна запустить каскад психосоматических заболеваний.
Прямыми осложнениями атопического дерматита у взрослых являются:
— Стафилококковое гнойничковое поражение. Пиодермия кожи возникает из-за почти 90 % обсеменения очагов золотистым стафилококком.
— Вирусное поражение кожи. Чаще всего это вирусы на слизистых и коже – вирусы герпеса и вирусы, вызывающие бородавки, иногда папилломы.
— Грибковая инфекция. На фоне сниженного общего иммунитета начинает размножаться условно-патогенный грибок рода Кандида. Наличие грибковой инфекции ведет к дополнительной сенсибилизации и обуславливает длительное хроническое течение дерматита.
— Лимфаденит. Из-за длительного воспаления, обсемененности микробами, вирусами и грибками начинают увеличиваться лимфоузлы, особенно в шейной, подмышечной, паховой областях.
— Конъюнктивиты. Могут протекать длительно, всесезонно и приводить к постоянному слезотечению.
Сопутствующие заболевания у подростков и взрослых.
Нарушение иммунного баланса затрагивает весь организм. Это находит выражение во всевозможных синдромах. Например, почти всегда атопический дерматит у взрослых и подростков сочетается с респираторным синдромом – поллинозом и астмой. Поллиноз и астма также связаны с гиперреактивностью бронхов и слизистых оболочек в ответ на провоцирующие факторы. Респираторные проявления могут начаться позже кожных, сопутствовать дерматиту или же чередоваться.
Другие сопутствующие заболевания – гематологические, желудочно-кишечные, аутоиммунные, инфекционные.
Инфекционные хронические у 45% заболевания свидетельствуют о стойком снижении иммунитета. Среди сопутствующих – стафилококковые поражения (фурункулез, фолликулиты) – 12%, вирусные (вирусные бородавки, герпес) – у 38%, грибковые поражения – у 7%.
Патология ЖКТ выявлена у 23% больных – хронический гастродуоденит, хронический дуоденит, эзофагит, холецистит, язвенная болезнь 12-перстной кишки, дисбактериоз. Аутоиммунные процессы у 2.3% больных – аутоиммунный тиреоидит, хронический гепатит. (Сергеев Ю.В.)
Эффективное лечение атопического дерматита у взрослых.
Курс фитотерапии может быть проведен в комплексе с медикаментозным лечением. В случае неэффективности лекарственной терапиии фитотерапия часто является основным методом для лечения атопического дерматита у взрослых и подростков.
При комплексном лечении фитосборами атопического дерматита у взрослых делают фокус на терапию сопутствующей патологии, при лечении подростков – внимание уделяют формированию нормального гормонального статуса и профилактике осложнений атопического дерматита.
Задачи фитонастоев и эктрактов: снизить гиперреактивность, уменьшить воспаление, стабилизировать мембраны клеток, наладить пищеварение, восстановить иммунное равновесие, отрегулировать психологический статус, успокоить реакцию нервной и вегетативной системы, восполнить баланс макро- и микроэлементов в биологически доступной форме.
Задачи наружных фитосредств (примочки, растворы, компрессы, фитомази, лосьоны): снять зуд, смягчить кожи, санировать гнойные очаги, увеличить микроциркуляцию и обмен веществ в дерме, увеличить эпитализацию.
Скорость наступления положительного эффекта зависит от выраженности и длительности процесса.
Предупреждение рецидива атопического дерматита у взрослых и подростков
Курс фитооздоровления должен продолжаться и после купирования основных проявлений. Как правило такой профилактический, закрепляющий курс длится от 1 до 6 месяцев. Этот срок необходим для устойчивой детоксикации.
© Меженина Г.А., провизор.
Читайте также:
Как подготовиться к первой консультации
Ознакомьтесь с опросным листом, подготовьте данные, имеющие отношение к здоровью. Запишитесь на визит.
Сопровождение клиента
Технологии, Рационы, Полезная информация.
ИП Меженина Физкультурно-оздоровительная деятельность ОКВЭД 96.04.
Межениной Галины Александровны
Аллергический дерматит
Аллергический дерматит – это кожное воспаление, проявляющееся реакцией на определенное вещество. В отличие от контактного дерматита, симптомы которого появляются после непосредственного взаимодействия кожи с аллергеном, триггеры аллергического дерматита – пыль, пыльца, перо, шерсть животных, различные запахи (духи, парфюмерные композиции), лекарственные инъекции, пища. Поэтому нередко аллергический дерматит носит сезонный характер, например, в период цветения.
Также аллергический дерматит может развиваться вследствие аутоинтоксикации необычными продуктами обмена веществ. Этому обычно сопутствуют заболевания печени, почек, щитовидной железы, заражение паразитами, развитие новообразований (см. фото аллергического дерматита).
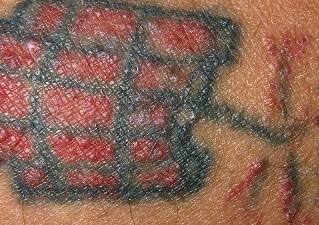
Аллергический дерматит как реакция на чернила
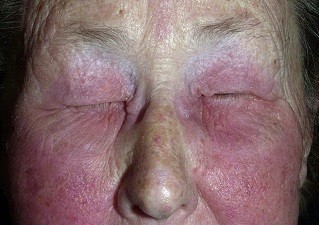
Дерматит этого типа представляет собой аллергическую реакцию замедленного действия. Иными словами, прежде чем разовьется воспаление кожи, должно пройти достаточно времени. При микроскопическом исследовании в очаге поражения обнаруживаются не антитела, а специфические иммунные клетки, по большему счету лимфоциты, покинувшие кровяное русло.
Существует несколько разновидностей аллергического дерматита. Классификация проводится в зависимости от аллергена, который послужил причиной заболевания.
Непосредственно аллергический дерматит носит также название «токсико-аллергический». Воспаление кожи и слизистых оболочек в этом случае возникает вследствие проникновения аллергена через дыхательные пути, пищеварительный тракт, при внутримышечном, подкожном или внутривенном введении. Самая тяжелая форма токсико-аллергического дерматита называется синдромом Лайелла. Ей сопутствуют повышение температуры, головная боль, озноб, тошнота, рвота, обезвоживание, воспаление кожи в складках подмышек, ягодиц и паха, отслоение рогового слоя.
Помимо этого, к аллергическим дерматитам могут относить контактный и атопический дерматиты, а также фиксированную эритему – локализованное воспаление кожи после приема сульфаниламидных препаратов.
Аллергический дерматит часто бывает вторичным заболеванием у людей с хронической аллергией, крапивницей, бронхиальной астмой. Болезнь может передаваться генетически.
Аллергический дерматит может развиться в любом возрасте, однако чаще всего первые симптомы развиваются в возрасте до 2 лет.
Симптомы аллергического дерматита
Симптомы аллергического дерматита схожи с симптомами острой экземы: на коже сперва появляются крупные красные пятна, в области которых формируются мелкие пузырьки. Папулы, в свою очередь, лопаются, образуя мокнущие ранки. Так как аллерген при этой разновидности дерматита проникает непосредственно в кровоток с воздухом, пищей или инъекцией, высыпания могут проявиться на любом участке кожи или слизистых оболочек. После затухания воспалительного процесса на коже остаются корочки. Хронический аллергический дерматит характеризуется лихенизацией и шелушением.
Второй яркий симптом аллергической разновидности дерматита – интенсивный зуд, в том числе и во сне.
В отличие от экземы или других кожных заболеваний аллергический дерматит сопровождают чихание, кашель, светобоязнь, слезоточивость.
Диагностика
Помимо опроса пациента, осмотра и сбора анамнеза могут быть проведены исследования крови. Наблюдать пациента может не только дерматолог, но и аллерголог.
Может потребоваться дифференциальный диагноз, чтобы отличить аллергический дерматит от другой разновидности этого заболеваний или экземы. В случае аллергического дерматита в анализе крови обнаруживается повышенный уровень лимфоцитов.
Также для определения триггера воспаления проводятся аллергические пробы. В ходе исследования под кожу пациента шприцом вводятся наиболее распространенные аллергены и чистая вода для контроля. Через некоторое время в области введения опасного для человека вещества образуется красное пятно. Этот метод позволяет врачу дать более точные рекомендации пациенту.
Лечение аллергического дерматита и меры профилактики
Как лечить аллергический дерматит решает только специалист: дерматолог или аллероголог. Как правило это многоэтапный процесс, требующий и соблюдения диеты, и применения как наружных, так и внутренних препаратов. В некоторых случаях необходима физиотерапия.
Первый шаг в терапии – выявление аллергена и прекращение контакта, если это возможно. Иногда этой меры может быть достаточно.
Основной метод лечения аллергического дерматита – прием антигистаминных и десенсибилизирующих препаратов, которые в первую очередь направлены на устранение симптомов основного заболевания. В зависимости от тяжести заболевания и индивидуальных особенностей пациента назначаются средства различных поколений. Также их можно чередовать друг с другом. Антигистаминые препараты назначаются сроком от 2 недель до 4 месяцев.
Препараты первого поколения способны снять отек и воспаление очень быстро. Инъекции антигистаминных препаратов действуют в течение нескольких минут, таблетированные средства – в течение 30-40 минут. Однако они имеют множество побочных эффектов, среди которых – тошнота, головная боль, сонливость, эйфория, галлюцинации, поэтому их лучше принимать при амбулаторном лечении. Водителям их принимать запрещается.
Препараты первого поколения: квифенадин, клемастин, хлорпирамин, прометазин, дифенгидрамин, ципрогептадин, мебгидролин, меклизин, диметинден, хлорфенамин.
Противоаллергические препараты второго поколения негативно влияют на сердечную деятельность, поэтому противопоказаны людями в возрасте и пациентам с кардиологическими заболеваниями. Для остальных пациентов они предпочтительны тем, что не снижают физическую и умственную активность.
Препараты второго поколения: астемизол, терфенадин, лоратадин, акривастин, диметинден, цетиризин, эбастин, азеластин, акривастин.
Третье поколение антигистаминных препаратов не вызывают такого количества побочных эффектов, их можно принимать людям с большинством хронических заболеваний.
Препараты третьего поколения: фексофенадин, хифенадин, дезлоратадин, цетиризин, сехифенадин.
В большинстве случаев лечение аллергического дерматита требует приема препаратов для улучшения работы пищеварительной системы. Действие энтеросорбентов направлено на впитывание и выведение продуктов обмена веществ и вредоносных микроорганизмов из кишечника и печени. Вместе с энтеросорбентами необходимо принимать комплекс витаминов и микроэлементов, потому что препараты для пищеварительной системы вымывают также и полезные вещества.
Лечение аллергического дерматита включает прием следующих энтеросорбентов: активированный уголь, диосмектит, гидролизный лигнин, аттапульгит, полигидрат полиметилсилоксана.
Обмен веществ зависит в том числе от работы кишечника, поэтому нормализация его работы и восстановление микрофлоры ускоряет выздоровление. Для этого применяются пребиотики, пробиотики, синбиотики, гепатопротекторы, ферменты и бактериофаги.
Пребиотики: лактулоза, лактитол, инулин, лизоцим
Пробиотики: бактисубтил, пробифор, линекс, бифидумбактерин
Синбиотики: нормофлорин, ламинолакт, мальтодофилюс
Гепатопротектроы: беатин, адеметионин, глицирризиновая кислота, эссенциальные фосфолипиды
Бактериофаги: колипротейный, стафилококковый, синегнойный
Прием препаратов, поддерживающих работу органов пищеварительного тракта, позволяет снизить уровень токсидермии, ускорить восстановление поврежденных клеток кожи и нормализовать обменные процессы организма. Таким образом, с применением этих средств лечение аллергического дерматита проходит быстрее.
Наружная терапия
Гормональные наружные препараты при аллергическом дерматите применяются редко. При остром воспалении могут быть рекомендованы мази, кремы, гели, лосьоны слабого действия, обычно с гидрокортизоном. Они способны в короткие сроки снять воспаление и зуд, уменьшить отек и покраснение. Средства с гидрокортизоном применяются до 7 дней.
Для избавления от внешних симптомов предпочтительно применять кремы и мази на основе натуральных компонентов. Десенсибилизирующим, обезболивающим и противозудным действием обладает крем «Лостерин», содержащий обессмоленный нафталан. Регенерирующий, ранозаживляющий эффект обеспечивает содержание декспантенола и миндального масла.
Линия средств Лостерин
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.
Помимо этого, применяются другие наружные препараты. Негормональные средства с натуральными компонентами более предпочтительны для снятия симптомов аллергического дерматита.
Лечебные кремы изготавливаются на легкой основе (чаще водной). Они хорошо впитываются, благодаря чему в кожу быстро доставляются действующие вещества и за счет испарения воды оказывают охлаждающее действие. Кроме того, кремы используются для увлажнения кожи.
Гели для наружного применения представляют собой смесь низко- и высокомолекулярных веществ. Они изготавливаются из воды с растворенным в ней активным веществом. Структура позволяет равномерно и мягко, не травмируя, нанести средство на кожу. Другие преимущества геля – это наибыстрейшее всасывание лечебных веществ в кожу, возможность смыть препарат обычной водой, уровень кислотности, близкий к рН здоровой кожи, долгий срок хранения.
Противоположными свойствами обладают мази. Изготавливающиеся на жировой основе, они согревают кожу и медленно высвобождают активные вещества. В зависимости от добавок мази могут быть питательными, отшелушивающими, смягчающими и т. д.
При аллергическом дерматите назначаются следующие кремы, гели и мази: с нафталанской нефтью, серой, дегтем, ихтиолом, фруктовыми кислотами, молочной, борной, салициловой кислотами, резорцином, карбамидом (мочевиной), растительными и животными жирами, растительными экстрактами.
Нередко острый аллергический дерматит сопровождается мокнутием (из-за этого симптома заболевание может быть спутано с экземой). Выходящий из ранок экссудат раздражает кожу, провоцирует зуд и воспаление еще здоровой кожи. Для подсушивания пораженных участков используются пасты – смеси порошка и мази. Кроме того, за счет испарения экссудата происходит охлаждение кожи, снижается воспаление. Жировые компоненты в составе паст размягчают роговой слой и способствуют проникновению активных веществ в глубокие слои кожи. В лечении аллергического дерматита применяют пасты, содержащие кератопластические вещества.
Вместе или в чередовании с пастами часто назначаются взбалтываемые взвеси (болтушки). Состоящие из растительных масел или воды и порошка, они снимают зуд и успокаивают поврежденную кожу за счет испарения воды и подсушивают кожу.
При аллергическом дерматите назначаются следующие взбалтываемые взвеси: из белой глины, прополиса, оксида цинка, крахмала, глицерина, талька медицинского.
Похожими свойствами обладает лечебная примочка. Она охлаждает, успокаивает ножу, нормализует кровообращение в пораженном участке, а также впитывает экссудат и подсушивает ранки. В зависимости от раствора примочка может оказывать дубящий, обезболивающий, вяжущий, дезинфицирующий эффект.
Раствор для примочки должен быть прохладным. В него погружается марля, сложенная в 4-6 слоев, которая затем отжимается и прикладывается к пораженному участку. По мере согревания марли процедура повторяется. Процедура занимает в среднем 1 час и повторяется до 2 раз в день.
При наличии отека, яркой красноты и мокнутия может применяться влажно-высыхающая повязка. Ее готовят следующим образом: марлю, сложенную в 8-12 слоев, пропитывают лечебным раствором, прижимают к поврежденной области, сверху накладывают слой гигроскопической ваты и перебинтовывают. Повязку меняют раз в 2-3 часа.
С такими же целями могут применять лечебные ванночки.
При аллергическом дерматите назначаются следующие примочки, влажно-высыхающие повязки и ванночки: с жидкостью Бурова, нитратом серебра, свинцом, хвощом полевым, календулой, мелиссой лекарственной, лопухом войлочным, душицей, цветками ромашки, валерианой, крапивой, васильков синих, чередой, фиалкой трехцветной, корой смородины, корой дуба, корой калины.
Так как при аллергическом дерматите нередко возникают расчесы и эрозивные участки, может быть рекомендовано применение антимикотических и антибактериальных кремов, мазей и аэрозолей. Это позволит избежать проникновения микробов в открытые ранки (или, если заражение уже произошло, данные наружные средства являются полноценной частью терапии).
При аллергическом дерматите назначаются следующие противогрибковые и антибактериальные препараты: с содержанием раствора йода, фурацилина, нитрата серебра, борной кислоты, этакридина лактата, анилиновых красителей, гемигидрата фузидовой кислоты, окситетрациклина, гентамицина и глюкокортикоидов.
Диета при аллергическом дерматите
Также в лечебные мероприятия входит назначение специальной диеты на период аллергии. Она индивидуальна, продукты разрешаются или запрещаются с учетом результата аллергопроб.
К опасным или потенциально опасным относятся следующие продукты: куриные яйца, цельное молоко, цитрусовые, соусы, майонез, острые приправы, кондитерские изделия, шоколад, рыба и морепродукты, грибы, красное мясо, пищевые красители, консерванты, эмульгаторы.
Рацион больного аллергическим дерматитом должен состоять из риса, овсяной или гречневой крупы, кисломолочных продуктов пониженной жирности, зеленых и желтых овощей и фруктов, индейки, нежирной говядины, легких бульонов. При этом перед приготовлением крупу следует 8 часов вымачивать в холодной воде. Варка бульона должна быть двухфазной: первый бульон, содержащий в себе большую часть аллергенов и солей, сливается, а в пищу идет менее насыщенный второй.
На реакцию организма влияет и способ приготовления пищи. Еду для аллергика предпочтительно варить и готовить на пару, а вот жареные, копченые, запеченные блюда могут спровоцировать вспышку заболевания.
Также нужно обратить внимание на напитки. На время терапии следует исключить или резко ограничить употребление чая и кофе, фруктовых соков, молочных коктейлей, какао, газированной воды, алкоголя. Лучше всего пить чистую и минеральную воду, очень слабый зеленый чай. Любые добавки, в том числе сахар, полностью исключаются.
В дальнейшем следует придерживаться правил здорового питания. Это позволит избежать обострения аллергического дерматита.
Физиотерапия при аллергическом дерматите
Лечение аллергического дерматита более эффективно, если применяются процедуры физиотерапии. Кроме того, физиотерапия оказывает и профилактическое действие, укрепляя иммунную систему и делая организм более устойчивым к действию аллергена.
Высокой эффективностью отличается лазеротерапия. Она снимает отек, способствует заживлению поврежденного кожного покрова и нормализует обменные процессы.
Инфракрасное излучение полезно в хроническом периоде аллергического дерматита. Инфракрасные лучи уменьшают лихенизацию кожи и шелушение, оказывают рассасывающее действие.
Пациентам с аллергическим дерматитом рекомендуются морские и солнечные ванны. В комплексе эти процедуры питают кожу, насыщают ее минералами и витаминами, нормализуют обменные процессы во всем организме, укрепляют иммунную систему. Последствия такого лечения видны в течение года: снижается острота сезонных аллергий, уменьшается реакция на другие аллергены.
В медицинском сообществе не существует единого мнения, как лечить аллергический дерматит наиболее эффективно. Каждый случай уникален, поэтому лечение должно подбираться только строго индивидуально. Также не существует специфической профилактики аллергического дерматита. Предупредить аллергию и проявления на коже может курсовой прием антигистаминных средств и соблюдение гипоаллергенной диеты и санаторное лечение, призванное нормализовать работу иммунной системы.
Читайте также
Причины возникновения дерматита могут быть разные, и одна из них — неправильное питание.
Если вы хотите избавиться от неприятных симптомов дерматита (покраснение, зуд, высыпания и т.д.), прежде всего необходимо начать со своего рациона и исключить продукты-аллергены. В этой статье мы расскажем, чем можно питаться при дерматите, а каких продуктов лучше избегать.
Задайте вопрос
о заболеваниях кожи
Сергеев Юрий Юрьевич
Вопросы и ответы
С начала ноября кожа на ступнях стала сохнут и трескаться. Крема для ног из супермаркетов не помогают. Поможет ли крем Лостерин вылечить ноги? Как долго им мазать и где купить?
Здравствуйте. Как понять, что Лостерин для меня эффективен при псориазе (в «затихающей» стадии)?
У моего сына с рождения очень сухая кожа. Врачи говорят врожденный ихтиоз. Лостерин эффективен от сухости при ихтиозе?
Добрый день! Сыну, 6 лет, дерматит на ступнях возле пальцев. Дерматолог прописала крем Лостерин, мазать наружно 1 раз в день, курс 1 месяц. Позже увидели, что есть просто крем и крем для ног, какой лучше применять? В чем отличие? Спасибо!
Стафилококковый дерматит
Стафилококками считаются представители естественной микрофлоры человеческого организма, их жизнедеятельность протекает в областях кожного покрова и оболочек слизистых. Обычно при проведении медицинского анализа практически у двадцати процентов людей микроорганизмы обнаруживаются на теле всегда, а у шестидесяти процентов людей их можно выявить лишь в некоторых случаях.
Можно сказать, что каждый пятый человек не имеет в организме признаков развития бактерий из-за сильного иммунитета. В конкретных условиях стафилококки могут активизироваться, вызывая весьма вредоносные состояния для человеческого организма.
На данный момент времени в медицине выделяется до трёх разновидностей микроорганизмов данного типа:
- Стафилококк сапрофитный – считается самым безобидным;
- Стафилококк эпидермальный;
- Стафилококк золотистого типа.
С последней разновидностью связано появление около сотни наиболее опасных патологических заболеваний для многих людей .
Из-за чего может начаться проявление дерматита стафилококкового на теле человека
Человеку приходится сталкиваться с этими бактериями с самых ранних лет: микроорганизмы данного вида могут распространяться либо через воздушно-капельный, либо через воздушно-пылевой пути. Главной 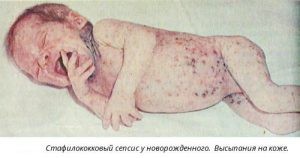 причиной, по которой стафилококки попадают в организм грудного ребёнка, является появление царапин либо ран в период осуществления родов. Также на возникновение патологии может повлиять применение различных приборов медицинского характера, специальных инструментов, а также предметов гигиены. Микроорганизмы патогенного характера могут проникать через молоко матери либо различные трещины в области сосков.
причиной, по которой стафилококки попадают в организм грудного ребёнка, является появление царапин либо ран в период осуществления родов. Также на возникновение патологии может повлиять применение различных приборов медицинского характера, специальных инструментов, а также предметов гигиены. Микроорганизмы патогенного характера могут проникать через молоко матери либо различные трещины в области сосков.
В качестве носителя возбудителя может оказаться персонал, работающий в медицинском центре, который занимается обработкой пупочного кольца и пеленанием меленького ребёнка. По той причине, что система иммунного типа у маленького ребёнка сформировалась ещё не полностью, во время контакта с бактериями стафилококка у человека может начать развиваться патология в области кожного покрова либо во внутренних органах.
Дерматит стафилококкового типа, обнаруживающийся обычно в детском организме, может наблюдаться во время беременности, когда проявляются различные отклонения, проходят патологические роды, наблюдается длительный безводный период во время родов, рождение недоношенного ребёнка, гестоз в период беременности, гипотрофия некачественный гигиенический уход.
Симптоматика, которой характеризуется дерматит стафилококковый во время протекания патологии в организме ребёнка
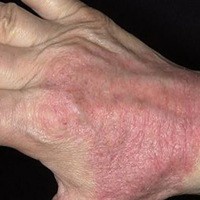
Если для стафилококков созданы благоприятные условия, то они начинают осуществлять производство очень сильных токсинов. Наиболее сильнодействующим является эксфолиатин, который и отвечает за поражение кожного покрова на теле новорожденного. В период протекания патологии кожа выглядит, как обожжённая, то есть на ней начинает появляться очень сильное покраснение, а также пузыри. Болезнь именуется в области медицины болезнью Риттера, либо синдромом ошпаренной кожной поверхности. Развитие этой патологии обычно характерно для новорожденных и детей в возрасте до пяти лет.
Начинает протекать патология всегда в очень острой форме, вначале демонстрируя сильные кожные покраснения, появление пустул поверхностного характера, а также сильных кожных трещин. После этого начинаются отшелушивания крупных кожных пластов. Бывают ситуации, когда начинает проявление сыпи, словно в период скарлатины. Ещё очень часты случаи, когда заболевание выражается в виде иных симптомов: появление дряблых пузырей, постоянно лопающихся, когда кожный покров под их поверхностью начинает покрываться ярко-багровым цветом, представляя «обожжённую» кожу. Во время трения и надавливания происходит сморщивание эпидермиса, когда его можно снимать в виде больших пластов.
На раннем этапе развития болезни проявления клинического вида могут проявляться следующим образом:
- Когда болезнь находится только на первоначальном этапе развития, происходит возникновение ярко-кирпичных пятен;
- Сыпь обычно начинает распространяться в области рта, обрамляя его, ушей и носа. Ещё обильными высыпаниями может покрыться передняя область шеи, область паха, подмышки, а также спинной отдел;
- Развитие сильного покраснения на поверхности кожи;
- Отслаивание эпидермиса в виде очень больших пластов;
- Распространение очагов поражения на поверхности тела. Период от 1 до 2-х суток.
- Обнаружение нарушений в плане общего состояния организма, когда начинается появление вялости, апатии. В таком состоянии уровень температуры в теле может достичь отметки более тридцати восьми градусов.
Осложнения могут наблюдаться также в виде сепсиса токсического характера, расстройств кишечника, возникновения флегмоны и пиелонефрита. Когда возникает уже поздняя стадия, то основная симптоматика начинает проявляться уже на третий, четвёртый или же пятый день, который наступает после первичного инфицирования. Дети постарше страдают от проявления стафилококковых поражений кожного покрова, которые проявляются в форме фолликулов. Ещё среди форм проявления патологии можно выделить фурункулы, гидраденит и карбункулы.
Как происходит процесс лечения дерматита стафилококкового
Провести правильную диагностику дерматита с образованием стафилококков способен лишь квалифицированный специалист, когда будут проведены тщательные лабораторные анализы. Чтобы это осуществить необходимо проведение бактериологического посева, который может позволить выявить на кожной поверхности стафилококки. Если же возникает особая необходимость, то может осуществиться проведение анализа крови.
Проведение бактериологического посева может осуществляться для выявления гноя. Ещё нередко проводится  исследования сыворотки крови, чтобы обнаружить появление в ней всевозможных антител в отношении возбудителя (анализ серологического типа). Для исследования в вспомогательной форме применяется методика ПЦР. Когда специалистами обнаруживается наличие в кале младенца большого количества бактерий стрептококка, то начинают проводиться исследования грудного молока матери.
исследования сыворотки крови, чтобы обнаружить появление в ней всевозможных антител в отношении возбудителя (анализ серологического типа). Для исследования в вспомогательной форме применяется методика ПЦР. Когда специалистами обнаруживается наличие в кале младенца большого количества бактерий стрептококка, то начинают проводиться исследования грудного молока матери.
Лечебная процедура, направленная на излечения организма от дерматита стафилококкового, может назначаться только специалистом после того, как будет установлена полная картина болезни. Назначение лечебных препаратов на самостоятельной основе не рекомендуется, так как подобный подход может оказаться опасным для организма и малопродуктивным, особенно в том случае, если разновидность инфекционного заболевания установлена точным образом не была.
В период протекания дерматита стафилококкового в организме человека наибольшую эффективность может принести лечение местного характера, где будет использоваться специальный медицинский раствор. Назначаются антибактериальные препараты только в том случае, если специалистам удастся установить, насколько микроорганизмы могут быть чувствительный к препаратам с содержанием антибиотиков. Если же ситуация оказывается довольно тяжёлой, то перед получением окончательного результата доктор может выписать лечебные препараты, для которых характерен очень широкий спектр действия.
Чтобы улучшить обмен веществ, необходимо начать употреблять витамины, а также микроэлементы. Для того, чтобы восстановить защитные функции организма необходимо применение иммуноглобулинов. В время ситуаций, связанных с появлением сильного процесса заражения, прибегают к процедуре переливания крови, а также плазмы. При этом обязательно осуществление хирургического вмешательства.
В качестве средств местного использования обычно применяются лекарственные средства противовоспалительного и антисептического характер. Это могут быть мази и кремы. Для внутреннего применения выписываются врачом антибиотики действия бактерицидного типа. Наибольшую степень чувствительности к ним могут проявлять стафилококки, поливитамины. В случае крайней необходимости можно воспользоваться аутовакциной и пройти аутогемотерапию.
Дерматит очень неприятное заболевание, которое может прогрессировать, в результате чего сыпью покрывается 70-80% поверхности тела. Что ведет к хронической форме.
Красные пузырчатые волдыри на коже, зуд, трещины на пятках, отшелушивание кожи. Все эти симптомы знакомы вам не понаслышке!? Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать секрет излечения ДЕРМАТИТА от Елены Малышевой. Читать далее»
Лечение атопического дерматита
Об атопическом дерматите
Лечение атопического дерматита – это многоэтапный и долгий процесс ввиду непростого механизма и течения самой болезни. Задаваясь вопросом — как лечить атопический дерматит, пациенту необходимо знать, что терапия может занять от несколько недель, месяцев и даже лет. Наиболее часто симптомы атопического дерматита встречаются у детей дошкольного возраста – от 1 до 15 % случаев среди популяции (у взрослых – от 0,2 до 0,5 % случаев). У части детей во время полового созревания проявления болезни могут исчезнуть, у других же атопический дерматит переходит в хроническую форму.
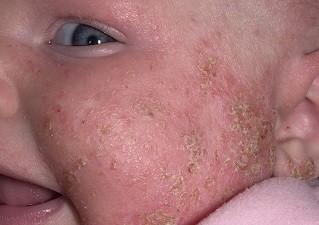
Атопический дерматит на лице ребенка
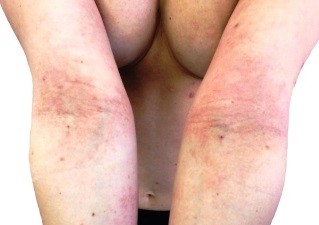
Атопический дерматит на локтевых сгибах
Большую часть пациентов с диагнозом атопического дерматита составляют женщины – 65 %. Заболеваемость на 1 000 человек варьируется от 6 до 20 %, причем городские жители страдают атопическим дерматитом в несколько раз чаще сельских.
Причины атопического дерматита разнообразны. Главная из них – наследственность генетических факторов, способствующих формированию патологии. В случае заболевания атопическим дерматитом обоих родителей, риск развития патологии у ребенка составляет 81 %. Если болен только один родитель, риск составляет 56 %, причем он повышается, если больна мать. У однояйцевых близнецов частота атопического дерматита составляет 80 %, у разнояйцовых – 20 %.
Преимущественно развитие болезни провоцируется аллергическими реакциями, чаще всего на пищу, немедленного или замедленного типа. Среди остальных причин – стрессы, умственные нагрузки, психологические расстройства, заболевания различных систем организма, в том числе эндокринной и пищеварительной систем.
Так как течение атопического дерматита нередко связано с поражениями других органов, пациента должны наблюдать несколько специалистов, среди которых – педиатры, терапевты, гастроэнтерологи, аллергологи, пульмонологи, отоларингологи.
Лечение атопического дерматита должно преследовать несколько целей:
- элиминационная терапия – прекращение контакта больного с аллергеном и прием противоаллергических препаратов;
- базисная терапия – подавление воспалительного процесса в коже;
- лечение сопутствующих заболеваний;
- коррекция иммунных нарушений, укрепление иммунитета.
Лечение атопического дерматита проходит только под контролем врача, который подбирает необходимые препараты и регулирует длительность их применения.
Антигистаминная терапия
Противоаллергические средства внутреннего приема назначаются для блокады воздействия гистамина на организм, вследствие этого происходит торможение воспалительных процессов в коже. Прием антигистаминных препаратов может быть длительным (от 2 недель до 4 месяцев), возможна комбинация средств различных поколений. Стоит отметить, что существует 3 поколения лекарственных препаратов после аллергии, и с каждым последующим поколением уменьшается вероятность привыкания, количество и сила побочных эффектов и увеличивается продолжительность действия.
Препараты после аллергии принимают 1 раз в день. При длительном приеме возможно чередование нескольких препаратов по 1-2 месяцам. Так как даже препараты последнего поколения нередко вызывают сонливость, их предпочтительно принимать перед сном.
Антигистаминной активностью обладают препараты, в составе которых присутствуют следующие вещества:
- первое поколение: клемастин, прометазин, хлорфенамин, диметинден, мебгидролин, дифенгидрамин, хлоропирамин, меклизин;
- второе поколение: азеластин, астемизол, акривастин, эбасин, цетризин, терфенадин, лоратадин;
- третье поколение: сехифенадин, хифенадин, фексофенадин, дезлоратадин, левоцетризин.
Для лечения атопического дерматита обычно используются антигистаминные препараты в форме таблеток или растворов для инъекций.
Часто за обострение атопического дерматита ответственна пища. Какой именно продукт вызвал аллергическую реакцию, определяется в лаборатории. По результатам исследования назначается специфическая исключающая диета, при которой в рационе питания пациента ограничиваются вредные для его здоровья продукты. Наиболее аллергенные блюда – это рыба и рыбные бульоны, жареное мясо и мясные бульоны, шоколад, цитрусовые, сладкие ягоды, мед, орехи, икра, грибы, пряные, маринованные, копченые продукты, а также пищевые красители. При обострении заболевания нужно полностью отказаться от опасных продуктов, в дальнейшем по согласованию с врачом они могут понемногу добавляться в ежедневный рацион. Кроме того, под контролем врача возможно краткосрочное лечебное голодание. Основу рациона больного атопическим дерматитом должны составлять овощи, крупы, вареное мясо, кисломолочные продукты. Также диета можно составляться исходя из наличия сопутствующих заболеваний.


Основа рациона больного атопическим дерматитом
Cредства для лечения атопического дерматита
Лечение атопического дерматита преследует несколько целей: избавление пациента от симптомов, главным из которых является зуд, и профилактика обострений. Основная часть терапии представляет собой использование наружных средств, таких как:
- мази – препараты, изготавливаемые на основе жиров или жироподобных веществ и лечебного вещества, обладающие смягчающими, согревающими и питательными эффектами;
- кремы – препараты на водной основе, с меньшим содержанием лечебных веществ, лучшей впитываемостью и охлаждающим эффектом;
- гели – смеси из высокомолекулярных и низкомолекулярных веществ;
- пасты – смеси равных частей мази и порошка, обладают антиэкссудативным эффектом;
- примочки – водный раствор противовоспалительных, противозудных, дезинфицирующих веществ, часто средств фитотерапии. Благодаря способу применения примочка впитывает экссудат из эрозивных участков и обладает подсушивающим эффектом;
- болтушки (взбалтываемые взсеси) – смесь растительных масел либо воды и водно-спиртового раствора с добавлением порошка. Оказывают антиэкссудативное и противозудное действия;
- пластыри – используются преимущественно в хроническом периоде в местах утолщения кожи. Представляют собой смесь воска, полимеров, смол, окиси цинка, натуральных масел.
Противовоспалительной и противозудной активностью обладают глюкокортикостероидные препараты, нестероидные противовоспалительные средства (например, с пимекролимусом, раствором тиосульфата натрия), жидкость Бурова, свинцовая примочка, нитрат серебра, отвары и настои череды лекарственных трав. К наружной фитотерапии рекомендуется прибегать в хронический период атопического дерматита. Такие растения и их части, как вероника лекарственная, березовые почки, огуречник, кора дуба, листья груши, базилик, цветы ромашки и иван-чая, могут снять зуд и покраснение, уменьшить воспаление и ускорить заживление кожи. Растительные компоненты входят в большинство наружных препаратов, предназначенных для лечения атопического дерматита, а также их можно использовать для лечебных ванн и примочек.
При инфильтрации и утолщении кожи применяют рассасывающие (редуцирующие) мази, пластыри и кремы с нафталанской нефтью, серой, дегтем, ихтиолом, метилурациловой мазью. В начале лечения назначаются более слабые вещества в малой дозе. Постепенно концентрацию действующих веществ увеличивают, а слабые компоненты заменяют более мощными.
Линия средств Лостерин
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.
Для размягчения и отделения ороговевших, плотно прилегающих к коже чешуек используются кератолитические кремы и мази. В их состав входят фруктовые кислоты, молочная и салициловая кислоты, резорцин, карбамид (мочевина).
Практически во всех случаях атопического дерматита пациенту назначаются глюкокортикостероидные препараты, выпускаемые в форме мази, кремов, лосьонов, гелей и т. д. При эритематозно-сквозной форме атопического дерматита, характеризующейся зудом, шелушением, расчесами и появлением корок, предпочтительно использовать кремы и лосьоны с добавлением кератолитиков. На стадии лихенизации, когда наблюдается утолщение кожи, изменение ее пигментации, появление чешуек, рекомендуется применять мази и компрессы с добавлением обеззараживающих средств. При атопическом дерматите с выраженным мокнутием предпочтительно использовать взвеси, примочки и пасты.
Гормональные препараты различаются по интенсивности воздействия. Средства слабого действия (гидрокортизон) применяются у детей, а также при локализации воспаления на лице. Умеренно сильные глюкокортикостероиды (преднизолон, флуокортолон, предникарбат) используются для лечения сыпи на разных участках тела. Сильные препараты (бетаметазон, будесонид, мометазон, галометазон, дексаметазон, триамцинолон, флуметазон, флуоцинолон) применяются при хроническом течении болезни и лихенизации кожи.
Глюкокортикостероидные препараты отличаются мощным и быстрым действием, они в короткие сроки снимают воспаление кожи и устраняют зуд, но также они имеют множество побочных эффектов, в том числе синдром привыкания и синдром отмены, поэтому должны применяться под строгим контролем врача. Тяжелые поражения кожи могут потребовать назначения сильных глюкокортикостероидов от 2 до 4 дней и последующего перехода на препараты средней интенсивности.
Антибактериальная и антигрибковая терапия
Расчесы кожи, появляющиеся как следствие зуда, — это открытые ворота для инфекции, поэтому бактериальное или грибковое поражение кожи при атопическом дерматите не редкость. Антибактериальное или антимикотическое лечение осуществляется посредством назначения комбинированных местных препаратов (кремов, аэрозолей, мазей). Используются средства с содержанием раствора йода, фурацилина, нитрата серебра, борной кислоты, этакридина лактата, анилиновых красителей, гемигидрата фузидовой кислоты, окситетрациклина, гентамицина и глюкокортикоидов.
Средства для улучшения работы пищеварительной системы
Так как нередко течение патологии осложняется сопутствующими заболеваниями органов пищеварения, лечение атопического дерматита сочетается с терапией, направленной на нормализацию работы желудка и, главным образом, кишечника. Доказано, что с нормализацией пищеварительных процессов лечение атопического дерматита проходит быстрее, так как в организме снижается уровень токсидермии и ускоряются процессы регенерации тканей.
Для регуляции работы органов пищеварения применяют препараты разнонаправленного действия:
- энтеросорбенты применяются с целью выведения продуктов метаболизма и удаления вредоносной микрофлоры. Однако их прием может привести к вымыванию витаминов и микроэлементов, поэтому необходимо искусственно восполнять их нехватку. Курс приема энтеросорбентов проводится перед курсом прием препаратов для регуляции работы кишечника. При атопическом дерматите чаще всего применяются активированный уголь и препараты со следующими действующими веществами: аттапульгит, диосмектит, полигидрат полиметилсилоксана, гидролизный лигнин, повидон;
- препараты для нормализации микрофлоры кишечника, в составе которых есть пребиотики (инулин, лактитол, лактулоза, лизоцим), пробиотики (бифидумбатерин, бактисубтил, линекс, пробифор), синбиотики (ламинолакт, нормофлорин, мальтодофилюс), ферменты (панкреатин), гепатопротекторы (фосфолипиды, беатин, глицирризиновая кислота, адеметионин), бактериофаги (синегнойный, стафилококковый, колипротейный).
Витамины, анаболики и препараты для нормализации иммунитета
Атопический дерматит нередко сопровождается гиповитаминозом. Витамины и микроэлементы могут не усваиваться из-за неправильной работы органов пищеварения, вымываться вследствие лечения. Может быть и обратная ситуация – недостаток полезных веществ провоцирует обострение дерматита. В любом случае, прием витаминно-минеральных комплексов – необходимая часть терапии при атопическом дерматите. Обычно прием витаминов назначается в физиологических дозах, но в некоторых случаях может быть назначен прием очень больших доз витаминов в течение короткого периода.
К дополнительному приему при атопическом дерматите рекомендованы витамины А, С, D, Е. Витамины группы В следует принимать с осторожностью, так как у пациентов с данным заболеванием нередко может наблюдаться аллергическая реакция на них. Прием комплекса витаминов при атопическом дерматите позволяет восстановить естественное увлажнение кожи, улучшить обмен веществ, снизить уровень токсидермии, ускорить регенеративные процессы.
Кроме того, в ряде случаев пациентам показан прием анаболических препаратов, которые повышают скорость синтеза белка и восстановления поврежденных клеток кожи и соединительной ткани. К анаболическим веществам относятся метандиенон, нандролон, диоксометилтетрагидропиримидин, метионин.
Показаны к приему и средства для укрепления иммунной системы – адаптогены и иммунокорректоры, влияющие на функции Т-лимфоцитов и В-лимфоцитов, клеток, играющих ведущую роль в обеспечении приобретенного иммунного ответа и гуморального иммунитета соответственно. Препараты выпускаются в виде инъекций и назальных спреев. К действующим веществам относятся гистаглобулин, метилурацил, нуклеинат натрия, глицирам, тактивин, спленин, тимоген, тималин, этимизол. Иммунокоректирующим действием обладают также экстракты эхинацеи и женьшеня.
Психотерапия
Атопический дерматит – не только физическое, но и психологическое заболевание, которое может привести к негативным последствиям для повседневной жизни пациента, например, вторичным психозам и неврозам. На психику влияют как постоянный физический дискомфорт, зуд, боль, так и неуместное внимание или даже осуждение со стороны общества. Пациенту параллельно с основным лечением требуется помощь психотерапевта, психолога или психоневролога (в зависимости от тяжести заболевания), который научит больного самоконтролю, способам релаксации, а также при необходимости назначит препараты:
- седативные фитопрепараты;
- препараты против бессонницы;
- легкие транквилизаторы и антидепрессанты.
Для назначения психотропных препаратов нужны веские основания, такие как страх, бессонница, повышенная раздражительность, депрессия. Препараты назначаются в малых или средних дозах на определенный период времени.
Физиотерапия и санаторно-курортное лечение
В ряде случаев для терапии атопического дерматита назначаются физиотерапевтические процедуры. Во-первых, они ускоряют выздоровление и делают лечение более эффективным, во-вторых, помогают поддерживать здоровье кожи во время ремиссии, то есть оказывают профилактический эффект.
Высокую эффективность показывает плазмаферез – процедура очищения плазмы крови от токсических веществ и воспалительных элементов. Количество процедур рассчитывается врачом индивидуально для каждого пациента, исходя из тяжести и длительности атопического дерматита и общего самочувствия больного. В среднем проводится 5-7 сеансов. Для плазмафереза могут использоваться растворы хлорида железа и поливинилпирролидона, которые связывают и выводят из организма циркулирующие в крови токсины, улучшают почечный кровоток и увеличивают диурез.
Абсолютным противопоказанием для плазмафереза являются язвенная болезнь желудка с кровотечением, онкологические заболевания, сердечно-сосудистые болезни в стадии обострения, тяжелые поражения печени, тяжелый дефицит железа.
Также отмечено положительное влияние ультрафиолетового излучения на состояние кожи. Под их воздействием в коже вырабатывается витамин D, а также подавляется местный повышенный иммунитет. В среднем лечение продолжается 10 сеансов длительностью по 30 минут. Более выраженным эффектом обладает ПУВА-терапия – воздействие ультрафиолетового излучения с одновременным применением светоактивного вещества (аммифурина, метоксалена, триоксалена). ПУВА-терапия не вызывает привыкания, а ее эффективность составляет до 80 %. Результат виден уже с первых процедур, ремиссия вследствие лечения может продолжаться от полугода до нескольких лет.
Магнитотерапия переменным или постоянным магнитным полем используется в острый и подострый периоды атопического дерматита. Магнитные поля успокаивающе действуют на нервную систему, улучшают питание тканей, снимают отек кожи и снижают болезненные ощущения. В среднем назначают 10-20 процедур длительностью по 15-20 минут.
КВЧ-терапия – это облучение тканей организма электромагнитным волнами низкой интенсивности. Процедура увеличивает скорость биохимических реакций, регенерации клеток, снижает уровень воспаления и объем выделяемого экссудата. Курс лечения составляет 8-15 процедур, время воздействия – до 15 минут.
В некоторых случаях рекомендуются сеансы гипербарической оксигенации – применение кислорода под высоким давлением в барокамере. Под воздействием этих факторов в пораженных участках улучшается циркуляция крови. В результате наблюдается регресс воспалительного процесса, зуда, инфильтрации кожи, значительно снижается выработка экссудативного компонента. Оптимальный режим лечения: 5-10 процедур длительностью 45-60 минут.
В сочетании с санаторно-курортным лечением физиотерапевтические процедуры дают более мощный эффект и длительную ремиссию. На черноморском побережье, в Крыму и на Кавказских Минеральных Водах работают специализированные дерматологические санатории, которые применяют природное богатство края для лечения пациентов. Так, для нормализации состояния кожи используются солнечные, воздушные и морские ванны (гелиотерапия, климатотерапия и талассотерапия соответственно). Широко применяются пелоидотерапия посредством аппликаций илово-сульфидных органических грязей озер Тамбукан (КМВ), Сакское, Чокрак, Тобечик (Крым), Имеретинского месторождения (Сочи). Бальнеотерапия в санаториях представлена радоновыми, минеральными, солевыми, лекарственными и травяными ваннами.
В сочетании с основным лечением физиотерапия и санаторно-курортное лечение способны ускорить выздоровление и добиться долгой ремиссии вплоть до нескольких лет.
Профилактические меры
Профилактики атопического дерматита не существует, так как медициной пока не разгадан механизм болезни. Однако существуют некоторые меры, призванные облегчить жизнь человека, страдающего этим заболеванием.
Так, одной из мер является корректировка рациона питания с ограничением аллергенной пищи. В стадии ремиссии жесткого ограничения в еде не требуется, но и потенциально опасные продукты нужно употреблять с осторожностью.
Для пациентов с атопическим дерматитом всегда остро стоит вопрос гигиены. Даже в период ремиссии кожа требует очень деликатного ухода. Больным рекомендуется мыться без мочалки (максимум – хлопчатобумажной рукавичкой или марлей) и без средств с поверхностно-активными веществами, которые нарушают естественное увлажнение кожи и негативно действуют на ее микрофлору. После гигиенических процедур нужно вытираться мягким полотенцем, промокая кожу. В период обострения рекомендуется умываться мицеллярной водой.
Лучшая одежда для пациентов с атопическим дерматитом – из натуральных тканей (хлопка, шелка или льна). Они исключают потение или повреждение кожи. Стирать одежду рекомендуется порошком без добавок, которые повышают чувствительность кожи.
Читайте также
Животные в доме — это причина хорошего настроения и теплых отношений в семье. В большинстве случаев появление питомца развивает чувство ответственности, заботы о ближнем, дружбы и любви.
Но люди, страдающие дерматитом, задаются вопросом: как ужиться с животным в одном доме, чтобы здоровье не пострадало?
Задайте вопрос
о заболеваниях кожи
Сергеев Юрий Юрьевич
Вопросы и ответы
С начала ноября кожа на ступнях стала сохнут и трескаться. Крема для ног из супермаркетов не помогают. Поможет ли крем Лостерин вылечить ноги? Как долго им мазать и где купить?
Здравствуйте. Как понять, что Лостерин для меня эффективен при псориазе (в «затихающей» стадии)?
У моего сына с рождения очень сухая кожа. Врачи говорят врожденный ихтиоз. Лостерин эффективен от сухости при ихтиозе?
Добрый день! Сыну, 6 лет, дерматит на ступнях возле пальцев. Дерматолог прописала крем Лостерин, мазать наружно 1 раз в день, курс 1 месяц. Позже увидели, что есть просто крем и крем для ног, какой лучше применять? В чем отличие? Спасибо!
Проявление стафилококкового дерматита: пути лечения

Детские врачи озабочены таким заболеванием, как стафилококковый дерматит у детей. На коже человека постоянно пребывают стафилококки. Это означает, что микрофлора человека находится в нормальном состоянии. В том случае, если иммунная система человека достаточно сильна, они отсутствуют. Стафилококки в некоторых ситуациях могут активизироваться, тем самым угрожая здоровью человека. Они способны поразить кожу, внутренние органы и слизистые оболочки.
У ребенка данная инфекция возникает вследствие недоразвитой иммунной системы, частого применения антибиотиков, что способствует проявлению дисбактериоза.
Вред от стафилококка
Воспалительный и аллергический процессы на коже возникают при ослабевании защитных функций организма. На участки пораженной кожи попадают бактерии и постепенно размножаются. Воспалительный процесс усиливается, организм инфицируется и способствует проявлению осложнений, в частности дерматит.
На детской коже стафилококковый дерматит проявляется в виде воспалений участков тела с характерными пузырьками. Стафилококк способен самостоятельно размножаться и развиваться. При этом он дает старт для развития другим микробам, которые преобладают на теле ребенка. Выделяя особые специфические вещества, он вызывает аллергическую реакцию. Это означает, что гигиена ребенка недостаточна. Воспалительные процессы будут проходить медленнее, если на теле малыша будет меньше микробов.
Стафилококковая бактерия способна разрушать тучные клетки, их стенки разрушаются, а вещества из них выходят. При этом ребенок чувствует зуд на коже, боль и жжение. Участок кожного покрова краснеет и мгновенно появляется сыпь.
Как проявляется стафилококковый дерматит у детей
Данное заболевание подвержено распространению. Здоровый организм ребенка может быстро заразиться от человека, который является носителем штаммов стафилококка. Опасность представляют открытые гнойные раны, расстройства желудочно-кишечного тракта. Проявляется:
- У новорожденных малышей стафилококк возникает в форме пузырчатки эпидемической (заболевание Риттера);
- У детей старшего возраста стафилококковый дерматит возникает в виде фурункула, флегмоны;
- В том случае если поражению подверглись слизистые оболочки ребенка, то инфекционное заболевание проявляется в виде ринитов, ангин, ларингитов, стоматитов;
- Если же инфекция проникла внутрь организма, то она проявляется в виде болезней типа пневмонии, гастроэнтерита.
 Малыш может подцепить стафилококковый дерматит от того, кто им заражён. Поэтому нужно тщательно следить за тем, с кем контактирует кроха.
Малыш может подцепить стафилококковый дерматит от того, кто им заражён. Поэтому нужно тщательно следить за тем, с кем контактирует кроха.
Симптомы стафилококкового дерматита у детей
При поражении кожи малыша токсинами стафилококка, вид кожного покрова приобретает яркий красный цвет, появляются пузыри. По внешнему виду, напоминает обожженную кожу. Заболеванию Риттера подвергаются больше всего новорожденные дети. Возраст варьируется от рождения до пяти лет.
Признаки инфицирования проявляются мгновенно. На коже образуются трещины. Через некоторое время происходит отслоение верхних пластов кожи. Иногда сопровождается высыпаниями или большими пузырями. Если кожу потереть, то верхний эпидермис начнет отшелушиваться пластами.
Признаки ранней стадии:
- Появление пятен темно красного цвета;
- Сыпь преимущественно возникает вокруг ротовой, носовой полости, ушей и на спине;
- Верхний слой пораженной кожи начинает большими пластинами отслаиваться;
- Спустя сутки, вся кожа на теле становится пораженной;
- Общее состояние ребенка ухудшается, поднимается температура тела.
Пути инфицирования стафилококковой болезнью детей:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Уникальный натуральный препарат – новейшая разработка современной науки, подтвержденная ведущими дерматологами мира.
Крем-воск ЗДОРОВ великолепно справляется со всеми видами дерматита:
Подходит для взрослых и детей, удобно использовать на работе, дома и в школе! Препарат клинически испытан и одобрен министерством здравоохранения России, США, и Израиля.
- Период родовой деятельности. Если родовые пути инфицированы, то при прохождении ребенка через них стафилококк передается новорожденному от матери;
- При контакте через руки в первые месяцы жизни с матерью, медиками, через предметы гигиены и белья;
- Через грудное молоко матери, которое подверглось инфицированию или через молочную смесь;
- При употреблении продуктов, которые инфицированы микробами. Это относится для детей в старшем возрасте;
- Если поблизости находится источник инфекции, то заразиться можно воздушно-капельным способом. В этом случае стафилококки попадают в слизистые оболочки носа и в полость рта.
Почему дети восприимчивы к стафилококковой инфекции
- Несовершенная система иммунитета. Вещество, которое защищает новорожденного от бактерий, не вырабатывается, следовательно, они больше всех подвержены заражению;
- Чувствительные и ранимые кожные покровы и слизистые оболочки.
Разновидности стафилококковой инфекции
Существует три самых опасных вида данной болезни, которые несут большой вред здоровью человека. К ним относятся:
- Стафилококк сапрофитный. К нему относятся инфицирование таких органов как почки и мочевой пузырь. Большое скопление микроорганизмов наблюдается в слизистых оболочках мочеиспускательного канала и в генитальных слоях кожи. Этот вид считается менее агрессивным по сравнению с другими;
- Эпидермальный стафилококк. Располагается на любых слизистых оболочках, гладких участках кожных покровов. Название этого вида произошло от слова «эпидермис» – верхний слой кожи. В том случае, если у человека развитая иммунная система, то организм быстро справляется с бактериями и никакого вреда от них не получает. Если эпидермальный стафилококк попадает через кожу в кровь, происходит заражение, которое провоцирует воспаление на внутренней оболочке сердца;
- Золотистый стафилококк. Эта разновидность самая опасная и распространенная. Относится не только к детям, но может и поразить организмы взрослых людей. Микроорганизмы золотистого стафилококка живучие и стойкие, выдерживают действие перекиси водорода, повышенных температур, этилового спирта. Некоторые антибиотики не в силах справиться с этим родом заболевания. К последствиям относится образование на теле человека фурункул, ячменя, возникновение ряда опасных болезней – пневмонии, токсического шока, стафилококкового сепсиса, пищевого отравления. При подтверждении золотистого стафилококка и атопического дерматита назначают местные медикаментозные антибактериальные средства.
Любой из видов стафилококковой инфекции имеет множество штаммов, которые отличаются степенью опасности для организма. В зависимости от штамма, поражаются те или иные органы.
Связь стафилококка с атопическим дерматитом
Стафилококк – это микроорганизм. Он обитает на кожных покровах. В ротовой полости и кишечнике. Большое количество микробов обитают на теле человека (в норме). Их присутствие нужно для нормальной работы иммунитета. Если их количество выше нормальных показателей, то возникает воспаление на некоторых участках кожи. Снижается ее защитная функция. В этот момент стафилококк вместе с другими бактериями участвуют в процессе воспаления, вызывая тем самым осложнение в виде атопического дерматита. Врач назначает в такой ситуации специальные антибактериальные препараты. Отмечено, что высев стафилококка наблюдается в 90% случаев при атопическом дерматите. У человека с диагнозом атопический дерматит защитные свойства кожных покровов на низком уровне. По этой причине остальные микробы вызывают патологические процессы. Атопический дерматит возникает при инфекционном осложнении. Лечат его местными препаратами противомикробного действия.
Способы лечения стафилококкового дерматита у детей
Как проводить лечение назначает только врач. Запрещается прибегать родителям малыша к самостоятельным способам лечения, которые могут нанести вред здоровью организма. Дети, которые инфицированы стафилококком в тяжелой форме, подлежат незамедлительной госпитализации. Их изолируют в боксы.
Медикаментозный способ. К нему относится следующие препараты:
- Антибиотики. В основном их назначают врачи при лечении золотистого стафилококка. Перед назначением, врач рекомендует больному сдать все необходимые анализы для выявления реакции чувствительности микроорганизмов к антибиотику;
- Антисептические средства местного действия. Поражения на коже обрабатывают зеленкой, перекисью водорода или этиловым спиртом. Слизистые оболочки обрабатывают раствором марганца или мирамистином;
- Витамины. Способствуют укреплению иммунитета и улучшают метаболические процессы.
 Иммунитет малыша ещё настолько слабый, что любая инфекция или заболевание может привести к очень серьёзным последствиям.
Иммунитет малыша ещё настолько слабый, что любая инфекция или заболевание может привести к очень серьёзным последствиям.
Лечение стафилококкового дерматита у грудничков:
- Комплексная терапия, которая включает в себя ряд мероприятий для повышения защитных свойств организма. Оберегать малыша нужно всеми способами – ограждать его от больных людей, ввести в его рацион больше витаминов и полезных веществ;
- Соблюдать чистоту в окружении ребенка. Проводить ежедневную влажную уборку, убрать из комнаты все сомнительные предметы;
- Поить ребенка ромашковым отваром, который убивает вирус. Им можно проводить ингаляции;
- Давать прополис по одной капле каждый день. Он повышает иммунитет и помогает быстро победить вирус;
- Камфорное масло. Используют его как средство личной гигиены для грудничка. Благодаря своим антисептическим действиям борется с вредными бактериями и не сушит кожные покровы.
Стафилококковый дерматит необходимо вовремя выявить и сразу же приступить к лечению, назначенному доктором. Для предотвращения заболевания нужно укреплять иммунитет малыша, ограждать его от воздействия негативных внешних факторов, соблюдать правильную личную гигиену, вводить в рацион питания витамины. При соблюдении этих условий, дети никогда не заболеют стафилококковым дерматитом.
Рубрики
- Аллергия в быту 8
- Аллергия на теле 8
- Дерматит 82
- Диатез 26
- Еда и напитки 13
- Животные 8
- Конъюнктивит 10
- Крапивница 41
- Отек Квинке 15
- Экзема 10