Виды пищевой аллергии
Виды пищевой аллергии
 Пищевая аллергия возникает тогда, когда у человека повышенная чувствительность к разным продуктам питания и развиваются признаки непереносимости отдельной пищи, которые вызваны реакцией иммунитета. Существует разная непереносимость отдельных продуктов. Но многие ошибаются, когда ко всем реакциям организма относят аллергию, это не так. Чаще всего пищевая аллергия характерна для детей младшего возраста, очень редко для взрослых.
Пищевая аллергия возникает тогда, когда у человека повышенная чувствительность к разным продуктам питания и развиваются признаки непереносимости отдельной пищи, которые вызваны реакцией иммунитета. Существует разная непереносимость отдельных продуктов. Но многие ошибаются, когда ко всем реакциям организма относят аллергию, это не так. Чаще всего пищевая аллергия характерна для детей младшего возраста, очень редко для взрослых.
Виды пищевой аллергии
Люди, у которых проблемы с желудочно-кишечным трактом или желчным пузырем возникает аллергия чаще, чем у тех, кто не имеет проблем с данными системными органами.
Непереносимость пищи может быть нетоксической и токсической. Токсическая реакция может развиваться сразу же после того, как человек употребил продукты, которые имеют в своем составе токсические вещества. Проявление зависит от того, в каком количестве съел человек пищи и какие химические вещества в ней содержатся, но ни в коем случаи от вида пищи.
Нетоксические реакции имеют два подвида:
1. Реакция на пищевой продукт из-за нарушения в иммунитете, тогда это будет пищевая аллергия. Она возникает, если у человека заболевания желчного пузыря, желудочно-кишечного тракта, врожденные или приобретенные ферментопатии, патологии в эндокринной системе.
2. В случаи реакции не иммунологического характера, считается, что это не аллергия, а непереносимость.
Если нормально функционирует желудочно-кишечный тракт, желчевыводящая система, пищевая аллергия не возникает. Немаловажное значение имеет и генетическая предрасположенность к возникновению аллергической реакции, исследования доказывают, что эта проблема является семейной.
То есть, если у кого-то в семье есть бронхиальная астма, атопический дерматит, поллиноз, обязательно это передастся ребенку.
Причины пищевой аллергии у детей
Пищевая аллергия начинает формироваться еще в детском возрасте, из-за того, что женщина не придерживается здорового питания во время беременности и кормления грудью, злоупотребляет продуктами, которые провоцируют развитие аллергии – молоко, рыбу, яйца, орехи и т.д.
Также пищевую аллергию могут вызывать такие факторы
1. Если ребенка рано перевели на искусственное вскармливание.
2. При нарушенном питании ребенка, когда объем пищи не соответствует весу и возрасту малыша.
3. Если у ребенка проблему с желудочно-кишечным трактом.
4. При заболеваниях печени и желчного пузыря.
Нормально переваривается пища только в том случаи, если у человека хорошо работает эндокринная система, все в порядке со строением и функциональностью в желудочно-кишечном тракте, желчной системой, нормальный состав и объем пищеварительного сока, не нарушена микрофлора кишечника, слизистая кишечника.
Пищевые продукты в норме должны расщепляться до соединений, которые не вызывают аллергию, при этом стенка кишечника непроницаема к не расщепленным продуктам.
Причины появления пищевой аллергия у взрослых
Факторы появления аллергия у взрослых, и у детей одинаковы:
1. При повышенной проницаемости кишечной стенки, когда воспаляется желудочно-кишечный тракт.
2. Снижается или ускоряется переваривание пищи из-за того, что неполноценно работает поджелудочная железа, нехватки ферментов, при дискинезии желчного пузыря и кишечника.
3. При неполноценном питании, если человек редко или наоборот слишком часто питается в больших порциях, при этом нарушается секреторная функция желудка, развивается гастрит и появляются другие расстройства, из-за этого формируется пищевая аллергия.
4. Влияет на появление реакции и кислотность выделяемого сока желудком.
5. Появления аллергии из-за пищевых добавок, красителей, ароматизаторов, эмульгаторов, антиоксидантов, загустителей, консервантов. Чаще всего аллергию вызывает краситель, который присутствует в мясных продуктах, также вазоактивный амин, который присутствует в шоколаде и сырах.
Симптомы пищевой аллергии
Заболевания имеет разный характер и формы проявления. Оно локализуется в разных местах. Чаще всего появляется ротвой аллергический синдром, при этом во рту появляется зуд, онемение или наоборот язык начинает распирать, небо становится твердым или наоборот мягким, полость рта может отекать.
Возникает и желудочно-кишечные проявления:
4. Потеря аппетита.
Рвота появляется через 4 часа после приема пищи, она возникает из-за того, что в желудок попадает аллерген.
Боли в области живота имеют колющий характер, они постоянные, интенсивные и могут сопровождаться снижением аппетита, появлением слизи в стуле. При этом отсутствует аппетит, может быть и запор, но чаще всего стул является жидким и частым, особенно, если пищевая аллергия на молоко.
При энтероколите появляются резкие боли в животе, метеоризм, жидкий стул со слизью. Больной очень слабый, у него появляется головокружение и головная боль.
Частым проявлением является аллергический дерматит или другие крапивница и отек Квинке.
Может возникать аллергический ринит, при этом появляются обильные слизисто-водянистые выделения с носа, он может быть заложен, затрудняется носовое дыхание.
Лечение пищевой аллергии
Первым делом нужно вычислить и исключить продукт-аллерген, особенно детям. Если ребенок питается вне дома, предупредить об этом в учреждении.
Также необходимо исследовать желудочно-кишечный тракт, печень, поджелудочную железу, желчный пузырь, после начать лечить тот орган, который может провоцировать развитие пищевую аллергию.
Некоторые продукты можно заменить другими, например, коровье молоко козьим.
Проконсультируйтесь у аллерголога или диетолога, чтобы, не смотря на диету, в питании присутствовали все необходимые вещества.
Если у ребенка аллергия на рыбу, арахис, ракообразных, она может длиться и всю жизнь.
Симптомы пищевой аллергии можно снять сорбентами, антигистаминными средствами, приемом ферментов.
Итак, пищевая аллергия может возникать в разном возрасте. Но она не появляется просто так, значит, есть внутренние проблемы с органами, которые неполноценно переваривают пищу.
Интересные статьи:

Аллергия на плесень – причины, симптомы, диагностика
Аллергия на лекарства – причины, симптомы, лечение

Инсектная аллергия – причины, симптомы, лечение

Респираторный аллергоз – патогенез, лечение
Виды пищевой аллергии
Пищевая аллергия характеризуется повышенной чувствительностью организма к пищевым продуктам и развитием признаков непереносимости пищи, вызванных реакцией иммунной системы.
Хорошо известно, что механизмы непереносимости пищевых продуктов весьма разнообразны. Реакции на пищу, имеющие аллергическую природу, встречаются значительно реже, чем считают многие.
Пищевая аллергия, как правило, впервые развивается в детском возрасте.
Среди людей с заболеваниями желудочно-кишечного тракта и желчевыводящей системы распространенность аллергии к продуктам питания выше, чем среди лиц, не страдающих этими заболеваниями (Ногаллер А., 1983).
Среди реакций непереносимости пищевых продуктов можно выделить реакции на пищу, имеющие токсический и нетоксический характер.
Токсические реакции развиваются после употребления пищевых продуктов, содержащих в виде примесей токсические вещества. Проявления этих реакций и степень их тяжести зависят от дозы и химических свойств токсических соединений, а не от вида пищевого продукта.
Среди нетоксических реакций на пищу выделяют два основных вида непереносимости, различающихся механизмами развития:
1) реакции на пищевые продукты, обусловленные нарушениями в системе иммунитета (пищевая аллергия),
2) реакции не иммунологического характера (пищевая непереносимость).
Пищевая непереносимость может развиваться при заболеваниях желудочно-кишечного тракта, желчевыводящей системы, эндокринной патологии, врожденных и приобретенных ферментопатиях и других заболеваниях, не связанных с нарушениями в системе иммунитета.
При нормальном функционировании желудочно-кишечного тракта и желчевыводящей системы аллергизация к пищевым продуктам не развивается.
Важное значение в формировании повышенной чувствительности к пищевым продуктам имеет генетическая предрасположенность к аллергии.
Как показали исследования, примерно у половины больных, страдающих пищевой аллергией, имеется отягощенный семейный или собственный аллергологический анамнез.
Это означает, что либо они сами страдают какими-либо аллергическими заболеваниями (поллиноз, атопическая бронхиальная астма), либо страдают их ближайшие родственники (родители, братья, бабушки и т.д.).
Формирование аллергии в детском возрасте
Формированию пищевой аллергии способствуют нарушения питания у женщины во время беременности и кормления (злоупотребление определенными продуктами, обладающими выраженной аллергизирующей активностью: рыба, яйца, орехи, молоко и др.).
Провоцирующими факторами развития заболевания являются
- ранний перевод ребенка на искусственное вскармливание;
- нарушения питания у детей, выражающиеся в несоответствии объема и соотношения пищевых ингредиентов весу и возрасту ребенка;
- сопутствующие заболевания желудочно-кишечного тракта,
- заболевания печени и желчевыводящих путей и др.
Нормальное переваривание и всасывание пищевых продуктов обеспечивается состоянием эндокринной системы, строением и функцией желудочно-кишечного тракта, желчевыводящей системы, составом и объемом пищеварительных соков, составом микрофлоры кишечника, состоянием местного иммунитета слизистой кишечника (лимфоидная ткань, секреторные иммуноглобулины и т. д.) и другими факторами.
В норме пищевые продукты расщепляются до соединений, не обладающих аллергизирующими свойствами, а кишечная стенка является непроницаемой для нерасщепленных продуктов.
Причины возникновения у взрослых
Развитие пищевой аллергии провоцируется общими для взрослых и детей факторами.
- В первую очередь это повышение проницаемости стенки кишечника, которое отмечается при воспалительных заболеваниях желудочно-кишечного тракта.
- Нарушение (снижение или ускорение) всасывания пищевых соединений может быть обусловлено нарушением этапов переваривания при недостаточной функции поджелудочной железы, недостаточности ферментов, дискинезии желчевыводящих путей и кишечника и др.
- Беспорядочное питание, редкие или частые приемы пищи приводят к нарушению секреции желудка, развитию гастрита и другим расстройствам, вызывающим формирование пищевой аллергии или псевдоаллергии.
- На формирование повышенной чувствительности к пищевым продуктам белковой природы оказывает влияние не только количество принятой пищи и нарушения диеты, но и кислотность желудочного сока (Уголев А., 1985).
В основе истинных аллергических реакций на пищевые продукты лежит повышенная чувствительность и иммунный ответ на повторное введение пищевого аллергена. Когда пищевой продукт поступает в организм впервые, то в кровоток попадают антигены пищи, в ответ на которые в организме начинают синтезироваться антитела, относящиеся к классу иммуноглобулинов A. У здорового человека всасывание антигена пищевого продукта и поступление его в кровоток обеспечивает «равнодушие» иммунной системы при последующем попадании его в организм, и этот процесс находится под генетическим контролем.
Пищевая аллергия может развиваться при генетической предрасположенности к формированию аллергии на пищевые антигены с участием антител класса иммуноглобулинов E.
Иногда аллергия может развиваться на некоторые пищевые добавки, особенно азо-красители (в частности, тартразин).
Нередко причиной развития псевдоаллергической реакции на пищевые продукты является не сам продукт, а различные химические добавки, вносимые для улучшения вкуса, запаха, цвета и обеспечивающие длительность хранения. К разряду пищевых добавок относится большая группа веществ: красители, ароматизаторы, антиоксиданты, эмульгаторы, ферменты, загустители, бактериостатические вещества, консерванты и др.
Среди наиболее распространенных пищевых красителей можно упомянуть тартразин, обеспечивающий оранжево-желтое окрашивание продукта; нитрит натрия, сохраняющий красный цвет у мясных продуктов, и др. Для консервирования применяют глютамат натрия, салицилаты, в частности ацетилсалициловую кислоту, и др.
Вазоактивный амин — бетафенилэтиламин, содержащийся в шоколаде, в продуктах, подвергающихся ферментированию (например, сырах), ферментированных бобах какао, вызывает псевдоаллергические реакции.
Проявления пищевой аллергии
Проявления заболевания разнообразны по форме, локализации, степени тяжести и прогноза.
Наиболее ранним и типичным проявлением истинной пищевой аллергии является развитие ротового аллергического синдрома. Он характеризуется появлением зуда в полости рта, онемением и/или чувством «распирания» языка, твердого и/или мягкого неба, отечностью слизистой полости рта после употребления виновного пищевого аллергена.
К наиболее частым желудочно-кишечным проявлениям заболевания относятся:
Рвота при пищевой аллергии может возникать за время от нескольких минут до 4—6 часов после приема пищи, чаще больного рвет съеденной пищей. Иногда рвота принимает упорный характер. Возникновение рвоты в основном связано с сокращением привратника при попадании пищевого аллергена в желудок.
Аллергические коликообразные боли в животе могут наблюдаться сразу после приема пищи или спустя несколько часов и обусловлены спазмом гладкой мускулатуры кишечника. Боли в животе носят, как правило, выраженный характер. Боли в животе при пищевой аллергии могут быть и не столь интенсивными, но постоянными, сопровождаются снижением аппетита, наличием слизи в стуле и другими расстройствами.
Отсутствие аппетита может быть избирательным по отношению к причинно-значимому пищевому аллергену либо может отмечаться общее снижение аппетита. Запоры при пищевой аллергии обусловлены спазмом гладких мышц разных участков кишечника.
Частый, жидкий стул, появляющийся после приема причинно-значимого пищевого аллергена, является одним из наиболее распространенных признаков пищевой аллергии как у взрослых, так и у детей. Особенно часто диарея наблюдается при пищевой аллергии к молоку.
Аллергический энтероколит при этом заболевании характеризуется резкими болями в животе, наличием метеоризма, жидким стулом с отхождением стекловидной слизи. Больные с аллергическим энтероколитом жалуются на резкую слабость, снижение аппетита, головную боль, головокружение.
Кожные проявления, или аллергодерматозы, при пищевой аллергии распространены наиболее широко, причем как у взрослых, так и у детей.
Для истинной пищевой аллергии наиболее характерными кожными проявлениями являются
Аллергический ринит при заболевании характеризуется появлением обильных слизисто-водянистых выделений из носа, иногда заложенностью носа и затруднением носового дыхания.
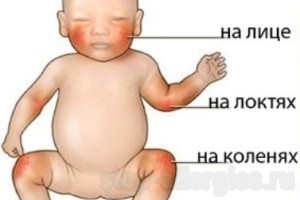
Симптомы пищевой аллергии у грудничков
У детей до года одним из первых признаков болезни могут служить
- упорные опрелости при тщательном уходе за кожей,
- появление дерматита вокруг заднепроходного отверстия и зуда вокруг заднего прохода, возникающих после кормления.
Локализация кожных изменений различна, но чаще они появляются сначала в области лица, а затем могут распространяться по всей поверхности кожи. В начале заболевания при пищевой аллергии выявляется четкая связь кожных обострений с приемом причиннозначимого пищевого аллергена, но со временем аллергические изменения со стороны кожи приобретают стойкий характер и постоянно рецидивирующее течение, что затрудняет определение причинного фактора.
Диагностика
Диагноз пищевой аллергии во всех вышеуказанных случаях устанавливается на основании осмотра и опроса больного, а также результатов специфического аллергологического обследования с пищевыми аллергенами, и при полном исчезновении проявлений пищевой аллергии после назначения элиминационной (то есть не содержащей аллергенов) диеты.
Нередко под маской пищевой аллергии скрываются заболевания желудочно-кишечного тракта или приобретенные ферментопатии, глистные инвазии, психические заболевания и др.
Цитологическое исследование мазков (отпечатков) со слизистых (полость носа, конъюнктивы, мокрота и др.) представляет собой доступный тест, позволяющий косвенно уточнить природу реакции (аллергическую, инфекционную или другую).
Кожные тесты с пищевыми аллергенами следует обязательно включать в план обследования больных с пищевой аллергией.
Провокационные тесты относят к наиболее достоверным методам диагностики аллергии. Учитывая, что эти тесты могут привести к развитию тяжелой системной реакции, их рекомендуется проводить только в условиях стационара или амбулаторно, в аллергологическом кабинете, существующем на базе многопрофильного стационара с отделением интенсивной терапии.
За две недели до проведения провокационного теста назначается диета с исключением предполагаемых причинных пищевых аллергенов. Провокационный тест проводится утром, натощак, на фоне общего хорошего самочувствия больного. В качестве пищевых аллергенов могут использоваться сухие или лиофилизированные пищевые продукты (сухое молоко, яичный порошок, мука, орехи, мясо и т. д.). Предполагаемый пищевой аллерген (8 мг), заключенный в капсулу (например, желатиновую), дают проглотить больному, после чего в течение 24 часов наблюдают за ним, фиксируя субъективные и объективные показатели: жалобы, состояние кожных покровов и слизистых, колебания артериального давления, частоту сердечных сокращений и др.
Если в течение 24 часов признаки пищевой аллергии не появляются, тест повторяют через сутки, но дозу вводимого аллергена увеличивают до 20 мг. В случае отрицательного результата тест повторяют через сутки, каждый раз удваивая дозу вводимого пищевого сухого продукта, постепенно доводя ее до 8000 мг, что соответствует 100 г исходного пищевого продукта. Если после введения 8000 мг пищевого аллергена реакции не последует, тестирование прекращают и считают, что испытуемый продукт не является пищевым аллергеном у данного больного.
Маленьким детям, которые не могут проглотить капсулу, пищевой аллерген можно добавить в пищу. Схема проведения провокационных тестов у детей такая же, как у взрослых, но доза вводимых пищевых аллергенов колеблется от 8 мг до 2000 мг.
При пищевой аллергии признаки непереносимости, как правило, появляются через 2—12 часов после провокационного введения пищевого продукта: кожные высыпания, желудочно-кишечные проявления и т. д. Провокационные тесты не назначаются с теми продуктами, которые могут вызвать тяжелые системные реакции. Метод «гемокод» для диагностики истинной пищевой аллергии применяться не может, так как с его помощью нельзя выявлять специфические аллергические антитела к пищевым продуктам. К наиболее информативным исследованиям, позволяющим выявлять пищевую аллергию, относятся:
- радиоаллергосорбентный тест (РАСТ);
- иммуноферментный анализ (ИФА);
- тест с использованием САР-system, MAST-CLA-system.
Лечение пищевой аллергии
Основными принципами лечения пищевой аллергии являются комплексный подход и этапность в проведении терапии, направленные как на устранение признаков аллергии, так и на профилактику обострений. Важнейшее значение имеет назначение адекватного рационального питания, соответствующего по объему и соотношению пищевых ингредиентов возрасту больного, его весу, сопутствующим соматическим заболеваниям и другим факторам.
При истинной пищевой аллергии, как и при любом другом аллергическом заболевании, применяются специфические и неспецифические методы лечения. Неспецифические методы лечения направлены на устранение признаков развившегося заболевания и на профилактику обострений.
При острых распространенных проявлениях пищевой аллергии антигистаминные препараты I поколения (тавегил, супрастин) вводят через рот в виде таблеток.
При проявлениях легкой и средней степени тяжести чаще применяют антигистаминные препараты нового поколения:
- эбастин (кестин),
- цетиризин (зиртек, аллертек, летизен и др.),
- фексофенадин (телфаст),
- лоратадин (кларитин, кларисенс и др.).
К специфическим методам лечения пищевой аллергии относятся исключение пищевого аллергена и АСИТ (аллергенспецифическая иммунотерапия).
Исключение из рациона причинно-значимого пищевого аллергена относится к основным методам лечения пищевой аллергии, а в случаях, когда она развивается к редко употребляемым пищевым продуктам (например, клубнике, шоколаду, крабам и т. п.), может быть признано единственным эффективным методом лечения.
Диета требует исключения из рациона не только конкретного пищевого продукта, ответственного за развитие пищевой аллергии, но и любых других, в состав которых он входит, даже в следовых количествах.
При назначении диеты необходимо строго следить за тем, чтобы рацион больного соответствовал по объему и соотношению пищевых ингредиентов, его весу и возрасту.
Аллергенспецифическая иммунотерапия (АСИТ) при пищевой аллергии проводится лишь в том случае, когда пищевой продукт является жизненно необходимым (например, аллергия к молоку у детей).
Подробнее о питании при аллергиях можно прочесть в нашей статье "Гипоаллергенная диета"
Диагноз по симптомам
Узнайте ваши вероятные болезни и к какому доктору следует идти.
Виды пищевой аллергии

Отрицательную реакцию на пищу медики фиксируют у пациентов разного возраста. Большинство взрослых, страдающих от непереносимости определённых продуктов, отметили начало заболевания в детстве. Именно в раннем возрасте, пока организм малыша ещё слаб, проявляются первые признаки негативные реакций.
Важно знать, какие наименования врачи определяют, как аллергены пищевые. Список продуктов, опасных для пациентов с повышенной чувствительностью организма, поможет родителям составить правильное меню для питания ребёнка. Взрослым также пригодится перечень наименований, усиливающих риск отрицательных реакций.
Причины возникновения

Непереносимость определённых компонентов часто заложена на генетическом уровне, например, аллергия на глютен. При тяжёлой форме заболевания организм ребёнка бурно реагирует не только на употребление овсяной каши или печенья, но и на продукты, где обнаружены лишь следы глютена. Даже котлеты в панировке или вафельные батончики опасны для аллергиков с этой формой заболевания.
При непереносимости коровьего молока детям нужны безлактозные гипоаллергенные смеси. Аллергикам нельзя употреблять не только цельное молоко, но и сливки, сметану, любые продукты, где присутствует лактоза.
Факторы, усиливающие риск аллергических реакций на пищу:
- дисбактериоз;
- понижение иммунитета после тяжёлого заболевания, частых стрессов, приёма антибиотиков;
- неправильное питание, избыток высокоаллергенных продуктов в рационе;
- введение прикорма раньше положенного срока;
- во время беременности будущая мама употребляла продукты с высокой аллергенностью;
- нарушение работы органов пищеварительного тракта.
Основные аллергены
Каждый человек по-своему реагирует на употребление определённых продуктов: даже наименования с высокой аллергенностью при отсутствии повышенной чувствительности организма не взывают отрицательных реакций. У пациентов с наследственной предрасположенностью к пищевой аллергии при действии провоцирующих факторов, наоборот, ответ организма даже на пару долек апельсина или одно яйцо бывает острым, с ярко-выраженной симптоматикой.
Узнайте инструкцию по применению таблеток Эдем для облегчения симптомов аллергии.
О симптомах и признаках атопической бронхиальной астмы у детей прочтите по этому адресу.
- Орехи (особенно, арахис, фундук).
- Молочные продукты: цельное молоко.
- Мёд и продукты пчеловодства: прополис, пыльца.
- Какао, шоколад, конфеты, торты, пирожные, содержащие масло какао.
- Цитрусовые: апельсин, грейпфрут, мандарин, клементин, лимон.
- Крупы с глютеном: овёс, рожь, пшеница.
- Сыры. Аллергикам не подходят твёрдые и полутвёрдые сорта, плавленные сырки также вызывают негативную реакцию организма.
- Мясо. Жирная свинина, крепкий мясной бульон, менее опасна для аллергиков говядина.
- Морепродукты: моллюски, мидии, лангусты, омары, кальмары.
- Продукты в заводской упаковке: концентраты, полуфабрикаты, консервы, готовый майонез, соусы в упаковке.
- Наименования с синтетическими компонентами: продукты с искусственными ароматизаторами, красителями, вредными эмульгаторами, подсластителями.
- Икра морских и речных рыб.
- Овощи: томаты, свёкла, морковь, красный салатный перец.
- Фрукты: красные яблоки, реже абрикосы.
- Экзотические фрукты: киви, хурма, банан, гранат.
- Ягоды: малина, земляника, клубника, чёрная смородина.
- Яйца. Наибольшую аллергенность проявляют компоненты куриных яиц. Гусиные, перепелиные и утиные яйца реже провоцируют негативную реакцию.
- Бахчевые культуры: дыни.
- Прочие наименования: грибы всех видов, горчица.
Первая группа

Продукты, от которых легко отказаться без ущерба для здоровья. Отсутствие в рационе детей дыни, орехов, грибов, шоколада, морепродуктов не вызывает опасных осложнений и задержек развития. Полезные компоненты, содержащиеся в высокоаллергенных продуктах, легко получить при употреблении безопасных наименований.
Высокая питательная ценность, богатый набор полезных витаминов и микроэлементов не позволяет удалить продукт из рациона. Яйца и молоко попадают в эту группу.
При непереносимости белка коровьего молока придётся полностью отказаться от употребления всех наименований, содержащих опасный компонент. При лёгкой и умеренной реакции врачи допускают употребление минимального объёма молока, но перед употреблением его нужно прокипятить 10–15 минут.
- обязательна варка на протяжении получаса;
- замена куриных яиц перепелиным продуктом, с меньшим риском аллергических реакций;
- употребление только желтка: белок, содержащий альбумин, после проникновения в организм, вызывает усиленную выработку иммуноглобулина, что приводит к отрицательному ответу, острым кожным реакциям.
Диагностика
Определить пищевой аллерген достаточно сложно. При правильном рационе, включающем десятки наименований, не всегда легко понять, после употребления какого продукты возникли высыпания на коже, отёчность и зуд.
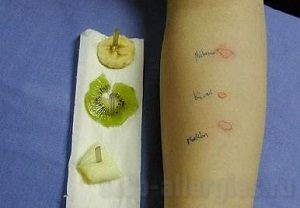
- в одних случаях, при высокой сенсибилизации организма реакция бывает острой, негативные признаки проявляются спустя полчаса – час после употребления шоколада, цитрусовых, мёда либо иных видов пищи;
- в других случаях, аллерген накапливается на протяжении двух-трёх суток, реакция замедленного типа озадачивает пациентов, не понимающих, почему на коже появились волдыри, ткани слегка опухли, тело зудит.
Для определения неподходящих продуктов понадобится помощь аллерголога. Врач проведёт кожные тесты, по реакции на малые дозы раздражителя выяснит, какие виды пищи вызывают негативный ответ организма. Перед кожными пробами не желательно принимать антигистаминные препараты, чтобы не смазать картину. Кожные пробы не делают детям до 3 лет. Для точной диагностики вида раздражителя применяют другой, более прогрессивный и безопасный метод. О нём речь пойдёт в следующем разделе.
Пищевая панель аллергенов
Для определения неподходящей пищи применяют способ, при котором пациент не контактирует с раздражителями, микроповреждений кожного покрова нет. Для анализа на аллергены медики берут кровь из вены, сравнивают наличие антител со специальной панелью (списком) аллергенов.
 Узнайте инструкцию по применению таблеток Лоратадин для лечения аллергических заболеваний.
Узнайте инструкцию по применению таблеток Лоратадин для лечения аллергических заболеваний.
О полезных свойствах и способах применения лаврового листа от аллергии написано в этой статье.
Перейдите по ссылке http://allergiinet.com/allergeny/zhivotnye/sobaki.html и прочтите о том, как проявляется аллергия на собаку у детей и как лечить патологию.
- исследование подходит маленьким детям, беременным;
- сохраняется целостность кожных покровов, нет даже мельчайших царапин;
- перед проведением анализа достаточно не есть определённый период (не более 7–8 часов), таблетки от аллергии не принимать 8–10 часов перед забором крови (надолго препараты отменять не обязательно);
- панель аллергенов содержит основные виды раздражителей, часто вызывающих негативные реакции у взрослых и детей;
- по желанию пациента врач проведёт дополнительные исследования реакции на специфические пищевые раздражители, не входящие в основной перечень.
Пищевая панель аллергенов: список опасных продуктов:

- Ягоды. Клубника, чёрная смородина, малина, ежевика. Аллергические реакции после употребления ароматных даров природы часто возникают у детей: сложно удержаться и съесть всего пару клубничек. Многие малыши и дошкольники поглощают ягоды горстями, что нередко вызывает опасные виды пищевой аллергии: ангионевротический отёк или гигантскую крапивницу.
- Орехи. Часто отрицательные реакции провоцирует арахис, миндаль, фундук. При подтверждении аллергии на орехи родители должны внимательно изучать состав батончиков, тортов, конфет: даже минимальное количество орехов вызывает появление красноты, волдырей, сыпи, кожного зуда.
- Молочные продукты. При подтверждении этого вида аллергии придётся исключить либо заметно ограничить потребление не только цельного молока, но и кефира, творога, сметаны. Важно знать, что непереносимость лактозы – один из распространённых видов аллергии.
- Шоколад. Запрещены все виды шоколадных изделий, десерты, батончики, торты, напитки, содержащие порошок какао-бобов. Родители должны знать, что до трёх лет педиатры и аллергологи не рекомендуют давать шоколад детям: нарушение правила усиливает сенсибилизацию организма, создаёт избыточную нагрузку на печень, провоцирует аллергию на шоколад. Зачастую родители сами виноваты, что у малыша появился диатез после неумеренного употребления сладостей, шоколадок, батончиков и конфет.
- Цитрусовые. Сочные фрукты часто провоцируют негативный ответ организма не только у детей, но и у взрослых. В большинстве случаев развивается псевдоаллергия – реакция на большое количество «солнечных плодов», съеденных пациентом за один день. Опасна аллергия на цитрусовые для беременных: возможны негативные последствия для плода.
- Яйца. Более высокую аллергенность проявляет белок: в этой части содержится альбумин, под влиянием которого резко повышается уровень иммуноглобулинов, следует активная отрицательная реакция на раздражитель. Желток менее опасен для аллергиков, но также есть случаи негативного ответа на эту часть яйца. К
При аллергии на яйца куриный продукт придётся заменить перепелиными яйцами в минимальном количестве.
При отрицательной реакции на пищу на фоне генетической предрасположенности важно помнить о тяжёлых последствиях запущенных форм заболеваний. Список аллергенов полезен не только для пациентов со сверхчувствительностью организма, но и для здоровых людей: для профилактики негативной симптоматики.
Как распознать пищевой аллерген и определить причину аллергии? Полезные рекомендации специалиста в следующем ролике:
На первое место по проявлению аллергических реакций я бы поставила цитрусовые. Лично у меня аллергия на клубнику, наелась я тогда ее от души, все закончилось отеком Квинке. Поэтому включайте новые продукты в рацион ребенка постепенно и понемногу и при малейших подозрениях обращайтесь незамедлительно к врачу.