Симптомы и причины гастроинтестинальной аллергии
Сложность диагностики гастроинтестинальной аллергии состоит в сходстве ее симптомов с нарушением работы пищеварительного тракта. Особенно трудно распознается гастроинтестинальная аллергия, когда является единственным признаком аллергии.
Причины
Пищевая аллергия у детей чаще встречается до 2 лет (до 8%). К подростковому возрасту заболеваемость  снижается, и у подростков она отмечается лишь в 4% случаев.
снижается, и у подростков она отмечается лишь в 4% случаев.
Гастроинтестинальная пищевая аллергия (ГА) — это разновидность пищевой аллергии у детей. Она характеризуется поражением слизистой оболочки органов пищеварительного тракта.
Из 160 известных аллергенов, вызывающих гастроинтестинальную аллергию, самыми частыми служат:
- белок коровьего молока – около 20 аллергенов, среди которых казеин гамма и казеин альфа S1, альбумин;
- белок яйца – около 20 аллергенов;
- морепродукты, рыба;
- злаки – пшеница, рис, рожь, гречневая крупа, овес;
- бобовые – соя;
- фрукты – апельсины, яблоки;
- ягоды – клубника;
- овощи – свекла, морковь.
Главным фактором, обуславливающим развитие у ребенка аллергии, является наследственная предрасположенность. Немаловажно прекращение грудного вскармливания, нерациональное введение прикорма, а также состояние иммунитета.
Особенности аллергического ответа
 Гастроинтестинальную форму пищевой аллергии провоцируют несколько механизмов развития:
Гастроинтестинальную форму пищевой аллергии провоцируют несколько механизмов развития:
- IgE- зависимый способ — проявляется;
- оральным синдромом;
- гастроинтестинальной реакцией по немедленному типу;
- IgE-независимый — обнаруживается;
- эзофагитом;
- энтеропатией;
- запорами;
- коликами;
- гастроэнтероколитом;
- проктоколитом.
- клеточный – ответ опосредуется через активацию Т-лимфоцитов.
В 80% случаев аллергическая реакция идет при участии антител IgE, реже – IgG. Реакции развиваются по типу немедленных и поздних. Ответ немедленного типа может развиться на один или несколько аллергенов сразу после еды. При отсроченных ответах задержка составляет от 2 суток до 7 дней.
Механизм IgE- зависимой реакции
В присутствии аллергенов активируются Т-лимфоциты хелперы Th2, которые синтезируют цитокины, запускающие усиление синтеза IgE В-лимфоцитами.
IgE закрепляются на мембранах тучных клеток, а при повторном контакте с антигеном пищи развивается 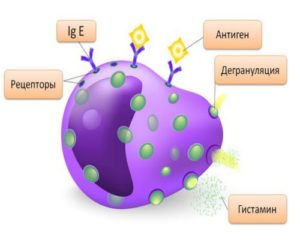 взаимодействие антиген-антитело, запускающее аллергическую реакцию в слизистой оболочке кишечного тракта.
взаимодействие антиген-антитело, запускающее аллергическую реакцию в слизистой оболочке кишечного тракта.
В гладкомышечных клетках кишечника, желудка возникает спазм, что вызывает колики и появление других клинических симптомов. В очаг воспаления мигрируют эозинофилы, Т-киллеры, что создает хронический аллергический процесс.
Механизм IgE- независимого ответа
Очаг хронического воспаления в слизистой пищеварительной системы может создаваться и без активации синтеза IgE. Реакция запускается комплексами IgM и IgG, которые образуются при контакте с аллергеном.
Иммунокомплексы активируют комплемент, а в ответ развивается иммунная реакция в эпителиальной оболочке.
Симптомы
 Заболевают гастроинтестинальной аллергией в детстве. Основные симптомы наблюдаются со стороны пищеварительного тракта, сочетаются с кожными проявлениями и, редко, с проявлениями со стороны ЛОР-органов.
Заболевают гастроинтестинальной аллергией в детстве. Основные симптомы наблюдаются со стороны пищеварительного тракта, сочетаются с кожными проявлениями и, редко, с проявлениями со стороны ЛОР-органов.
В редких случаях симптомы ГА развиваются изолированно. Со стороны ЛОР-органов отмечаются:
- аллергический насморк;
- апноэ;
- бронхиальная астма.
Особенности гастроинтестинальной аллергии, аллергического гастрита, методы лечения и профилактика патологии

Аллергический гастрит – реакция организма на определенный продукт питания, которая вызывает поражение желудочно-кишечного тракта. Сочетается с поражением кишечника и развивается по типу гастроинтестинальной аллергии. Наиболее часто диагностируют патологию у детей.
Формы пищевой аллергии у детей и взрослых
 Гастроинтестинальная пищевая аллергия у детей и взрослых протекает в нескольких клинических формах, которым присущи свои проявления:
Гастроинтестинальная пищевая аллергия у детей и взрослых протекает в нескольких клинических формах, которым присущи свои проявления:
- Оральный синдром: гастрит, кишечные колики, энтеропатия, колит, отек губ, полости рта, стоматит.
- Эзофагит. Если ребенок новорожденный или до 2 лет, возникает рвотный синдром и боль при употреблении пищи. У старших детей возникает онемение и жжение по линии пищевода, болевой синдром в области горла и грудины, трудности при глотании за счет отечности пищевода.
- Гастрит: схваткообразный болевой синдром в эпигастральном отделе, рвотные позывы
- Энтеропатия: понос, возникающий после употребления аллергена.
- Колика кишечного отдела. Чаще такое проявление диагностируют у новорожденных. Ребенок сильно плачет (иногда – криком), лицо краснеет, напрягается и вздувается живот, ножки подтянуты к животу. Появление такой реакции наблюдается после кормления.
- Колит: болевой синдром в эпигастрии через 12-36 часов после кормления аллергеном, кровотечение из кишки, присутствие в каловых массах прозрачной слизи.
Гастроинтестинальная форма пищевой аллергии у детей может иметь тяжелое течение. Проявляется таковое следующими симптомами: непрекращающаяся рвота, частая диарея и постоянное вздутие живота, наличие в каловых массах большого объема слизистых и кровяных прожилок.
Интестинальный кишечный синдром аллергической этиологии, который развивается на протяжении длительного времени, за счет раздражения слизистых может стать причиной формирования язв.
Аллергический гастрит – что это за болезнь
Как уже было сказано выше, гастроинтестинальная аллергия у ребенка или аллергический гастрит – это своеобразная реакция организма на определенный продукт питания. Способствуют ее развитию следующие факторы:
- потребление продуктов аллергенов или пищи, богатой красителями;
 наследственная предрасположенность;
наследственная предрасположенность;- длительная терапия сильнодействующими препаратами;
- инфекция, присутствующая в организме в острой стадии;
- сниженная защитная функция организма.
Если малыш – аллергик, или у него имеется наследственная склонность к развитию аллергических реакций, его переводят на диетический стол с исключением употребления аллергенных продуктов. В противном случае возникает соответствующий симптоматический комплекс: расстраивается желудочно-кишечный тракт, развивается гастрит, повышается объем продукции соляной кислоты и др.
Если не начать лечить заболевание на начальном этапе, возникают опасные последствия. Среди таковых – развитие гастрита в хронической форме, внутренние кровотечения, гиповитаминоз, сбой в метаболических процессах, общее истощение, анемия.
Диагностика гастроинтестинальной пищевой аллергии
Правильно собранный аллергологический анамнез зачастую помогает выявлению продукта — аллергена и установлению характера пищевой непереносимости. Большую помощь в диагностике пищевой аллергии оказывает систематическое ведение пищевых дневников, помогающих выявить связь клинических симптомов с качеством и количеством принимаемой пищи.
В аллергологической практике широко применяется элиминационная диета. Если она приводит к улучшению состояния и появлению аллергической реакции после повторного введения антигена (провокации) диагноз можно считать достоверным.
Физическое исследование больного позволяет выявить наличие кожных аллергических реакций, нарушение бронхиальной проходимости. Клинические проявления атопического дерматита у больного косвенно свидетельствуют о возможном наличии у него пищевой аллергии. Вероятность ее тем больше, чем меньше возраст ребенка. При осмотре выявляется обложенность языка, вздутие живота, болезненность его при пальпации в различных отделах, возможно увеличение печени.
В диагностике пищевой аллергии определенное место занимают провокационные тесты и кожные пробы с пищевыми антигенами. Большое значение придают изучению содержания в сыворотке крови иммуноглобулинов класса Е радиоиммуносорбентным тестом (PRIST) и уровня специфических антител к пищевым продуктам радиоиммунологическим методом (RAST), ИФА.
Определение уровня иммуноглобулина Е в сыворотке крови можно использовать при дифференциальной диагностике атопических и неатопических аллергических заболеваний. По уровню общего IgE в крови судят о степени сенсибилизации организма к пищевым продуктам. Большое значение PRIST в детской практике связано с его высокой точностью, позволяющей определить концентрацию IgE в сыворотке крови до 1 нг/мл. По данным одних авторов, повышение уровня общего Ig Е в сыворотке свыше 100 кЕ/л указывает на сенсибилизацию организма пищевыми антигенами, по мнению других, за норму принимается 300 кЕ/л.
Но выявление специфических IgE-антител к пищевым продуктам не всегда означает, что во всех этих случаях речь идет об аллергической реакции. Обнаружение специфических TgE может быть свидетельством латентной сенсибилизации, перекрестной реактивности с другими аллергенами.
Помимо вышеперечисленных методов в практической аллергологии применяют тест непрямой дегрануляции тучных клеток. Для обнаружения реагиновых циркулирующих антител используют реакцию дегрануляции базофилов. Применяется иммунотермистометрическое определение сенсибилизации организма. Метод выявления причинно-значимых аллергенов — реакция пассивной гемагглютинации с эритроцитарными диагностикумами (РПГ А) И.Б. Куваевой дает, по данным автора, расхождение выявления специфических пищевых антител не более 1%. Для диагностики реакций замедленной гиперчувствительности применяют реакцию бласттрансформации лимфоцитов и подавления миграции лейкоцитов под влиянием специфического антигена.
Эндоскопические методы исследования позволяют выявить терминальный эзофагит, недостаточность кардии, гастроэзофагальный рефлюкс, гастрит, дуоденит, сочетанное поражение желудка и двенадцатиперстной кишки — гастродуоденит, дуоденогастральный рефлюкс, проктит, ироктосигмоидит.
При гистологическом исследовании биоптатов слизистой оболочки желудка, взятой с пораженных участков у больных с пищевой аллергией, исследователи выявили при аллергическом гастрите нарушение поверхностного микрорельефа слизистой оболочки, усиление клеточной инфильтрации ее эозинофилами.
Также осуществляется гистологическое исследование биоптатов слизистой оболочки тощей кишки, выявляющее ее повреждение в виде различной степени выраженности аллергического воспаления. В тонкой кишке, особенно у детей первого года жизни, может развиться атрофия слизистой оболочки с формированием тяжелого синдрома мальабсорбции, развитием гипотрофии, рахитоподобного синдрома, полигландулярной недостаточностью.
Основными морфологическими критериями оценки состояния слизистой оболочки тонкой кишки являются следующие параметры: высота ворсинок, глубина крипт, их соотношение друг к другу, количество межэпителиальных лимфоцитов, эозинофилов, плазмоцитов, и, наконец, тучных клеток. Состояние слизистой оболочки тощей кишки во многом зависит от степени выраженности гастроинтестинальной пищевой аллергии, длительности заболевания, применения лекарственных препаратов в период исследования и от возраста пациента. Вероятно, именно с этим связано то, что одни исследователи считают, что изменения слизистой оболочки тощей кишки при гастроинтестинальной пищевой аллергии минимальны, а другие утверждают, что пищевая аллергия может быть причиной интестинального повреждения всех степеней.
Существуют противоречивые сведения о выраженности изменений тонкой кишки при гастроинтестинальной пищевой аллергии: по-разному оцениваются проявления альтерации (повреждения) слизистой оболочки, характер рельефа, состав воспалительного инфильтрата, выраженность этих проявлений у детей разного возраста.
По данным Балаболкина А.А. и Субботиной О.А., у больных пищевой аллергией достоверных изменений в высоте ворсинок и глубине крипт нет. Коэффициент соотношения ворсинок к глубине крипт равен 2,9.
В норме диффузная лимфоидная ткань иммунной системы слизистой оболочки представлена межэпителиальными лимфоцитами (МЭЛ) и лимфоцитами собственной пластинки. МЭЛ — зрелые, дифференцированные Т— клетки, которые при стимуляции через Т— клеточные рецепторы плохо пролиферируют, по производят достаточное количество различных цитокинов. Кроме того, они являются СД8+-клетками и действуют в организме как эффекторные клетки. МЭЛ могут подавить колонизацию патогенных микроорганизмов. Они имеют амебообразные отростки (псевдоподии), совершают маятникообразные движения и сообщают информацию об антигенах химуса другим лимфоцитам. При гастроинтестинальной пищевой аллергии, по данным ряда авторов, количество МЭЛ составляет в среднем 15,7 на 100 эпителиоцитов. Содержание плазмоцитов в слизистой оболочке тощей кишки существенно не отличается от здоровых детей и составляет 7,3 — 6,6 (объемные доли в процентах). Количество лимфоцитов составляет 3,3 (объемные доли в процентах).
По-разному оценивается содержание эозинофилов в составе клеточного инфильтрата. Эозинофилы и тучные клетки играют важную роль в элиминации антигенов. Наличие большого количества эозинофилов интерпретируется как безусловное свидетельство аллергического заболевания при исчезновении симптомов, связанных с элиминацией аллергена и появление их при антигенной нагрузке. Эозинофильное воспаление слизистой оболочки чаще всего связывают с эозинофильной гастроэнтеропатией, которая, как правило, не отвечает на элиминацию пищевых антигенов.
По данным тех же авторов, количество эозинофилов в собственной пластинке слизистой оболочки тощей кишки у детей с гастроинтестинальной пищевой аллергией существенно не отличается от здоровых детей и составляет 1,6 объемных долей в процентах.
Рядом авторов сделана попытка морфологической оценки выраженности проявлений аллергии по количеству тучных клеток и наличию их дегранулированных форм в составе клеточного инфильтрата, интенсивности лимфо-плазмоцитарного инфильтрата.
Количество тучных клеток у детей с гастроинтестинальной пищевой аллергией, по данным Баранова А.А. (2002), достоверно выше, чем у здоровых детей и составляет 463 на 1 мм 2 . Причем увеличение общего количества тучных клеток сопровождается значительным увеличением дегранулированных форм: 187 — 329 на 1 мм 2 .
Субботиной О.А. с соавт. (2005) предложено определение коэффициента дегрануляции тучных клеток — соотношение количества дегранулированных форм к недегранулированным. Она считает, что при воздействии антигена на слизистую оболочку тощей кишки коэффициент дегрануляции возрастает и составляет 2,4 — 2,9.