Аллергия (Н. Ю. Онойко, 2013)
Вниманию массового читателя предлагается книга по одной из актуальнейших проблем современности – аллергии. Пожалуй, не найдется ни одного человека, который бы не слышал это странное слово. А что оно значит? Это болезнь или нормальное проявление организма? Почему и у кого возникает аллергия? Можно ли ее вылечить? Как жить дальше человеку, у которого выявили аллергию? На все эти вопросы и многие другие отвечает автор этой книги. Читатель узнает о причинах развития и обострения аллергий, самых различных методах лечения и профилактики данного состояния.
Оглавление
Приведённый ознакомительный фрагмент книги Аллергия (Н. Ю. Онойко, 2013) предоставлен нашим книжным партнёром — компанией ЛитРес.
Типы аллергических реакций
В зависимости от времени возникновения все аллергические реакции можно разделить на 2 большие группы: если аллергические реакции между аллергеном и тканями организма возникают сразу же, тогда они называются реакциями немедленного типа, а если через несколько часов или даже суток – тогда это аллергические реакции замедленного типа. По механизму возникновения выделяют 4 основных типа аллергических реакций.
I тип аллергических реакций
К первому типу относятся аллергические реакции (гиперчувствительность) немедленного типа. Их называют атопическими. Аллергические реакции немедленного типа являются самыми распространенными иммунологическими заболеваниями. Они поражают приблизительно 15% населения. У больных с этими нарушениями отмечаются нарушения иммунного ответа, называемые атопическими. К атопическим нарушениям относятся бронхиальная астма, аллергический ринит и конъюнктивит, атопический дерматит, аллергическая крапивница, отек Квинке, анафилактический шок и некоторые случаи аллергического поражения желудочно-кишечного тракта. Механизм развития атопического состояния до конца не изучен. Многочисленные попытки ученых выяснить причины его возникновения позволили выявить ряд характерных черт, по которым некоторые лица с атопическими состояниями отличаются от остальной части населения. Наиболее характерной чертой таких людей является нарушенный иммунный ответ. В результате воздействия аллергена на организм, происходящего через слизистые оболочки, синтезируется необычайно высокое количество специфических аллергических антител – реагинов, иммуноглобулинов Е. У людей, страдающих аллергией, понижено содержание другой важной группы антител – иммуноглобулинов А, которые являются «защитниками» слизистых оболочек. Их дефицит открывает доступ к поверхности слизистых оболочек большому числу антигенов, что в конечном итоге провоцирует развитие аллергических реакций.
У таких больных наряду с атопией отмечается и наличие дисфункции вегетативной нервной системы. Особенно это касается людей, страдающих бронхиальной астмой и атопическим дерматитом. Отмечается повышенная проницаемость слизистых оболочек. В результате фиксирования на клетках с биологически активными веществами так называемых реагинов увеличивается процесс повреждения этих клеток, а также выброс в кровоток биологически активных веществ. В свою очередь, биологически активные вещества (БАВ) при помощи специальных химических механизмов повреждают уже конкретные органы и ткани. Так называемыми «шоковыми» органами при реагиновом типе взаимодействия являются в первую очередь органы дыхания, кишечник, конъюнктива глаз. БАВ реагиновых реакций являются гистамин, серотонин и ряд других веществ.
Реагиновый механизм аллергических реакций в процессе эволюции вырабатывался как механизм противопаразитарной защиты. Установлена его эффективность при различных видах гельминтозов (болезнях, вызываемых паразитическими червями). От выраженности повреждающего действия медиаторов аллергии зависит, перейдет ли эта иммунная реакция в разряд аллергических или нет. Это определяется целым рядом «сиюминутных» индивидуальных условий: количеством и соотношением медиаторов, способностью организма нейтрализовать их эффект и т. д.
При реагиновом типе аллергии отмечается резкое повышение проницаемости микроциркуляторного русла. При этом жидкость выходит из сосудов, в результате чего развиваются отек и воспаление, местное или распространенное. Увеличивается количество отделяемого слизистых оболочек, развивается бронхоспазм. Все это находит свое отражение в клинической симптоматике.
Таким образом, развитие гиперчувствительности немедленного типа начинается с синтеза иммуноглобулинов Е (белки, обладающие активностью антител). Стимулом для продуцирования реагиновых антител является воздействие аллергена через слизистую оболочку. Иммуноглобулин Е, синтезируемый в ответ на иммунизацию через слизистые оболочки, быстро фиксируется на поверхности тучных клеток и базофилов, расположенных главным образом в слизистых оболочках. При повторном воздействии антигена происходит соединение фиксированного на поверхностях тучных клеток иммуноглобулина Е с антигеном. Результатом же этого процесса является разрушение тучных клеток и базофилов и высвобождение биологически активных веществ, которые, повреждая ткани и органы, вызывают воспаление.
II тип аллергических реакций
Второй тип аллергических реакций называется цитотоксическими иммунными реакциями. Данный тип аллергии характеризуется соединениями сначала аллергена с клетками, а затем антител с системой аллерген – клетка. При таком тройном соединении и происходит повреждение клеток. Однако в этом процессе принимает участие еще один компонент – система так называемого комплемента. В этих реакциях участвуют уже другие антитела – иммуноглобулины G, M, иммуноглобулины Е. Механизм повреждения органов и тканей идет не за счет выброса БАВ, а за счет повреждающего действия вышеназванного комплемента. Такой тип реакции называется цитотоксическим. Комплекс «аллерген – клетка» может быть либо циркулирующим в организме, либо «фиксированным». Аллергические заболевания, имеющие второй тип реакции, – это так называемая гемолитическая анемия, иммунная тромбоцитопения, легочно-почечный наследственный синдром (синдром Гудпасчера), пузырчатка, различные другие виды лекарственной аллергии.
III тип аллергических реакций
Третий тип аллергических реакций – иммунокомплексный, его еще называют «болезнью иммунных комплексов». Главное их отличие в том, что антиген не связан с клеткой, а циркулирует в крови в свободном состоянии, не прикрепляясь к компонентам тканей. Там же он соединяется с антителами, чаще классов G и M, образуя комплексы «антиген – антитело». Эти комплексы при участии системы комплемента откладываются на клетках органов и тканей, повреждая их. Из поврежденных клеток высвобождаются медиаторы воспаления и вызывают внутрисосудистое аллергическое воспаление с изменениями в окружающих тканях. Вышеназванные комплексы наиболее часто откладываются в почках, суставах и коже. Примерами заболеваний, вызванных реакциями третьего типа, являются диффузный гломерулонефрит, системная красная волчанка, сывороточная болезнь, эссенциальная смешанная криоглобулинемия и предгепатогенный синдром, проявляющийся признаками артрита и крапивницы и развивающийся при инфицировании вирусом гепатита В. В развитии болезней иммунных комплексов огромную роль играет повышенная сосудистая проницаемость, которая может усугубляться из-за развития реакции гиперчувствительности немедленного типа. Эта реакция протекает обычно с высвобождением содержимого тучных клеток и базофилов.
IV тип аллергических реакций
В реакциях четвертого типа не участвуют антитела. Они развиваются в результате взаимодействия лимфоцитов и антигенов. Эти реакции называются реакциями замедленного типа. Их развитие происходит через 24—48 ч после поступления в организм аллергена. В этих реакциях роль антител берут на себя сенсибилизированные поступлением аллергена лимфоциты. Благодаря особым свойствам своих мембран эти лимфоциты соединяются с аллергенами. При этом образуются и выделяются медиаторы, так называемые лимфокины, которые оказывают повреждающее действие. Вокруг места поступления аллергена скапливаются лимфоциты и другие клетки иммунной системы. Затем наступает некроз (омертвение ткани под влиянием нарушения кровообращения) и замещающее развитие соединительной ткани. Такой тип реакций лежит в основе развития некоторых инфекционно-аллергических заболеваний, например контактного дерматита, нейродермита, некоторых форм энцефалитов. Огромную роль он играет в развитии таких заболеваний, как туберкулез, проказа, сифилис, в развитии реакции отторжения трансплантата, в возникновении опухолей. Нередко у больных могут комбинироваться сразу несколько типов аллергических реакций. Некоторые ученые выделяют пятый тип аллергических реакций – смешанный. Так, например, при сывороточной болезни могут развиться аллергические реакции и первого (реагиновый), и второго (цитотоксический), и третьего (иммунокомплексный) типов.
По мере увеличения наших знаний об иммунных механизмах развития тканевых повреждений границы между ними (от первого до пятого типа) становятся все более расплывчатыми. В действительности большинство заболеваний вызывается активацией разных типов воспалительных реакций, которые взаимосвязаны между собой.
Стадии аллергических реакций
Все аллергические реакции в своем развитии проходят определенные стадии. Как известно, попадая в организм, аллерген вызывает сенсибилизацию, т. е. иммунологически повышенную чувствительность к аллергену. Понятие же аллергии включает в себя не только повышение чувствительности к какому-либо аллергену, но и реализацию этой повышенной чувствительности в виде аллергической реакции.
Вначале повышается чувствительность к антигену и только потом, если антиген остается в организме или попадает в него вновь, развивается аллергическая реакция. Этот процесс может быть разделен во времени на две составляющие части. Первая часть – подготовка, повышение чувствительности организма к антигену, или, иначе, сенсибилизация. Вторая часть – возможность реализации этого состояния в виде аллергической реакции.
Академик А.Д. Адо выделил в развитии аллергических реакций немедленного типа 3 стадии.
I. Иммунологическая стадия. Она охватывает все изменения в иммунной системе, возникающие с момента поступления аллергена в организм: образование антител и (или) сенсибилизированных лимфоцитов и соединение их с повторно поступившим в организм аллергеном.
II. Патохимическая стадия, или стадия образования медиаторов. Ее суть заключается в образовании биологически активных веществ. Стимулом к их возникновению является соединение аллергена с антителами или сенсибилизированными лимфоцитами в конце иммунологической стадии.
III. Патофизиологическая стадия, или стадия клинических проявлений. Она характеризуется патогенным действием образовавшихся медиаторов на клетки, органы и ткани организма. Каждое из биологически активных веществ обладает способностью вызывать в организме ряд изменений: расширять капилляры, снижать артериальное давление, вызывать спазм гладких мышц (например, бронхов), нарушать проницаемость капилляров. В результате развивается нарушение деятельности того органа, в котором произошла встреча поступившего аллергена с антителом. Эта фаза бывает видна и больному, и врачу, потому что развивается клиническая картина аллергического заболевания. Зависит она от того, каким путем и в какой орган поступил аллерген и где произошла аллергическая реакция, от того, каким был аллерген, а также от его количества.
Оглавление
Приведённый ознакомительный фрагмент книги Аллергия (Н. Ю. Онойко, 2013) предоставлен нашим книжным партнёром — компанией ЛитРес.
Иммунологические механизмы аллергии
Аллергическую реакцию от иммунной реакции отличает повреждение собственных тканей. Воспаление, имеющее гиперергический характер, отек, бронхоспазм, кожный зуд, цитотоксический и цитолитический эффекты, шок — все эти клинические признаки аллергической реакции являются выражением повреждения, вызываемого иммунным механизмом [Пыцкий В. И. и др., 1984]. Одной из характерных черт аллергического заболевания является продукция аллергических антител. При изучении аллергических заболеваний (полинозы, «атопические» болезни, иммуногематологические заболевания и др.) обнаружено несколько функционально отличимых аллергических антител. Взаимоотношение различных видов аллергических антител по А. Д. Адо (1970) представлено на схеме 1:
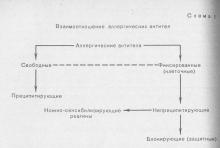
Согласно классификации А. Д. Адо, аллергические антитела делятся на две группы: антитела крови и других биологических жидкостей (гуморальные антитела) и антитела тканевые (фиксированные, «сесильные», клеточные). Аллергические антитела, как и иммунные, относятся к иммуноглобулинам. Они обладают свойством специфически соединяться с аллергенами, вызвавшими их образование или имеющими общие с ними детерминантные группы [Адо А. Д., 1970]. Различают пять типов иммуноглобулинов, отличающихся по физико-химическим свойствам: IgG, IgA, IgM, IgD, IgE.
Аллергические антитела (реагины) в основном относятся к пятому типу иммуноглобулинов — IgE, но среди них есть и реагины класса с коэффициентом седиментации около 7. Считают, что LgE синтезируются в лимфоидной ткани слизистых оболочек и лимфатических узлах, в связи с чем шоковыми органами при реагиновом типе реакции являются органы дыхания, кишечник, конъюнктива. Реагиновый тип реакции лежит в основе атопических заболеваний (атопический дерматит, поллиноз, бронхиальная астма и др.). Реагины, или кожно-сенсибилизирующие антитела, обнаруживаются в сыворотке крови больных с немедленным типом гиперчувствительности и обладают способностью сенсибилизировать кожу, а также слизистую оболочку носа, глаз, дыхательного тракта, что определяется с помощью аллергологических тестов.
Появление блокирующих антител, определяемых в РПГА, связано с фактором защиты от повреждающего действия аллергена. Однако роль блокирующих аллергических антител до конца не изучена. Преципитирующие аллергические антитела участвуют в иммунокомплексной патологии, комплементсвязывающие — в аллергических реакциях различного типа (туберкулиновая, анафилактическая, при поллинозах, экземе).
Как правило, в аллергический ответ вовлекаются не только В-, но и эффекторные Т-лимфоциты. Преимущественное развитие реакции в том или ином направлении в значительной степени определяется дозой, химической структурой и физико-химическим состоянием антигена. В результате влияния аллергена и межклеточных взаимодействий происходит активация лимфоцитов, которая сопровождается резкими биохимическими изменениями. Раньше всего они регистрируются в клеточной мембране: повышается их проницаемость для многих субстанций, меняется активность циклаз, регулирующих уровень циклических нуклеотидов циклического аденозинмонофосфата (цАМФ) и циклического гуанозинмонофосфата (цГМФ). Преобладание первого определяет превалирование процесса созревания клеток, преобладание второго влечет за собой усиление деления клеток. Многочисленные биохимические изменения регистрируются также в цитоплазме, гранулах и ядре клеток. Завершается процесс активации лимфоцитов синтезом в клетках ДНК, усиливается синтез РНК и белка.
Эффекторные Т-лимфоциты (Т-киллеры) секретируют медиаторы, обусловливающие их биологический эффект (например, лимфотоксины). Существенные изменения касаются их мембран: изменяется содержание на их поверхности некоторых макромолекул, одни маркеры исчезают, другие появляются. Т-киллеры не теряют рецепторов для антигена: они необходимы им для распознания клеток-мишеней, на которые они воздействуют.
Среди клеточных механизмов цитолиза наиболее изучена цитотоксичность, обусловленная иммунными Т-киллерами. Т-клеточный цитолиз складывается из нескольких этапов: установления контакта между киллером и клеткой-мишенью (эта фаза обратима — разделение клеток предотвращает гибель клеток-мишеней), программированного лизиса (клетка-мишень выглядит жизнеспособной, но обречена на гибель) и завершения лизиса. Клетки-мишени, убитые одним из названных механизмов, устраняются затем макрофагами и другими фагоцитирующими клетками.
- От участия различных аллергических антител и Т-лимфоцитов-эффекторов зависит механизм развития аллергических заболеваний. А. Д. Адо все аллергические реакции делит на истинные, или собственно аллергические, и ложные, или псевдоаллергические (неиммунологические). Истинные, или собственно аллергические, автор подразделяет на химергические (В-зависимые) и китергические (Т-зависимые). Наибольшее распространение в аллергологии получила классификация Гелла — Кумбса, в соответствии с которой следует различать аллергические реакции:
- I типа — анафилактические, в которых принимают участие IgE- и реже IgG4-антитела;
- II типа — цитотоксические с участием IgG- и IgM-антител при адсорбции аллергена на клетках-мишенях;
- III типа (тип Артюса) — повреждение иммунным комплексом с участием IgG- и IgM-антител;
- IV типа — замедленную гиперчувствительность, реализуемую Т-лимфоцитами.
Механизм аллергической реакции замедленного типа состоит в следующем: при попадании аллергена в организм образуются сенсибилизированные лимфоциты. Это Т-популяции лимфоцитов, которые имеют встроенные в мембрану структуры, играющие роль антител и способные соединяться с антигеном. Повторно проникая в организм, аллерген соединяется с сенсибилизированным лимфоцитом, что приводит к активации и пролиферации клеток, усилению синтеза ДНК и РНК, секреции медиаторов-лимфокинов. Одни лимфокины способствуют мобилизации различных клеток, другие (с хемотаксической активностью) — активируют хемотаксис макрофагов, полиморфно-ядерных клеток к месту нахождения аллергена. Под влиянием других медиаторов они задерживаются в этом месте, усиливается их фагоцитарная активность. Кроме того, лимфокины оказывают цитотоксическое, угнетающее активность клеток действие. Прямое цитотоксическое действие на клетки-мишени могут оказывать лимфоциты-киллеры. В месте, где происходит соединение лимфоцита с аллергеном, адсорбированном клетками, происходит разрушение этих клеток с последующим фагоцитозом клеточного детрида и увеличивается проницаемость сосудов, т. е. развивается картина воспалительной реакции продуктивного типа.
Иммунологическая стадия гиперчувствительности замедленного типа характеризуется активацией тимусзависимой системы иммунитета. Сенсибилизированные лимфоциты в очаге аллергической реакции составляют 1—2%. Остальные клетки из числа несенсибилизированных, привлеченные благодаря действию лимфокинов. Патохимическая стадия IV типа аллергической реакции характеризуется выделением медиаторов — лимфокинов в результате взаимодействия Т- и В-лимфоцитов с аллергенами. Наиболее изучены следующие лимфокины:
- 1. Фактор, угнетающий миграцию макрофагов (МИФ), способствующий накоплению макрофагов в области аллергической альтерации, усиливающий их активность и фагоцитоз.
- 2. Фактор, стимулирующий образование эндогенных пирогенов.
- 3. Митогенные факторы: лимфоцитарный митогенный фактор (ЛМФ), интерлейкин 1 макрофагального происхождения и интерлейкин 2, выделяемый Т-хелперами.
- 4. Хемотаксический фактор, приводящий к хемотаксису соответствующих лейкоцитов (макрофаги, нейтро-фильные, базофильные и эозинофильные гранулоциты).
- 5. Лимфотоксины, вызывающие повреждение или разрушение различных клеток-мишеней.
- 6. Кожно-реактивный фактор, от которого зависит выраженность воспаления. Снижение выделения кожно-реактивного фактора лимфоцитами крови говорит об угнетении клеточного иммунитета.
- 7. Фактор переноса, передающий «иммунологическую память» о сенсибилизирующем аллергене.
В повреждающем действии, кроме медиаторов лимфоцитов и макрофагов, участвуют лизосомальные ферменты, кинины и другие системы.
Патофизиологическая стадия аллергической реакции замедленного действия характеризуется повреждающим действием сенсибилизированных лимфоцитов на клетку-мишень. Цитотоксическое действие Т-лимфоцитов возможно через лимфотоксин, опосредованно, а также вследствие выделения лизосомальных ферментов в процессе фагоцитоза.
Медиаторы патохимической стадии аллергической реакции IV типа формируют воспаление, которое является, с одной стороны, защитным фактором, с другой — фактором повреждения, нарушения функции того органа, где оно развивается.
Механизмы формирования аллергических реакций
В основе аллергии лежит сенсибилизация (иммунизация) — процесс приобретения организмом повышенной чувствительности к тому или иному аллергену. Иными словами, сенсибилизация — это процесс выработки аллергенспецифических антител или лимфоцитов. Сама по себе сенсибилизация заболевания (клинических проявлений) не вызывает, лишь повторный контакт с тем же аллергеном может привести к повреждающему эффекту.
А.Д. Адо в своей монографии «Общая аллергология» (1978) выделил три стадии развития аллергических реакций.
1. Иммуннологическая стадия. Длится от момента первичного контакта иммунной системы с аллергеном до развития сенсибилизации организма и заключается в образовании в организме аллергических антител (или сенсибилизированных лимфоцитов) и их накоплении. В результате организм становится повышенно чувствительным к специфическому аллергену. При повторном попадании в организм специфического аллергена происходит его комплексирование с антителами (с образованием комплекса антиген — антитело) или сенсибилизированными лимфоцитами (с образованием комплекса антиген — сенсибилизированный лимфоцит), которые и обусловливают следующую стадию аллергической реакции.
- 2. Патохимическая стадия. Развивается при повторном контакте иммунной системы со специфическим аллергеном и характеризуется высвобождением готовых и образованием новых биологически активных веществ (медиаторов аллергии) в результате сложных биохимических процессов, запускаемых комплексами антиген — антитело или антиген — сенсибилизированный лимфоцит.
- 3. Патофизиологическая стадия(стадия клинических проявлений). Представляет собой ответную реакцию клеток, органов и тканей организма на образовавшиеся на предыдущей стадии медиаторы и характеризуется нарушением функционирования клеток и тканей организма вплоть до их повреждения под влиянием биологически активных веществ, выделенных иммунной системой во время патохимической стадии.
Клиническая стадия завершает патофизиологическую и является ее клиническим проявлением.
Согласно классификации P.Gell и R.Coombs (1963), выделяют четыре типа реакций (3 первых типа — реакции гиперчувствительности немедленного типа (ГНТ), 4-й — реакции гиперчувствительности замедленного типа (ГЗТ)):
I тип реакций (ГНТ) — анафилактические (реагиновые) (рис. 11.30). На иммунологической стадии первичное попадание аллергена в организм через кооперацию дендритных клеток,
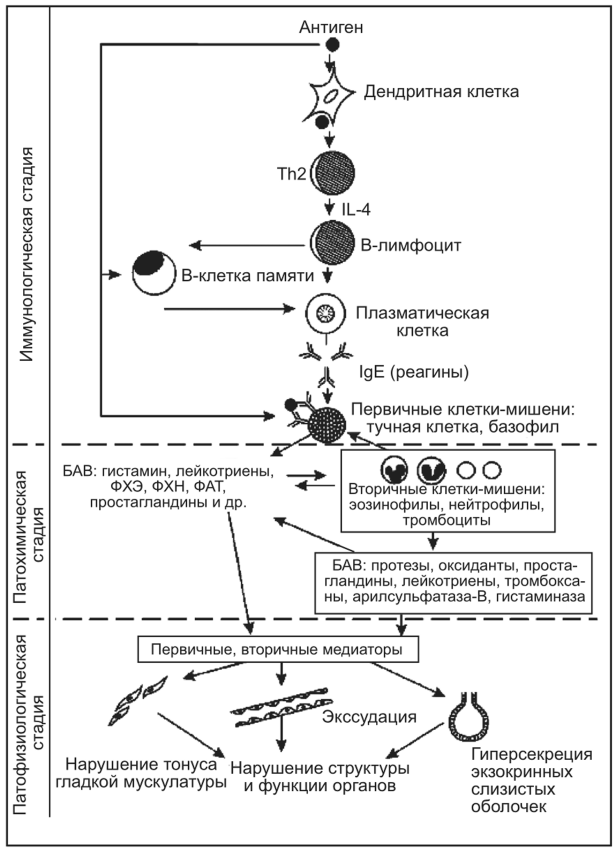
Рис. 11.30. Патогенез аллергических реакций I типа
Т- и В-лимфоцитов запускает сложные механизмы синтеза IgE, фиксирующихся на клетках-мишенях. Повторный контакт организма с этим аллергеном приводит к образованию комплекса антиген — антитело, связанного с поверхностью клетки-мишени посредством молекул IgE. При этом условием, достаточным для активации и дегрануляции клеток-мишеней, является связывание аллергена по крайней мере с двумя соседними молекулами IgE.
Далее начинается патохимическая стадия реакций. В этой стадии основную роль играют тучные клетки и базофилы крови, т.е. клетки-мишени первого порядка. Тучные клетки (тканевые базофи- лы) — это клетки соединительной ткани. Они обнаруживаются преимущественно в коже, дыхательных путях, по ходу кровеносных сосудов и нервных волокон. Гранулы тучных клеток и базофилов крови содержат медиаторы: гистамин, гепарин, фактор хемотаксиса эозинофилов, фактор хемотаксиса нейтрофилов и др. Образование комплекса антиген — антитело, фиксированного на поверхности тучной клетки (или базофила крови), приводит к стягиванию белков-рецепторов для IgE, клетка активируется и секретирует медиаторы.
На патофизиологической стадии в результате действия медиаторов повышается проницаемость сосудов микроциркуляторного русла, что сопровождается развитием отека и серозного воспаления. При локализации процесса на слизистых оболочках возникает гиперсекреция. В органах дыхания развивается бронхоспазм, который наряду с отеком стенок бронхиол и гиперсекрецией мокроты обусловливает резкое затруднение дыхания. Все эти эффекты клинически проявляются в виде ринита, конъюнктивита, крапивницы (гиперемия и волдыри), кожного зуда, местного отека, диареи, приступов бронхиальной астмы и пр.
II тип реакций (ГНТ) — цитотоксические (рис. 11.31). Причиной цитотоксических реакций является возникновение в организме клеток с измененными компонентами цитоплазматической мембраны. Иммунное реагирование цитотоксического типа играет важную роль в иммунном ответе, когда в качестве антигена выступают микробы, простейшие, опухолевые или отработавшие свой срок клетки организма. При некоторых условиях собственные нормальные клетки организма в результате повреждающего воздействия приобретают аутоантигенность.
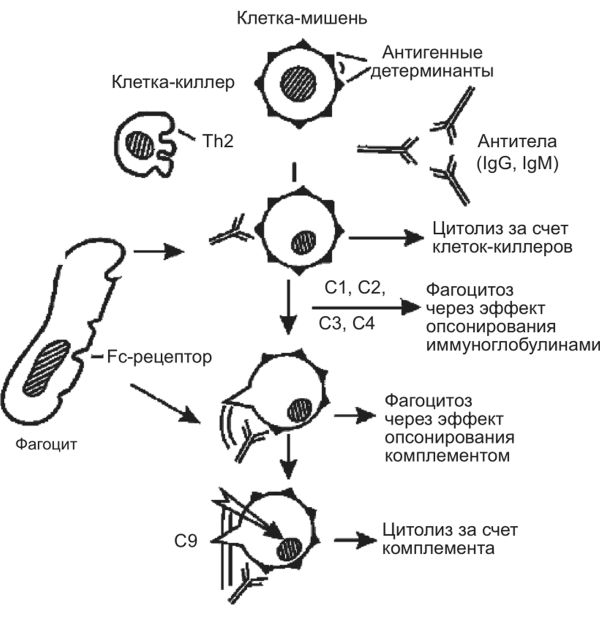
Рис. 11.31. Патогенез аллергических реакций II типа
На иммунологической стадии в ответ на появление аутоаллергенов начинается выработка аутоантител IgG- и IgM-классов. Они обладают способностью фиксировать комплемент и вызывать его активацию.
На патохимической стадии подобных реакций появляются иные медиаторы, чем в реакциях реагинового типа. Выделяют три типа механизмов ее реализации:
- 1) комплементзависимый цитолиз (комплексы антиген — антитело, фиксированные на поверхности измененной клетки, присоединяют и активируют комплемент по классическому пути);
- 2) фагоцитоз (активированные фагоциты поглощают клетки-мишени и разрушают их с помощью лизосомальных ферментов);
- 3) антителозависимая клеточная цитотоксичность (реализуется путем присоединения клетки- киллера к IgG и IgM, покрывающим измененные клетки-мишени с последующим их лизисом).
На патофизиологической стадии конечным звеном комплемент- и антителозависимой цитотоксичности является повреждение и гибель клеток с последующим удалением их путем фагоцитоза. Клетка-мишень — совершенно пассивный партнер в акте лизиса, и ее роль заключается лишь в экспозиции антигена. После контакта с эффекторной клеткой клетка-мишень гибнет, а эффекторная клетка выживает и может взаимодействовать с другими мишенями.
Цитотоксический механизм включается также при попадании в организм гомологичных антигенов, например при переливании крови в виде аллергических гемотрансфузионных реакций (на многократное переливание крови), при гемолитической болезни новорожденных.
III тип реакций (/7/7) — иммунокомплексные (рис. 11.32). Повреждения при гиперчувствительности этого типа вызываются иммунными комплексами антиген — антитело. Вследствие постоянного контакта человека с какими-либо антигенами в его организме постоянно происходят иммунные реакции с образованием комплексов антиген — антитело. Эти реакции являются выражением защитной функции иммунитета и не сопровождаются повреждением. Однако при определенных условиях подобные иммунные комплексы могут вызывать повреждение и развитие заболевания. Причиной иммунокомплексных заболеваний являются: лекарственные средства (пенициллин, сульфаниламиды и др.), антитоксические сыворотки, гомологичные у-глобулины, пищевые продукты (молоко, яичные белки и пр.), ингаляционные аллергены (домашняя пыль, грибы и т.п.), бактериальные и вирусные антигены, антигены мембран, ДНК клеток организма и другие факторы. Важно, что антиген имеет растворимую форму.
На иммунологической стадии в ответ на появление аллергена или антигена начинается синтез IgG и IgM. При соединении антител с антигенами образуются иммунные комплексы. Они могут образовываться местно, в тканях либо в кровотоке, что в значительной мере определяется путями поступления или местом образования антигенов (аллергенов). При образовании патогенных иммунных комплексов развивается воспаление различной локализации. Решающую роль для циркулирующих в крови иммунных комплексов играют проницаемость сосудов и наличие определенных рецепторов в тканях. При этом аллергическая реакция может быть общей (например, сывороточная болезнь) либо протекать с вовлечением в патологический процесс отдельных органов и тканей: кожи (псориаз), сосудов (геморрагический васкулит), почек (волчаночный нефрит), легких (фиброзирующий альвеолит) и др.
На патохимической стадии под влиянием иммунных комплексов и в процессе их удаления образуется ряд медиаторов, основная роль которых заключается в обеспечении условий, способствующих фагоцитозу комплекса и его перевариванию. Однако при определенных условиях образование медиаторов (комплемент, лизосомальные ферменты, гистамин, кинины и др.) может оказаться чрезмерным, и тогда они оказывают повреждающее действие.
На патофизиологической стадии в результате появления медиаторов развиваются воспаление с альтерацией, экссудацией и пролиферацией, васкулиты, приводящие к появлению узловатой эритемы, узелкового периартериита. Могут возникать цитопении (например, гранулоцитопения). Вследствие активации фактора Хагемана и (или) тромбоцитов иногда происходит внутрисосудистое свертывание крови. Аллергические реакции III типа являются ведущими в развитии сывороточной болезни, экзогенных аллергических альвеолитов, некоторых случаев лекарственной и пищевой аллергии, аутоиммунных заболеваний (системная красная волчанка и др.).
IV тип реакции (ГЗТ) — клеточные. Антигены, индуцирующие ГЗТ, могут иметь различное происхождение. Вещества, вызывающие ГЗТ, отличаются низкой молекулярной массой и слабыми иммуногенными свойствами. Поэтому они не способны в достаточной мере стимулировать антителообразование. Иммунологическая реакция при ГЗТ обладает рядом отличительных особенностей. Иммунный ответ направлен не только к гаптену, как это имеет место при реакциях немедленного типа, но и к белку-носите-
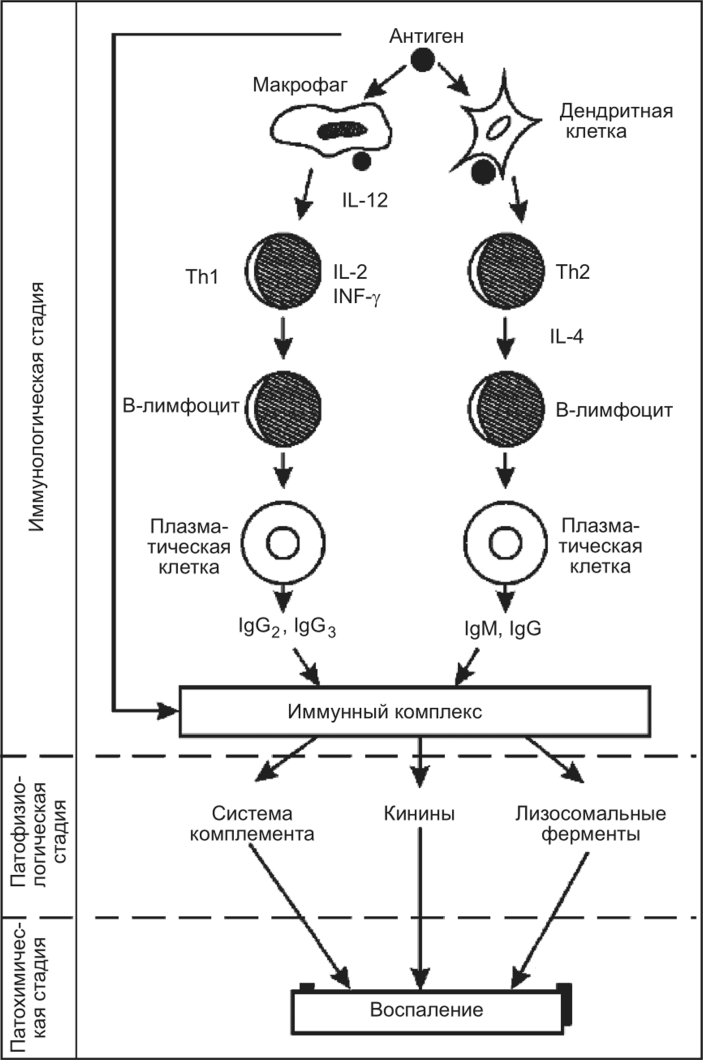
Рис. 11.32. Патогенез аллергических реакций III типа
лю, причем специфичность в отношении антигена при ГЗТ выражена гораздо сильнее, чем при реакциях немедленного типа.
Продукты биодеградации стоматологических материалов (гаптены), взаимодействуя с молекулами- носителями (белки, углеводы, нуклеиновые кислоты и др.), превращаются в комплексные аллергены.
На иммунологической стадии (рис. 11.33) образовавшиеся комплексные антигены захватываются антигеи-презеитирующими клетками (АПК), или клетками Лаигергаиса, удельный вес которых в слизистой оболочке полости рта составляет от 2 до 15 % клеточного состава. В результате внутриклеточной переработки комплексных антигенов пептиды, фиксирующие гаптен, связываются с молекулами распознавания II класса (HLA-II). Образовавшийся комплекс экспонируется на мембране АПК для последующей презентации CD4 Т-лимфоцитам. Презентация чужеродного антигена осуществляется в паракортикальных зонах (Т-клеточных) регионарных лимфатических узлов. Эти взаимодействия приво-
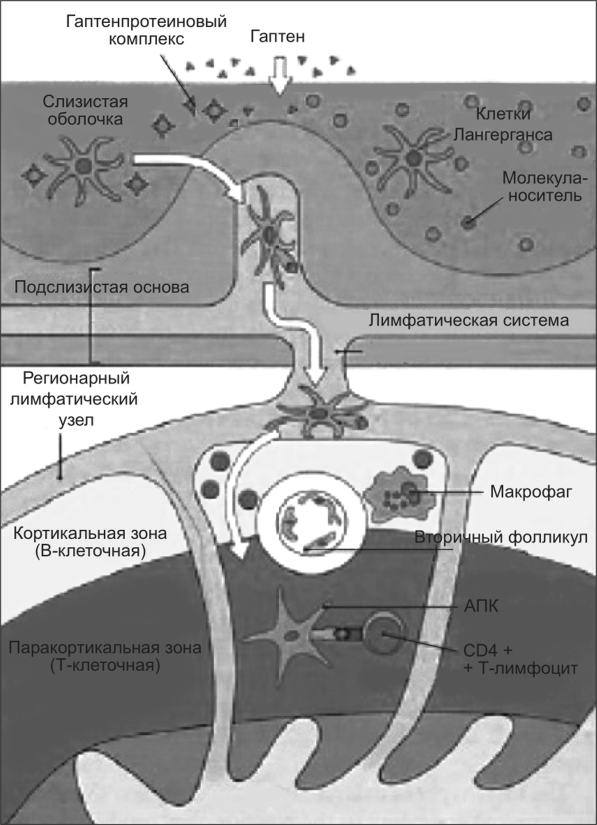
Рис. 11.33. Патогенез аллергических реакций IV типа. Иммунологическая стадия
дят к клональной пролиферации эффекторных Т-лимфоцитов (CD4 и CD8) и формированию Т-клеточной памяти, которые и ответственны за развитие аллергической реакции при повторном контакте организма с антигеном. Процесс занимает 10-14 суток, и результатом его является сенсибилизация организма.
При повторном контакте организма с гаптеном для развития клинических проявлений необходимо формирование полноценного аллергена. Комплексные аллергены захватываются клетками Лангерганса (анти- ген-презентирующие клетки). На патохимической стадии клетки Лангерганса производят процессинг антигенов и их презентацию сенсибилизированным Т-лимфоцитам, находящимся в тканях. Активированные Т-лимфоциты (CD4 и CD8) аккумулируются в тканях слизистой оболочки полости рта и продуцируют избыточное количество провоспалительных цитокинов (INF-y, IL-2, FNO-a и др.), активируя поли- и мононукле- арные фагоциты, которые высвобождают ряд ферментов, повреждающих соединительную ткань.
На патофизиологической стадии провоспалительные цитокины инициируют развитие воспаления, поддерживают его высокую активность, обусловливают повышение проницаемости сосудов и т.д. С момента формирования полноценных аллергенов до появления клинических проявлений проходит 48-72 ч. Клиническая реакция зависит от природы этиологического фактора и той ткани, где происходит патологический процесс. Это могут быть процессы, протекающие в коже, суставах, внутренних органах.
Наиболее частым механизмом иммунобиологического эффекта локальных реакций полости рта на компоненты стоматологических материалов являются аллергические реакции IV вида, протекающие обычно по типу аллергических контактных дерматитов и проявляющиеся воспалительной реакцией в зоне непосредственного контакта с аллергеном. И лишь в немногих исследованиях указывается на возможность формирования реакций I типа на ионы таких металлов, как Ni и Hg, II типа — на Аи и Hg, III типа — на Au, Ni и Hg.
Следует также отметить, что аллергические реакции на стоматологические материалы с проявлениями в полости рта отмечаются гораздо реже, чем аллергические контактные дерматиты. Возможным объяснением этого может быть наличие в полости рта достаточного количества слюны, которая элиминирует и снижает концентрацию антигенов. Уровень кератинизации поверхностных слоев слизистой оболочки полости рта гораздо ниже, чем кожных покровов, что несколько затрудняет превращение гаптенов в полноценные антигены. Более активная васкуляризация слизистой оболочки по сравнению с кожными покровами также способствует быстрой элиминации аллергенов из зоны контакта материала и слизистой оболочки.
Указанные выше факторы в некоторой мере объясняют более высокую толерантность слизистой оболочки полости рта по сравнению с кожными покровами.