Нейродермит причины
Нейродермит
Причины и виды нейродермита
Что такое нейродермит?
Нейродермит – это хроническое заболевание с нередкими обострениями. Факторами его развития выступают наследственность, ослабление иммунитета, а также психологические нарушения. Нейродермит проявляется сначала как кожный зуд на различных участках кожи, а позже, после того как человек сильно расчесал зудящие места, там появляются узелковые высыпания.
Причины нейродермита
Причины нейродермита точно не известны, но считается, что нейродермит – это разновидность аллергии. Нейродермит может возникнуть как аллергическая реакция на цитрусовые, мед, орехи, шоколад.
Также причиной возникновения нейродермита могут стать некоторые животные, шерстяные вещи, косметика. Для того, чтобы вылечить человека, врачу необходимо выяснить, вследствие чего появилась болезнь, и прекратить любое воздействие на организм вредного фактора.
Лечение нейродермита
Больному нейродермитом прописывают специальную диету, различные препараты, мази, которые должны помочь при лечении этой болезни.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl + Enter
Виды нейродермита
Нейродермит бывает ограниченный, распространенный и диффузный.
При ограниченном нейродермите зуд проявляется на некоторых участках кожи, усиливаясь к вечеру. Внешне кожное заболевание выглядит как бляшки, состоящие из небольших папул. Как правило, возникает на шее, её обратной поверхности и в области локтевых и подколенных ямок. Нейродермит чаще всего сильно ослабевает, когда наступает период полового созревания, а позже исчезает навсегда. Надо отметить, что если бляшки возникают на коже в нескольких местах, то речь идёт уже о распространенном нейродермите.
При распространенном нейродермите зуд покрывает большие участки кожи. Такой вид нейродермита обычно встречается у взрослых людей.
Диффузный нейродермит может возникнуть как в молодом, так и в зрелом возрасте. В принципе, он ничем не отличается от других видов нейродермита Основное его отличие заключается в том, что он проявляется в существенно больших по объему высыпаниях.
Информация на сайте предназначена для ознакомления и не призывает к самостоятельному лечению, консультация врача обязательна!
Нейродермит — причины, симптомы, диагностика, лечение
Нейродермит (или нейродерматоз) – кожная нейроаллергическая болезнь, которая характеризуется зудом и характерными кожными симптомами.
В медицине нейродермит делят на ограниченный и диффузный. Диффузный вид заболевания часто называют атопическим дерматитом, хотя ряд медиков считает, что атопический дерматит – всего лишь одна из разновидностей диффузного нейродермита. Мнение специалистов сходится в одном – в развитии нейродермита одну из главных ролей играет фактор наследственной предрасположенности к заболеванию.
Для нейродермита, как правило, характерно хроническое течение и постоянные рецидивы. Лечение данного заболевания осложняется необходимостью комплексного подхода.
Нейродермит — причины
Причины возникновения нейродермита изучены плохо. Считается, что болезнь может возникнуть из-за нарушений состояния нервной системы, заболеваний желудочно-кишечного тракта, в результате кожной аллергической реакции. Предрасположенность человека к нейродермиту передаётся по наследству. Только в 10% случаев нейродермит представляет собой первичное заболевание. Типичное для нейродермита раздражение кожи может вызываться аллергией, стрессовыми и конфликтными ситуациями.
Нейродермит — симптомы
Основной симптом нейродермита – папулы бледно-розового цвета, которые характеризуются зудом. Иногда папулы сливаются в сплошные очаги высыпания с последующей лихенизацией (уплотнением кожного покрова, нарушение пигментации и усиление рисунка кожи). Локализация очагов происходит на сгибательных поверхностях: колени, локти, запястья и так далее.
Изменение кожного покрова происходит также на лице, спине, груди. Больной жалуется на зуд. Из-за постоянных расчёсов образуются микротравмы, трещины, изменяется окраска поражённой кожи. Возможно присоединение разнообразных инфекций.
У больных нейродермитом наблюдается нарушение сна, гипотония, адинамия, потеря аппетита, гипогликемия, потеря аппетита, возможна также потеря веса, плаксивость и раздражительность.
Для нейродермита характерно длительное рецидивирующее течение. В случае неверной терапии возможно ухудшение состояния больного, вплоть до эритродермии.
Нейродермит — диагностика
Постановка диагноза не вызывает затруднений. Обычно он основывается на клинической картине болезни, грамотно собранном анамнезе, данных биохимических и иммунобиологических исследований, также учитывается количество эозинофилов и лимфоцитов в крови.
До настоящего момента не существует чётких биохимических и иммунологических критериев, которые позволяют прогнозировать тяжесть течения нейродермита.
Нейродермит — лечение и профилактика
1. Назначение антигистаминных препаратов (тавегил, кларитин, фенкарол, циметидин), а также гипосенсибилизирующих веществ (гемодез, тиосульфат натрия, витамины групп A, B, C).
2. Назначение седативных медикаментов (настойка валерианы, пиона, пустырника), транквилизаторов (мебикар, оксилидин, триоксазин, амизил) и нейролептиков (тиоридазин, левомепромазин).
3. Местное применение специализированных мазей и кремов.
4. Введение в кожу вокруг очагов нейродермита гидрокортизона.
5. Применение кортикостероидов.
6. Назначение физиотерапевтических процедур, таких как УФ-облучение, токи, санаторно-курортная терапия.
7. Соблюдение диеты и режима дня.
Профилактика нейродермита сводится к соблюдению рациональной диеты, которая предполагает отказ от острого, копчёного, алкогольных напитков и тому подобного. Немалую роль играет своевременная диагностика и лечение заболеваний, которые могут стать причиной возникновения нейродермита (нервные заболевания, болезни пищеварительного тракта, эндокринной системы).
Главный редактор портала: Екатерина Данилова
Электронная почта: zhenskoe-mnenie@mail.ru
Телефон редакции: +7 (965) 405 64 18
Нейродермит

Нейродермит — хроническое кожное заболевание нейроаллергической природы. Для этой патологии характерны рецидивирующее течение с периодами обострения и ремиссии, сезонность и большая распространенность среди маленьких детей.
В большинстве случаев кожный нейродермит у детей протекает под видом пищевой аллергии и устраняется самостоятельно во время полового созревания.
Возникновение нейродермита у взрослых обусловлено психосоматическими причинами: постоянными нервными перенапряжениями и стрессовыми ситуациями. Но в первую очередь развитие нейродермита зависит от наследственности, а также от ослабления иммунитета.
Главным симптомом нейродермита является ярко выраженный зуд. Сначала очаги поражения не заметны на коже и только спустя некоторое время, из-за постоянного расчесывания, становятся заметны плоские, мелкие узелковые высыпания, имеющие характерный блеск.
Причины нейродермита
Чаще всего нейродермит кожи развивается вследствие наследственной предрасположенности, если один из родителей или сразу оба страдают каким-либо видом аллергии.
Довольно часто болезнь появляется в детском возрасте вместе с экссудативным (аллергическим) диатезом.
Аллергический нейродермит может сопровождаться другими заболеваниями (бронхиальной астмой, крапивницей и др.).
Главные причины нейродермита:
- нарушения в функционировании вегетативной и центральной нервной системы;
- заболевания желудочно-кишечного тракта;
- интоксикация организма;
- нейрососудистые изменения;
- снижение иммунитета;
- вредные условия труда;
- неправильное питание;
- нарушение режима сна и бодрствования;
- длительное физическое и умственное напряжение;
- стресс, депрессия;
- постоянный контакт с аллергенами:
- шерсть животных;
- домашняя пыль;
- перьевые наполнители;
- пыльца растений;
- лекарственные препараты;
- продукты питания;
- косметические средства и бытовая химия.
Фото: характерные проявления нейродермита
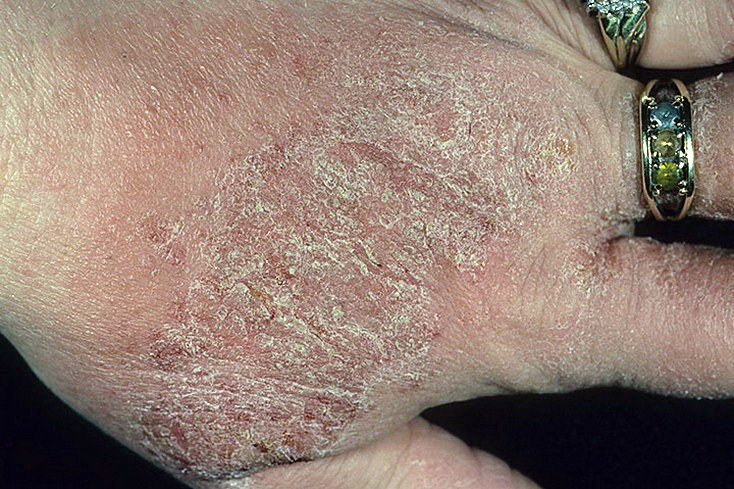
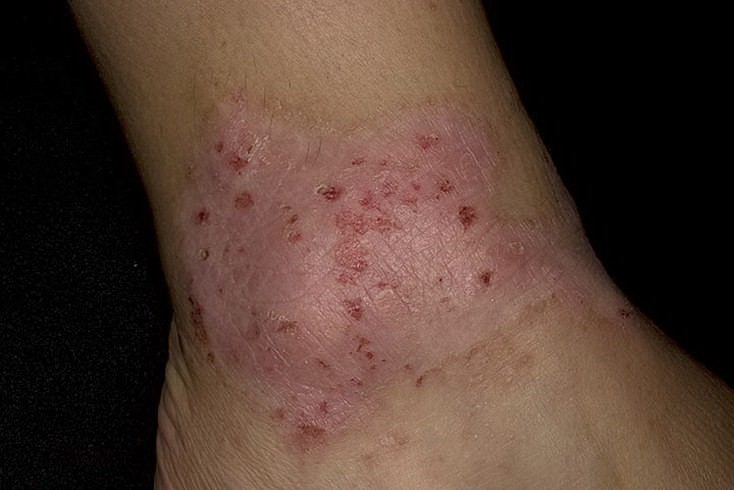
Чтобы вовремя заметить нейродермит и суметь предотвратить его развитие, каждому человеку стоит знать симптомы заболевания.
Одним из самых заметных клинических проявлений является сильный зуд, появляющийся задолго до образования высыпаний, и заставляющий больных постоянно расчесывать пораженную область. Вследствие этого к нейродермиту часто присоединяется пиодермия – инфекционное гнойное поражение кожи
Со временем могут быть заметны мелкие узелки, имеющие характерный блеск. В первые дни цвет узелков похож на цвет здоровой кожи, но со временем он изменяется на розовато-коричневый. Позже узелки разрастаются, и после сливания образуют один очаг, густо покрытый чешуйками и корками. Очаг не имеет четких границ.
Кожа, пораженная нейродермитом, сначала приобретает синеватый, а позже – красноватый оттенок. На местах старых очагов остаются обесцвеченные участки кожи. Чаще всего очаги болезни можно наблюдать в промежности, паху, межягодичной складке, а также на подколенных сгибах, шее, мошонке и половых губах.
В зависимости от месторасположения и характера высыпаний выделяют несколько форм нейродермита:
- Диффузный нейродермит – самая часто встречающаяся форма заболевания, при которой сыпь располагается на коже шеи, лица, локтей, рук, ногах, подколенных впадинах;
- Ограниченный нейродермит характеризуется локализованными высыпаниями, не распространяющимися за границы очага;
- Атопический нейродермит охватывает обширные участки кожи;
- Псориазиформный – по клинике похож на псориаз: происходит поражение кожи лица и головы с образованием на поверхности дермы маленьких чешуек и выпадением волос;
- Линейный нейродермит проявляется высыпаниями в локтевых и коленных сгибах;
- Гипертрофический – очаг поражения локализуется в паховой области;
- Фолликулярный нейродерматит развивается только на волосистых участках тела.
Симптомы нейродермита сходны с проявлениями таких заболеваний, как
Несмотря на схожесть симптомов, все эти заболевания имеют разную причину происхождения и способы лечения.
Лечение нейродермита
Лечение нейродермита является очень сложным и ответственным делом. Даже небольшое несоблюдение схемы лечения может привести к довольно неприятным последствиям.
Терапия острого или хронического нейродермита заключается в применении:
- антигистаминных препаратов;
- препаратов, восстанавливающих нормальные функции центральной нервной системы;
- витаминов группы В, А, Е, Р;
- ферментных препаратов (при нарушениях работы желудочно-кишечного тракта);
- местного лечения (мази, крема);
- диетпитания;
- физиотерапевтических методов лечения.
Также не стоит носить излишне теплую и синтетическую одежду, так как это приводит к лишнему выделению пота, способного раздражать очаги заболевания. Желательно избегать стрессовых ситуаций, восстановить и соблюдать правильный режим сна и бодроствования, выявить и ограничить контакты с аллергенами.
Диета при нейродермите
Очень важным в период терапии является полное соблюдение диеты. Больному нужно есть больше продуктов молочного и растительного происхождения и продуктов безопасных, т. е. свободных от консервантов, красителей, ароматизаторов и других пищевых добавок. И в то же время полностью исключить из рациона острую и соленую пищу, шоколад, кофе и цитрусовые фрукты.
Лечение нейродермита мазями
Наиболее результативным методом лечения нейродермита, позволяющего остановить развитие очагов болезни, являются местные кортикостероидные препараты – мази, кремы и лосьоны.
При использовании слабых или умеренно сильных местных кортикостероидов побочных действий не наблюдается. Использовать мощные мази от нейродермита следует периодами и со значительными перерывами. На таких местах, как локти, колени и лицо мазь следует наносить самым тонким слоем, так как в этих местах кожа особенно тонка и всасывание идет усиленно. Наносить мазь и крем нельзя больше двух раз за день.
Применение других лекарственных средств
В периоды обострений нейродермита можно применять антигистаминные препараты (Зиртек, Супрастин, Кларитин, Тавегил, Лоратадин). Успокаивающие и иммуномодулирующие препараты могут применяться как во время обострений, так и для профилактики.
Дерматологи утверждают, что неплохой эффект дают также морские ванны, массаж и облучение терапевтическим лазером.
Использование народных средств
Лечение нейродермита народными средствами заключается в использовании разных кремов и мазей, в состав которых входят целебные растения и травы. Также довольно часто используют отвары, лосьоны и настойки.
Специалисты по народной медицине предлагают использовать десятки самых разных трав и растений. Прекрасно помогает донник, душица, хвощ, тысячелистник и ромашка. Тысячелистник входит в состав отвара, используемого для примочек и компрессов. Этот отвар также можно использовать при простом умывании. Это оказывает на кожу противовоспалительное действие.
Излечить нейродермит довольно сложно. Чаще всего проходят целые месяцы, перед тем, как его проявления начинают исчезать.
Диагноз по симптомам
Узнайте ваши вероятные болезни и к какому доктору следует идти.
Нейродермит
Общая характеристика заболевания
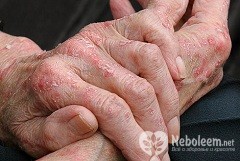 Нейродермит является заболеванием кожи неврогенно-аллергического типа. Впервые сам термин был применен в 1891 году, тогда под болезнью подразумевались расчесы поверхности кожи вследствие первичного зуда. Это заболевание занимает значительное место среди населения по заболеваемости болезнями кожи, и составляет примерно 40%. Нейродермит на руках чаще всего встречается у детей, и с наступлением полового созревания нередко исчезает сам по себе (при отсутствии других заболеваний).
Нейродермит является заболеванием кожи неврогенно-аллергического типа. Впервые сам термин был применен в 1891 году, тогда под болезнью подразумевались расчесы поверхности кожи вследствие первичного зуда. Это заболевание занимает значительное место среди населения по заболеваемости болезнями кожи, и составляет примерно 40%. Нейродермит на руках чаще всего встречается у детей, и с наступлением полового созревания нередко исчезает сам по себе (при отсутствии других заболеваний).
Так как наиболее подвержены этому недугу дети, родителям следует тщательно наблюдать за кожей ребенка, и при появлении первых признаков начинать срочное лечение, потому что последствия могут быть совсем неблагоприятными. Высока вероятность возникновения уплотнений, изменения рельефа кожи, а также инфекционных заболеваний серьезных видов. Основными профилактическими мерами нейродермита для взрослых является «соблюдение» психологической и правильной профессиональной гигиены, для детей – режима грудного вскармливания и общей гигиены.
Причины нейродермита
Существует множество причин этого заболевания. К основным из них относятся:
- Генетическая предрасположенность (например, если родители страдали какими-либо аллергическими болезнями, скорее всего это станет причиной нейродермита у ребенка);
- Негативные эмоции;
- Долговременное умственное и физическое напряжение;
- Профессиональные нагрузки (в частности, вредные факторы воздействия на производстве или предприятии);
- Неправильный режим дня;
- Болезни пищеварительной системы;
- Неправильное питание;
- Интоксикация организма.
Также причинами нейродермита считаются внешние факторы среды, которые вызывают реакцию аллергенного характера:
- Шерсть домашних питомцев;
- Корм аквариумных рыбок (сухие смеси);
- Перьевой наполнитель матрасов, подушек, одеял;
- Некоторые косметические и парфюмерные средства;
- Пыльца цветов;
- Продукты питания (орехи, цитрусовые, мед и т.д., а также красители и консерванты в пище);
- Лекарственные средства.
Выявив индивидуальную причину нейродермита, следует приступать к немедленному лечению. Однако устранение источника заболевания – недостаточно, и при острых формах следует обратиться к дерматологу для полной диагностики и назначения курса лечения.
Виды нейродермита
 Разделение на виды данного кожного заболевания обусловлено степенью распространенности по кожному покрову человека. Итак, нейродермит бывает нескольких видов, а именно:
Разделение на виды данного кожного заболевания обусловлено степенью распространенности по кожному покрову человека. Итак, нейродермит бывает нескольких видов, а именно:
- Ограниченный, представленный лишь на некоторых участках кожи;
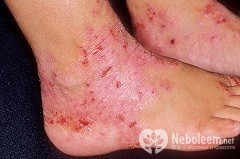
- Диффузный, очагами проявления которого являются шея, лицо, локтевые суставы, подколенные впадины, наиболее распространен нейродермит на руках;
- Гипертрофический с опухолевидным проявлением в паховой зоне;
- Линейный, при котором появляются зудящие полоски на местах сгиба конечностей;
- Псориазиформный – нейродермит на шее и голове, при котором появляются уплотненные красные очаги, покрытые мелкими чешуйками;
- Фолликулярный, при котором появляются остроконечные папулы на волосяных участках;
- Декальвирующий, проявляющийся на волосяных участках тела с последующей потерей волос.
Каждый вид нейродермита приносит ощутимый дискомфорт человеку, поэтому лечение требуется без промедления.
Симптомы нейродермита
Основные симптомы нейродермита характеризуются сыпью, зудом, невротическими расстройствами, покраснениями, шелушением. Причем, область распространения заболевания может быть разнообразной в зависимости от конкретной его разновидности.
При нейродермите значительно снижается функция надпочечников, поэтому кожа может заметно потемнеть. Человек теряет вес, что негативно сказывается на общем состоянии организма. Давление понижается, возрастает утомляемость, апатия и слабость, снижаются секреция желудочного сока и уровень глюкозы в крови. Нейродермит иногда приводит к лимфадениту (воспалению лимфатических узлов), ухудшающему деятельность многих органов.
Необходимо отметить тот факт, что симптомы нейродермита наиболее ярко проявляются в зимнее время года и в вечернее время суток, а летом, наоборот, ощущаются заметные улучшения. Нейродермит на руках приносит наибольший дискомфорт, так как из-за влаги и частых механических воздействий заболевание только усугубляется.
Диагностика проводится в основном визуальным осмотром, взятием пробы с пораженного нейродермитом участка кожи и анализом крови.
Лечение нейродермита
 Прогнозы при своевременном лечении нейродермита – вполне благоприятные. Основные методы борьбы с заболеванием включают в себя:
Прогнозы при своевременном лечении нейродермита – вполне благоприятные. Основные методы борьбы с заболеванием включают в себя:
- Специальный режим дня (полноценный ночной сон, физические нагрузки, умеренное питание «по часам»);
- Диета;
- Лечение на стационарной основе;
- Антигистаминные препараты;
- Гормонотерапия в особо острых случаях;
- Физиотерапевтическая схема лечения нейродермита.
Местное лечение нейродермита предполагает применение противозудных мазей и кремов, которые рассасывают и отшелушивают пораженные очаги на коже.
Народное лечение нейродермита
Прежде чем приступать к лечению нейродермита, следует проконсультироваться с доктором. При правильной постановке диагноза, народное лечение нейродермита дает положительные результаты.
Преимуществами такого способа являются натуральные компоненты, которые оказывают только благотворное воздействие на кожу, пораженную нейродермитом. Кроме того, народное лечение нейродермита не наносит вред организму в целом.
В народной медицине для лечения нейродермита часто применяются такие травы, как: лопух, чистотел, крапива, календула.
Нижеприведенные процедуры рекомендуется проводить в вечернее время, непосредственно перед сном.
Вот несколько популярных рецептов народного лечения нейродермита:
— Настойку из листьев коры дуба, березовых листьев, крапивы, льняных семян, мяты, кориандра и полыни прикладывают с помощью бинта на пораженные участки, выдерживают до полного высыхания, затем сменяют компресс. Особенно эффективны такие примочки для лечения нейродермита на руках. Повторяют процедуру до тех пор, пока симптомы не начнут исчезать;
— В 1 литр воды всыпают 1 ст. л. каменной соли и хорошо перемешивают. Отдельно в 100 грамм 10% нашатырного спирта вливают 10 г камфарного масла. Перемешанную смесь соединяют с соляным раствором. Сосуд закрывают крышкой и хорошо взбалтывают. Этой чудодейственной мазью смазывают проблемные места до полного выздоровления.
— Перемешивают по 40 г плодов рябины и листьев скумпии, 15 г шалфея, 30 г полевого хвоща и 50 коры дуба, 4 ст.л. смеси заливают 3 л воды и кипятят на медленном огне в течение 10 минут. Получившийся отвар добавляют при купании в ванную.
В некоторых случаях для избавления от нейродермита требуется комплексное лечение, включающее в себя также внутреннее очищение организма в виде микроклизм. Для этого 1 ч. л. цветов полыни и пижмы (1:1) заливают 100 мл кипятка, настаивают 1 час и процеживают. Используют через день, курс составляет 10-12 процедур.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Человеческие кости крепче бетона в четыре раза.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Кровь человека «бегает» по сосудам под огромным давлением и при нарушении их целостности способна выстрелить на расстояние до 10 метров.
Выбирая безопасный и эффективный противовирусный препарат для малыша, можно, конечно, полностью довериться педиатру или, перепробовав с десяток средств, найти с.
Нейродермит (атопический дерматит) — что это за болезнь и как ее лечить?
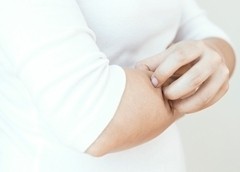
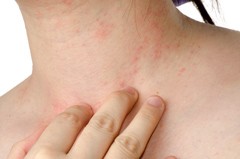

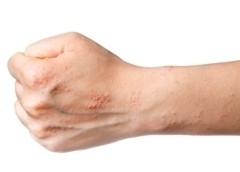


Нейродермит (атопический дерматит) — рецидивирующее заболевание, основными симптомами которого являются воспаление кожи и сильный зуд. Болезнь эта хроническая: появившись в раннем детстве, как правило, сопровождает человека на протяжении всей дальнейшей жизни. При этом людям с нейродермитом живется непросто: приходится всегда быть начеку и быть готовым противостоять неприятным симптомам. Поэтому основная задача лечения сводится к продлению периодов покоя кожи без рецидивов и улучшению качества жизни пациентов.
Точные причины заболевания пока не установлены. Считается, что оно обусловлено генетическими факторами, а также индивидуальными особенностями строения кожи. Также медицинской науке известны факторы, способные спровоцировать появление болезни или ее обострение. Остановимся на этих моментах подробнее.
Характеристики и причины атопического дерматита у человека
Термин «атопия» впервые появился в 1923 году. Им обозначали повышенную (аномальную) реакцию иммунной системы организма на различные аллергены. Еще раньше — в конце XIX века — болезни присвоили наименование «нейродермит», что указывало на явную связь с нервной системой. Сегодня термин «нейродермит» является синонимом атопического дерматита у взрослых. Современные исследования доказали, что толчком к развитию нейродермита у взрослых может послужить стресс или вирусная инфекция. Однако все-таки атопический дерматит чаще всего возникает в детском возрасте — в 90% случаев заболевание диагностируется в возрасте от 6 месяцев до 7 лет. У детей главным фактором, провоцирующим возникновение атопического дерматита, является аллергия.
Симптомы нейродермита обычно ярко выражены. Это сильный зуд, шелушение, покраснение и поражение кожи в тех места, где она наиболее тонкая: на коленных и локтевых сгибах, в кожных складках, на шее. Гнойничковые образования и сыпь могут появиться и на лице. Часто перечисленные признаки сочетаются с аллергическим ринитом, бронхиальной астмой, поллинозом.
Среди факторов, которые могут послужить причиной возникновения нейродермита или повлиять на его обострение, можно отметить следующие:
- Постоянный контакт с аллергенами: домашней пылью, шерстью животных, растительной пыльцой, грибковой плесенью, пищевыми аллергенами.
- Сильные эмоциональные потрясения, стрессы.
- Сбои в работе гормональной системы.
- Проблемы желудочно-кишечного тракта.
- Вакцинация, выполненная без учета клинико-иммунологического статуса и предшествующей профилактики.
- Неправильное или бесконтрольное использование медикаментов.
- Несоблюдение правил гигиены, использование некачественной бытовой химии.
Атопический дерматит связан с наследственностью. Согласно исследованиям, он развивается у 81% детей в случае, если больны оба родителя. У 56% детей — если заболевание присутствует у матери или отца. И у 10–20% детей, родители которых здоровы.
В зависимости от локализации выделяют несколько форм нейродермита:
Однако наиболее распространено деление нейродермита на очаговый и диффузный. В первом случае пораженные кожные покровы сконцентрированы на ограниченном участке. Если очаги разбросаны по двум и более областям, говорят о диффузном характере болезни. Часто у больных поражена практически вся поверхность кожи, за исключением носогубного треугольника и ладоней. И это наиболее тяжелая форма заболевания.
Проявления нейродермита на различных стадиях
Первые симптомы нейродермита (атопического дерматита) обычно появляются в первые месяцы жизни. Это покраснения на лице с легким отеком кожи и шелушением. Вокруг родничка, за ушами и в области бровей могут образовываться светлые чешуйки, отделяемые при соскабливании. На щеках — желтовато-коричневые корочки, так называемый, молочный струп. По мере роста ребенка поражения могут появиться на слизистых оболочках половых органов, глаз, носа. Папулы и везикулы покрываются коркой, кожа становится грубой. Это уже хроническое течение болезни. В осенне-зимний период происходят обострения. Летом состояние улучшается.
Наиболее характерным признаком атопического дерматита кожи, начиная с первых дней заболевания, является зуд. Как правило, он носит патологический, тягостный характер с частыми приступами.
При расчесывании на воспаленных участках кожи образуются ранки, в которые может легко попадать инфекция. Возникает угроза вторичного инфицирования, которое может усугубить течение болезни. Поэтому первая помощь при атопическом дерматите заключается именно в купировании кожного зуда.
Во время ремиссии симптомы уменьшаются или полностью пропадают. Длительность периода ремиссии — от нескольких недель до 5 лет и более. В тяжелых случаях эта стадия отсутствует, рецидивирующий атопический дерматит сопровождает больного постоянно.
Если симптомы не возвращаются на протяжении 7 лет и дольше, можно говорить о клиническом выздоровлении. Впрочем, единой точки зрения в медицинской среде на этот счет нет. Природа атопического дерматита, как и причины, до конца не изучены, соответственно, нет и четкого понимания, возможно ли окончательное выздоровление. Как показывают многочисленные наблюдения, в период полового созревания подростка атопический дерматит может отступить навсегда. Если этого не случается, высока вероятность, что рецидивы будут периодически повторяться на протяжении всей жизни уже взрослого человека.
Диагностика заболевания
Для диагностики атопического дерматита больному необходимо обратиться к дерматологу или аллергологу-иммунологу. Для постановки диагноза в медицинской практике применяют обязательные и дополнительные критерии. Врач заподозрит нейродермит, если у пациента присутствуют как минимум три критерия из основной группы и три — из дополнительной.
- кожный зуд;
- типичная локализация и вид кожных поражений;
- наследственный фактор;
- наличие рецидивов.
- обострение болезни при стрессе и пищевой аллергии;
- первый рецидив в раннем возрасте;
- частые инфекции кожных покровов (грибок, герпес, стафилококк);
- темные круги вокруг глаз;
- сезонность обострений;
- сухость кожи;
- появление дополнительных складок на нижних веках;
- белый дермографизм — изменение цвета кожи при механическом раздражении.
Собранный анамнез и изучение клинических проявлений позволят поставить предварительный диагноз. Для его подтверждения применяют лабораторную диагностику. Больному назначают общий и биохимический анализ крови, анализ мочи и кала, а также аллергопробы.
Лечение атопического дерматита: атака на всех фронтах
Терапия атопического дерматита преследует две цели: устранить уже имеющиеся нарушения в работе систем организма и сократить частоту и длительность повторных рецидивов заболевания. Лечение комплексное: от улучшения санитарно-бытовых условий до применения антигистаминных и гормональных препаратов.
Мероприятия общего характера
Учитывая, что дерматит почти всегда носит аллергический характер, необходимо максимально исключить контакт больного с потенциальными аллергенами. Рекомендована строгая диета с вычеркиванием из рациона копченых и острых продуктов, цитрусовых, шоколада, яиц, цельного молока и какао. Обязательна ежедневная влажная уборка. Следует убрать из комнаты больного ковры, мягкие игрушки и перьевые подушки, расстаться с домашними животными. Для того чтобы снизить риск повторного инфицирования, важно провести санацию очагов хронического воспаления (гастрит, отит, тонзиллит и т.д.).
Системное лечение
Медикаментозная терапия начинается с приема антигистаминных лекарственных средств. Наиболее эффективными признаны препараты II-го и III-го поколений, созданные на основе таких веществ, как лоратадин («Кларитин»), эбастин («Кестин»), цетиризин («Зиртек», «Зодак»), терфенадин («Бронал») и др. Они обладают пролонгированным действием, не оказывают побочных эффектов на центральную нервную систему, не вызывают сонливости и заторможенности. Дозировку подбирает врач исходя из индивидуального течения болезни.
В острой фазе заболевания назначают внутривенные инъекции. К примеру, 30-процентный раствор тиосульфата натрия или 10-процентный раствор глюконата кальция. Также при тяжелом течении атопического дерматита и больших площадях поражения кожи в качестве лечения на короткий срок применяют кортикостероидные препараты. Они одновременно оказывают противозудный, противовоспалительный, противоаллергический эффект, который, однако, имеет кратковременный характер. Наиболее известны из группы: преднизолон, дексаметазон, триамсинолон, силанар.
В случае если атопический дерматит в тяжелой фазе также осложнен вторичной присоединившейся инфекцией, потребуется применение системных антибиотиков широкого спектра действия: оксациллин, диклоксациллин, эритромицин, линкомицин и др. Популярным методом лечения в последнее время стало также использование иммунных препаратов. Например, для стимуляции Т-лимфоцитов используют левамизол и экстракты тимуса.
Физиотерапия
Этот метод эффективен при лечении хронического атопического дерматита. На пораженные участки воздействуют ультрафиолетом, ультразвуком, электрическим током, магнитом, озоном, теплом, кислородом, а также комбинацией физического и химического воздействия. Каждый метод имеет показания и противопоказания. Чаще всего пациентам назначают светолечение, лазер и рефлексотерапию. Для достижения эффекта требуется от 10 до 20 сеансов. Благотворно влияет на течение болезни, заметно продлевая ремиссию, санаторно-курортное лечение.
Местное лечение
Оно подразумевает использование наружных средств направленного действия, которые наносят непосредственно на пораженный участок (мази, кремы, гели). Именно эта группа лекарств способна принести выраженное облегчение симптоматики атопического дерматита. Наружные средства для лечения атопического дерматита можно разделить на две группы: гормональные (топические глюкокортикостероиды — ТГКС) и негормональные.
ТГКС, или гормональные средства, назначают, как правило, при хроническом, часто рецидивирующем течении атопического дерматита. К кремам и мазям на основе ТГКС относятся метилпреднизолона ацепонат («Адвантан»), мометазона фуроат («Элоком»), алклометазон («Афлодерм»), бетаметазон («Целестодерм»), флуметазон («Лоринден») и др. Многие из них показаны пациентам, начиная с 6-месячного возраста. Однако использовать их нужно крайне осторожно и только по рекомендации и под контролем врача. Даже при местном применении ТГКС имеют ряд серьезных противопоказаний и ограничений. Например, ТГКС не рекомендуется использовать длительно (дольше 5 дней), поскольку это может нарушить естественные обменные процессы в коже и сделать ее уязвимой для проникновения вторичных инфекций. Чтобы избежать системных побочных эффектов, ТГКС также нельзя наносить на чувствительные участки — лицо и шею — и большую поверхность поражения кожи. И главное, ТГКС могут спровоцировать возникновение синдрома отмены — когда после отмены гормонального средства симптомы заболевания возвращаются в короткий срок с новой силой, что сокращает продолжительность покоя кожи, практически лишая ее возможности восстановиться. Поэтому все более широкое применение находят негормональные средства для лечения атопического дерматита. Поиск таких эффективных и безопасных негормональных средств является наиболее перспективным направлением современной фармацевтической науки.
Среди негормональных средств, сочетающих в себе доказанную эффективность и безопасность действия, достойное место занимает пиритион цинка, который имеет широкий спектр действия, направленный на основные звенья развития атопического дерматита. По данным клинических исследований, его эффективность сопоставима с эффективностью кортикостероидной мази. Пиритион цинка обладает противовоспалительной, антибактериальной и противогрибковой активностью, а также ингибирует выделение гистамина, тем самым устраняя кожный зуд. Воздействуя на кожу, пиритион цинка стимулирует выработку керамидов (липидов) кожи, что восстанавливает ее барьерную функцию и снижает чувствительность кожи к внешним агрессивным факторам. Пиритион цинка в концентрации 0,2% является действующим веществом дерматопротекторного средства «Цинокап» компании «Отисифарм». «Цинокап», помимо пиритиона цинка, содержит также д-пантенол, который помогает коже удерживать влагу, смягчает, восстанавливает структуру эпидермиса и способствует быстрому заживлению поврежденных участков. «Цинокап» обладает высоким уровнем безопасности, что позволяет применять его на протяжении длительного времени. Препарат «Цинокап» выпускается в форме крема и аэрозоля. Аэрозоль «Цинокап» со специальной насадкой удобен для нанесения на труднодоступные участки кожи (например, на волосистую часть головы).
Другой современной разработкой в области наружных противовоспалительных препаратов, не содержащих стероиды, стал ингибитор кальциневрина — пимекролимус (крем «Элидел»). Однако он, в отличие от активного цинка, обладает только противовоспалительной активностью, поэтому не воздействует на все ключевые звенья патогенеза атопического дерматита. Кроме того, он запрещен к применению у детей младше 2 лет.
В медицинской практике для лечения атопического дерматита без мокнутия используется синтетический аналог витамина D3 — кальципотриол («Дайвонекс», «Дайвобет»). Он замедляет процесс деления клеток, который при дерматите ускорен, нормализует иммунный статус кожи. При этом существует риск гиперкальцемии, что чревато нарушениями сердечного ритма и мышечными судорогами. Поэтому кальципотриол наносят не более чем на 30% поверхности пораженной кожи.
Для лечения атопического дерматита применяют также резорциновые, борные, таниновые примочки, дегтярную пасту, нафталан, ихтиол. Эти средства были популярны в прошлом, однако сегодня их эффективность признана низкой. Многие из них неудобны для применения: требуют длительного использования, обладают неприятным запахом, пачкают одежду и т.д.
Перед выбором любой терапии, вне зависимости от того, связана она с приемом гормональных средств или основана исключительно на народных рецептах, лучше предварительно проконсультироваться с врачом.
Профилактика нейродермита (атопического дерматита)
Мероприятия по профилактике нейродермита (атопического дерматита) необходимо проводить еще до рождения ребенка. Особенно при наличии наследственности по части аллергии. Беременная женщина должна полностью исключить контакты с пищевыми, профессиональными, бытовыми аллергенами. Не злоупотреблять витаминами и медикаментозным лечением, сократить потребление углеводов.
В постнатальном периоде следует максимально продлить грудное вскармливание для поддержания естественного иммунитета новорожденного. При этом матери показана строгая диета.
В случае если атопический дерматит уже выявлен, следует максимально ограничить больного от различных раздражающих средств: бытовой химии, лаков, синтетической одежды, пищевых красителей. Чем выше риск развития атопического дерматита или тяжелее течение рецидивов, тем более жесткие превентивные меры необходимы. Важно строго соблюдать режим труда и отдыха, избегать стрессовых ситуаций, повышать иммунитет физической активностью, закаливанием, прогулками на свежем воздухе.
УЧРЕДИТЕЛЬ И РЕДАКЦИЯ: АО ИД «Комсомольская правда».
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФC77-50166 от 15 июня 2012.Главный редактор — Сунгоркин В. Н. Шеф-редактор сайта — Носова О.В.
Сообщения и комментарии читателей сайта размещаются без предварительного редактирования. Редакция оставляет за собой право удалить их с сайта или отредактировать, если указанные сообщения и комментарии являются злоупотреблением свободой массовой информации или нарушением иных требований закона.
ВОЗРАСТНАЯ КАТЕГОРИЯ САЙТА: 12+
127287, Москва, Старый Петровско-Разумовский проезд, 1/23, стр. 1. Тел. +7 (495) 777-02-82.
Нейродермит: фото, причины, симптомы, лечение
Нейродермит относится к ряду воспалительных заболеваний кожи и может проявляться в аллергической или хронической форме. Данное заболевание получило широкое распространение среди населения Земли. Установлено, что нейродермит встречается в 40% случаев от общего числа кожных заболеваний. Неприятному недугу подвержены в основном дети.
Классификация заболевания
Заболевание часто носит затяжной характер и исчезает с наступлением полового созревания. В зависимости от мест локализации заболевания и его обширности нейродермит подразделяется на:
- Диффузный, при котором болезнь получает распространение на лице, шее, руках, локтевых и коленных суставах.
- Ограниченный, встречающийся на небольших определенных участках кожных покровов.
- Линейный, локализующийся в местах верхних и нижних конечностей.
- Гипертрофический, проявляющийся в области паховой зоны.
- Фолликулярный, локализующийся только на волосяных участках тела.
- Псориазиформный нейродермит располагается на лице и голове. Поверхность кожи при этом покрывается мелкими отслаивающимися чешуйками.
Нередко заболевание имеет иное название: нейродерматит, атопический дерматит или нейродерматоз. При диагностике у дерматолога можно услышать более точные формулировки. Часто с болезнью соседствуют такие недуги, как экзема, псориаз, крапивница, себорейный или очаговый дерматоз, плоский лишай и прочие. Дифференциальной диагностикой обязан заниматься специалист!
Причины поражений кожи у взрослых и детей
Причин возникновения заболевания может быть много. К самым распространенным из них относятся:
- Наличие в организме воспалительных процессов.
- Сбой обмена веществ и ослабление иммунитета.
- Нарушение правильного функционирования центральной нервной системы.
- Заболевание системы пищеварения.
- Подверженность стрессам и депрессивным состояниям.
- Общая интоксикация организма.
- Неправильный режим дня и неполноценное питание.
- Долгое умственное и физическое напряжение.
- Наследственность.
Часто к возникновению болезни у ребенка приводит наличие у родителей предрасположенности к аллергическим реакциям. Причиной появления нейродермита у взрослого человека могут быть вредные условия труда (например, работа в химической промышленности), а также банальные негативные эмоции и психические расстройства, заболевание в принципе тесно связано с психосоматикой. Часто на развитие кожных заболеваний, в частности аллергии и нейродермита, могут оказывать влияния факторы внешней среды: цветочная пыльца, некоторые лекарственные препараты и продукты питания, шерсть домашних питомцев.
Родители заболевшего ребенка обязательно должны исключить любые возможные контакты малыша с причиной заболевания. Найти их порой совсем непросто. Часто аллергическую реакцию может вызвать даже корм для аквариумных рыбок или перьевой наполнитель подушки.
Симптомы и признаки нейродермита
Первым симптомом нейродермита является появление сыпи и сильного зуда в области шеи. Затем она распространяется на лоб, щеки, глазные веки и область рта. Следующими местами локализации сыпи и кожного зуда становятся область половых органов и ягодиц, локтевых и коленных сгибов.
Кожа на пораженных болезнью участках приобретает красный оттенок и постепенно начинает шелушиться. В запущенных случаях заболевания на коже появляются крохотные пузырьки, оставляющие после себя тонкую засохшую корочку кожи. Порой зуд бывает настолько сильным, что человек не может себя контролировать и расчесывает все воспаленные участки кожи, которые, как правило, начинают мокнуть, но быстро высыхают.
Данное заболевание оказывает отрицательное воздействие на функцию надпочечников больного, поэтому его кожа может слегка потемнеть. Постоянными спутниками нейродермита являются усталость, апатия к окружающему миру, слабость, понижение давления и снижение уровня глюкозы в крови. Этот недуг может стать причиной воспаления лимфатических узлов и ряда других заболеваний.
В случае хронической формы возможно обострение в зимний период. Летом, наоборот, замечаются значительные улучшения состояния. Наибольший дискомфорт приносит нейродермит на руках. Из-за частых трений пораженных участков кожи об одежду положение больного может только усугубляться.
Как выглядит болезнь: фото рук, ног, головы и кожи лица
Лечение: способы и методы
Традиционная терапия: таблетки, мази, кремы
Нейродермит требует обязательного медицинского лечения. При своевременном обращении к специалисту прогнозы полного излечения весьма благоприятны. Диагностика заболевания заключается в визуальном осмотре пораженных участков кожи, взятии кожных частиц для их тщательного исследования и общем анализе крови.
Лечение заболевания может проводиться антигистаминными препаратами: супрастин, кларетин, диазолин, зиртекс и т.п. Кожный зуд может быть снят при помощи таких гормональных мазей, как апулеин или гидрокортизон. Препараты должны назначаться врачом после точного установления диагноза и выявления основной причины заболевания. Мази могут использоваться только на протяжении недлительного периода времени. Заболевшему показаны такие успокоительные лекарственные препараты, как настойка пустырника, таблетки валерианы, новопассит и т.п.
В особо острых и запущенных случаях заболевания может быть назначено лечение гормональными препаратами или физиотерапевтическими процедурами. Для скорейшего избавления от чешуек засохшей кожи можно воспользоваться специальными кремами и мазями. Их применение должно быть согласовано с врачом. Главным залогом успешного лечения нейродермита является наличие крепкой иммунной системы, отсутствие стрессов и позитивный настрой на выздоровление. Особенно это важно, если недуг проявился во время беременности.
Как избавиться от кожного недуга в домашних условиях
Как показывает практика, одного медикаментозного лечения для полного выздоровления часто бывает недостаточно. Лечение нейродермита должно состоять из целого комплекса обязательных правил:
- Соблюдение правильного режима дня (ограниченные умственные и физические нагрузки, ежедневное высыпание, правильная диета).
- Полноценный здоровый отдых. Для закрепления результата рекомендуется поехать в отпуск на морской курорт.
- Повышение иммунитета при помощи закаливающих процедур и витаминно-минеральных комплексов.
- Борьба с депрессивными состояниями, бодрый настрой духа.
Как помогут при возникновении болезни народные средства
В качестве вспомогательного средства для лечения заболевания можно использовать методы народной медицины с применением лекарственных трав. Снять зуд помогут примочки из отвара зверобоя и ромашки.
Хорошей подмогой при традиционном лечении такого рода дерматитов будут ванны. Для это делают отвар из равных частей таких растений:
Смесь заливают кипятком, настаивают и добавляют в ванну. После процедуры тело должно высохнуть естественным образом, без полотенца. Лечиться нужно комплексно, проводя не менее 6 процедур за курс.
Также подспорьем станут настойки на сонове корней лопуха или травы зверобоя. Иногда полезно будет использовать глиняные компрессы с добавлением морской соли (пропорции 1 к 1, развести водой до образования кашицы).
Нейродермит не относится к ряду особо опасных заболеваний, однако он может стать причиной развития сильнейшей кожной инфекции, поскольку на пораженных участках кожи образуются язвочки, через которые в организм человека могут проникать различные микробы. Распространению инфекции способствует расчесывание больной кожи. При правильном лечении нейродермит проходит довольно быстро и не оставляет на коже заметных следов.
Материал актуализирован 19.04.2017
- 5
- 4
- 3
- 2
- 1
Материал публикуется исключительно в ознакомительных целях и ни при каких обстоятельствах не может считаться заменой медицинской консультации со специалистом в лечебном учреждении. За результаты использования размещённой информации администрация сайта ответственности не несёт. По вопросам диагностики и лечения, а также назначения медицинских препаратов и определения схемы их приёма рекомендуем обращаться к врачу.
Атопический дерматит (нейродермит)
Атопический дерматит – это наследственная хроническая болезнь с частыми обострениями, особенно в холодное время года. Данное заболевание очень распространено – им страдает до 12 % человек в мире.Нейродермит – это еще одно название атопического дерматита, заболевания, характеризующегося высыпаниями и сильным зудом кожи.
Чаще всего атопический дерматит проявляется в раннем детстве – с 6 до 12 месяцев, чуть реже – с 1 до 5 лет.
Непосредственная причина нейродермита – гиперчувствительность иммунной системы к определенному фактору. Так, атопический дерматит может проявляться как реакция на определенные продукты питания (рыба, цитрусовые, мясные бульоны, мед, шоколад, орехи, пряности, икра и т. д.), лекарственные препараты, интоксикацию организма. Реже триггером нейродермита выступают пыль, перо и шерсть животных. Также состояние кожи тесно связано с общим здоровьем: сыпь и зуд могут возникать вследствие различных инфекционных и паразитарных заболеваний.
В большинстве случаев для развития атопического дерматита достаточно генетической предрасположенности, но в некоторых случаях нужен «пусковой момент» – ряд внешних факторов, который запустит механизм болезни. К ним относятся токсикоз, курение и инфекционные болезни матери во время беременности.
Выделяют 3 формы атопического дерматита: младенческая, детская и подростково-взрослая. Все они имеют общий симптом – сильный зуд кожи.
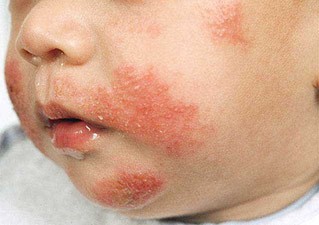
Младенческая форма также называется диатезом. Она характеризуется острым течением, красными воспалениями, отечностью кожи, мокнутием и образованием корок. Поражаются области лица, несколько реже – кистей, голеней, ягодиц, волосистой части головы.
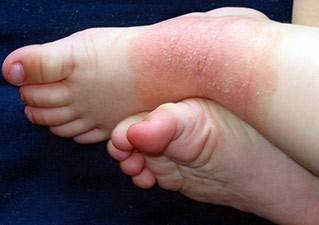
Детская форма нейродермита проявляется в период от 2 до 12 лет. Красные пятна и папулы располагаются в кожных складках, на сгибательных поверхностях, пальцев, тыльной стороне кистей. Кожа становится сухой, на ней четко проступает рисунок и появляются трещины. Также в этом возрасте появляется так называемое «атопическое лицо»: кожа имеет тусклый цвет, усиливается пигментация вокруг глаз, на нижнем веке появляется дополнительная складка.
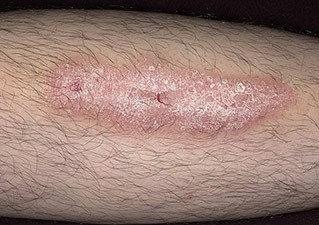
Во взрослом возрасте атопический дерматит носит преимущественно хронический характер, обострения случаются редко. Высыпания локализуются на коже лица, шеи, груди, спины, стоп и кистей. Кожа сухая и подвержена растрескиванию, также она может быть утолщенной, с усиленным рисунком.
В ряде случаев нейродермит могут сопровождать:
- симптом полированных ногтей – исчезновение продольной исчерченности ногтя;
- симптом меховой шапки – дистрофия волос на затылке;
- симптом псевдо-Хертога – временное исчезновение волосков на участках бровей.
Диагностика
Для постановки диагноза необходима консультация двух специалистов: аллерголога-иммунолога и дерматолога. Нейродермит определяется на основе клинических проявлений болезни, сбора анамнеза, а также специфических исследований: анализов кала на дисбактериоз, крови на антитела, проверки работы эндокринологической системы.
Лечение атопического дерматита – это сложный многоэтапный процесс, требующий терпения пациента и поддержки близких. Терапия включает в себя прием антигистаминных препаратов, использование гормональных мазей, проведение физиопроцедур, применение наружных средств на основе натуральных компонентов.
Профилактика
Меры профилактики атопического дерматита аналогичны профилактике других кожных заболеваний. Рекомендуется поддерживать период ремиссии с помощью препаратов на растительной основе и гипоаллергенной диеты. Также может быть полезно санаторно-курортное лечение.
Линия средств Лостерин
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.
Читайте также
Задайте вопрос
о заболеваниях кожи
Сергеев Юрий Юрьевич
Вопросы и ответы
С начала ноября кожа на ступнях стала сохнут и трескаться. Крема для ног из супермаркетов не помогают. Поможет ли крем Лостерин вылечить ноги? Как долго им мазать и где купить?
Здравствуйте. Как понять, что Лостерин для меня эффективен при псориазе (в «затихающей» стадии)?
У моего сына с рождения очень сухая кожа. Врачи говорят врожденный ихтиоз. Лостерин эффективен от сухости при ихтиозе?
Добрый день! Сыну, 6 лет, дерматит на ступнях возле пальцев. Дерматолог прописала крем Лостерин, мазать наружно 1 раз в день, курс 1 месяц. Позже увидели, что есть просто крем и крем для ног, какой лучше применять? В чем отличие? Спасибо!